腦中風會好嗎?腦中風的前兆、症狀、治療及預防
責任編輯:廖冠竣、陳盈竹 、簡睿晞
設計:林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。

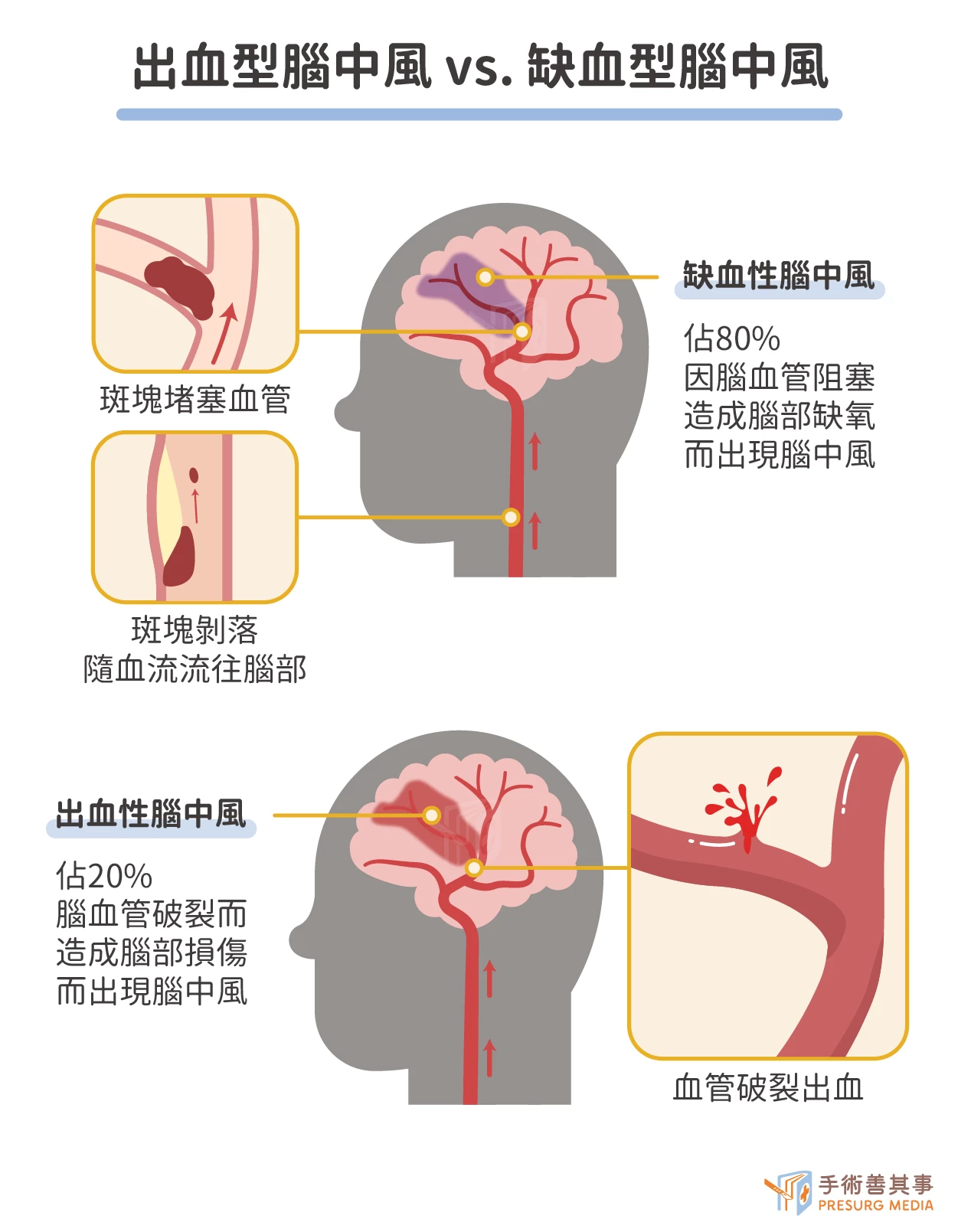
腦中風原因是什麼?缺血性和出血性腦中風差異?
人體的心臟就像一個自帶壓力的鍋爐,24 小時不停地運作,將氧氣和養分輸送到全身各個組織。血管就像管道,負責將血液輸送到心臟和全身各個組織。如果血管不健康,例如有斑塊、動脈瘤或動靜脈畸形等異常,就可能發生破裂或堵塞。
缺血性腦中風(佔80%)
因腦血管阻塞而導致腦細胞缺血。腦血管阻塞的原因可分為以下兩種:
- 斑塊:斑塊是血管壁上堆積的脂肪物質。當斑塊積聚過多時,會導致血管狹窄,甚至阻塞。
- 血栓:血栓是血液凝結而成的塊狀物。血栓可形成於心臟或其他部位的血管,然後隨著血液流到腦部,阻塞腦血管。
缺血性中風的形成可分為以下兩個階段:
- 動脈粥狀硬化:膽固醇和其他物質會堆積在動脈內壁上,逐漸造成動脈狹窄。堆積物稱之為“斑塊”。斑塊會導致動脈壁變厚、變硬,失去彈性。隨著斑塊的增大,動脈會逐漸狹窄,導致血流減少。斑塊的形成是一個複雜的過程,涉及以下因素:
- 高血壓
- 高膽固醇
- 糖尿病
- 吸煙
- 肥胖
- 家族史
- 血栓形成:斑塊有可能破裂或斷裂,之後很快地形成一個血液凝塊,使血流減少,引發中風。血栓可以形成在任何動脈中,但最常見於冠狀動脈和頸動脈。冠狀動脈為心臟供血,頸動脈為大腦供血。當血栓形成在腦部動脈時,會阻斷血液流向大腦,導致腦細胞缺血和死亡。這就稱為缺血性中風。血栓形成的原因可分為以下兩種:
- 斑塊破裂:斑塊破裂會暴露內部的凝血因子,導致血液凝固。
- 血小板聚集:血小板是血液中的一種細胞,負責凝血。當斑塊破裂或血管受到損傷時,血小板會聚集在一起,形成血栓。
出血性腦中風(佔20%)
因腦血管破裂而導致腦細胞缺血。腦血管破裂的原因可分為以下兩種:- 高血壓:高血壓會使血管壁變薄、變脆,增加血管破裂的風險。
- 腦血管畸形:腦血管畸形是指腦血管的結構異常,例如動脈瘤或動靜脈畸形。腦血管畸形會增加血管破裂的風險。
- 高血壓性腦出血:因高血壓導致腦血管破裂,血液流入腦組織,造成腦出血。高血壓性腦出血是最常見的腦出血類型,約佔所有腦出血的 70%。
- 自發性蜘蛛膜下腔出血:非外傷性原因導致的蛛網膜下腔出血。蛛網膜下腔是位於大腦表面和蛛網膜之間的空隙,內含腦脊液。自發性蛛網膜下腔出血最常見的原因是腦血管瘤破裂。腦血管瘤是指大腦血管壁局部膨出,形成一個像氣球一樣的囊腫。腦血管瘤可分為先天性和後天性。先天性腦血管瘤是由於血管壁結構異常所致;後天性腦血管瘤則是由於高血壓、動脈粥樣硬化等因素導致血管壁變薄、變脆所致。
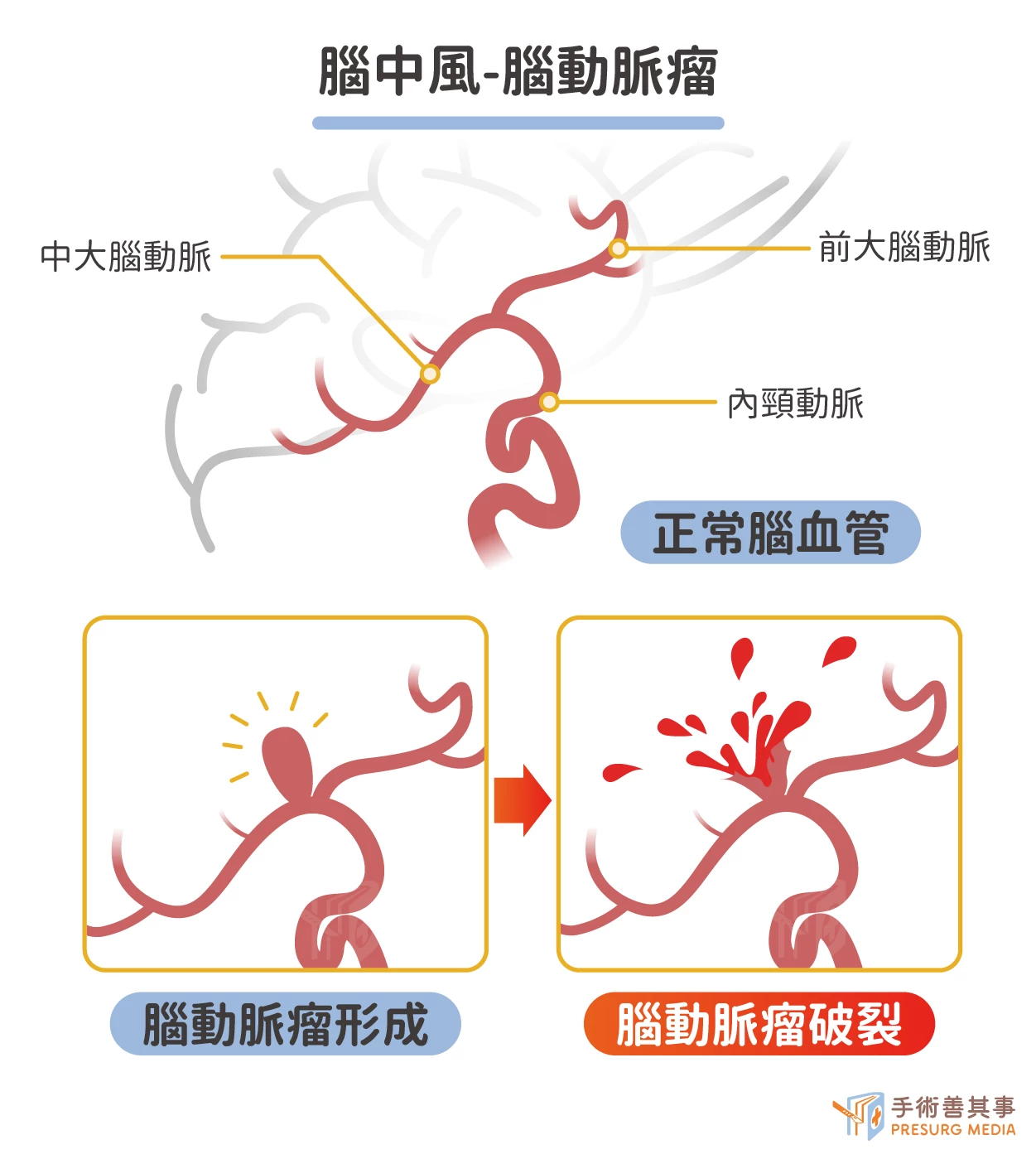
- 腦部動靜脈畸形 (BAVM) :是一種先天性的腦血管疾病,是指動脈和靜脈之間沒有正常的微血管網,而是直接連接在一起。這種異常的連接會導致動脈血直接流入靜脈,造成靜脈壓力升高、血管擴張、血栓形成等問題。腦部動靜脈畸形的發病率約為 0.1%-0.4%,男女發病率無明顯差異。
- 毛毛樣腦血管疾病(MMD):是一種慢性進行性腦血管閉塞疾病,其特徵是顱內大動脈(如內頸動脈)狹窄或閉塞,導致小血管代償性增生,形成煙霧狀的血管網。MMD 可發生於任何年齡,但多見於兒童和青年。
-
腦室內出血:是指大腦內部的空腔(腦室)發生出血的情況。出血的原因可能來自於附近的腦組織出血,例如腦幹出血或視丘出血。血液流入腦室後,可能會隨著腦脊髓液一起流動,但也可能阻塞腦脊髓液的流動。大多數的腦室內出血會隨著時間的推移而自行消散。但在急性期,如果血塊阻塞了腦脊髓液的流動,就會導致阻塞性水腦症。阻塞性水腦症會增加腦壓,造成頭痛、嘔吐、意識障礙等症狀。
腦中風的症狀有哪些?
中風的症狀通常是突然發生的,可能包括以下一種或多種:
- 運動:單側肢體無力、走路不穩傾斜一邊、面部表情不對稱
- 視覺:視物不清、一側視野模糊
- 言語:咬字不清、說話困難、聽不懂別人說話、答非所問、或不能言語
- 感覺:一側臉和上下肢麻木感、劇烈頭痛、嘔吐
- 意識:嗜睡、昏迷、或遲鈍、記憶力、判斷力、理解力衰退
- 若腦內大量出血可能嚴重致死
腦中風當下應變事項
- 家屬應保持鎮定。
- 鬆開患者束縛頸部或胸部的衣物,取出假牙。
- 保持呼吸道暢通,維持側臥,不餵食任何東西。
- 若有抽搐情形,把毛巾捲起來放入口中,以防止咬傷舌頭。
- 儘速送醫。
腦中風的高風險族群
2017年衛福部統計發現,中風是台灣人十大死因的第四名,中風也是造成失能的主要原因,每10個有2個會癱瘓臥病在床,半數需要家屬協助照顧,七成的人無法回到原本的職場工作。以下是一些腦中風高危險族群:
- 年齡:男性>45歲,女性>55歲
- 性別:男性中風機率較女性高
- 疾病:高血壓、糖尿病、心臟病、高血脂、凝血異常、肥胖、心房顫動
- 生活習慣:抽菸、飲酒過量、缺乏運動、嗜吃鹽、高膽固醇飲食、紅血球過多症
- 服用口服避孕藥及某些藥物,如:安非他命、海洛因等
腦中風的檢查方式
- 腦部電腦斷層掃描 (CT):CT 是一種快速、無創的檢查方法,可以提供腦部結構的詳細影像。CT 可用於診斷缺血性中風和出血性中風。
- 頸動脈及顱內血管超音波:超音波是一種利用高頻聲波來產生影像的檢查方法。頸動脈及顱內血管超音波可檢查頸動脈和顱內血管是否有狹窄或阻塞的情況。
- 血管攝影:血管攝影是一種利用 X 光來檢查血管的檢查方法。血管攝影可顯示腦部血管的詳細影像,包括血管的狹窄、阻塞或異常。
- 抽血檢查:抽血檢查可檢查患者是否有高血壓、糖尿病、高血脂等中風危險因子。
- 核磁共振造影 (MRI):MRI 是一種利用磁場和無線電波來產生影像的檢查方法。MRI 可提供腦部結構和功能的詳細影像。
想瞭解更多MRI的醫療資訊?
延伸閱讀:全身健康檢查採用高階影像預判健康隱患
腦中風的治療方式有哪些?
藥物治療
腦中風的藥物治療主要分為以下兩大類:
- 預防再次中風:對於高血壓、糖尿病或曾經發生過腦中風的病人而言,預防再次中風是非常重要的。患者應依醫囑按時服用:抗血小板凝集藥物或抗凝血藥物(預防血栓)、降血壓藥物、降血糖藥物、降血脂藥物。
- 治療急性症狀:腦中風發生後,需要及時治療急性症狀,以改善患者的預後。常見藥物包含:
- 靜脈血栓溶解劑:靜脈血栓溶解治療是急性缺血性中風的有效治療方法。血栓溶解劑可以溶解阻塞血管的血栓,恢復腦血流,改善預後。但靜脈血栓溶解劑有導致腦出血的風險,因此需在腦中風發生 3 小時內,經神經專科醫師評估後,才能使用。
- 降腦壓藥物:腦中風後,患者的血壓可能會升高。降腦壓藥物可幫助降低血壓,減少腦出血的風險。
- 軟便劑藥物:腦中風患者可能會因活動減少、便秘等原因,導致腹壓升高,增加腦出血的風險。軟便劑藥物可幫助患者排便,降低腹壓。
- 抗肌肉痙攣藥物:腦中風患者可能會出現肌肉痙攣。抗肌肉痙攣藥物可幫助緩解肌肉痙攣,改善患者的活動能力。
- 降腦壓藥物:大範圍腦梗塞後的病人,可能會出現腦水腫或顱內壓升高。降腦壓藥物可幫助降低顱內壓,改善患者的預後。
經動脈取栓術
經動脈取栓術是一種治療急性缺血性腦中風的有效方法。其原理是利用微創腦導管技術,透過病人鼠蹊部動脈,將導管及微導管導引至阻塞的腦血管,將血栓取出,以求減少缺血壞死範圍,降低中風後遺症。經動脈取栓術的適應症包括:- 缺血性腦中風發作 8 小時內
- 影像診斷為顱內大動脈阻塞者
- 缺血性腦中風情況屬於中度嚴重者
- 嚴重腦出血
- 嚴重全身性疾病
- 預期壽命短暫
- 腦出血
- 血管栓塞
- 血管損傷
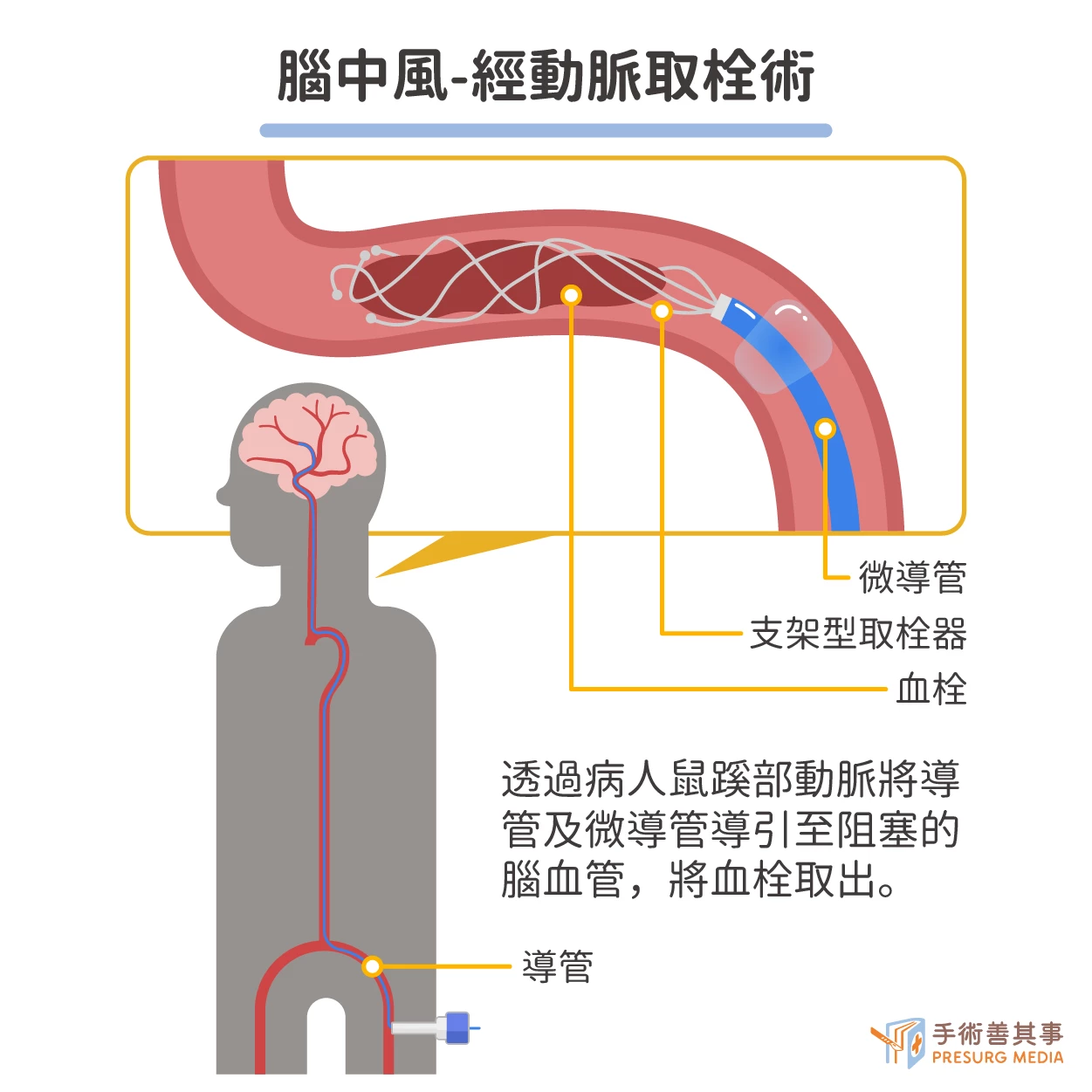
動脈取栓的治療時間取決於中風的類型和部位。一般而言,前循環大血管阻塞的缺血性腦中風,在發病後 6 小時內進行動脈取栓治療,效果最佳;後循環大血管阻塞的缺血性腦中風,在發病後 22 小時內進行動脈取栓治療,也有效。
而當血管本身粥狀動脈硬化很嚴重或合併動脈瘤時,取血栓裝置可能無法處理該血管。此外,若合併其他感染或嚴重疾病時,血栓取出後,可能也只有暫時使血流打通,並無法改善病情,此類情形之下就不建議進行取栓治療。
經動脈取栓術的手術費用
阻塞型腦中風佔了中風疾病超過75%,在這類疾病中算相當大比例,透過多功能的血管攝影室輔助引入導管、導絲進入血管阻塞處取出血栓!以恩主公醫院為例110年已完成30位成功取栓的案例。這種術式目前通過健保的部分給付,因有部分靜脈注射抗血小板藥物等仍屬於自費項目,所以一次手術費用大約在15萬以上。
至於出血性腦中風,需要經過評估出血與血塊大小,經過緊急影像檢查後,判斷是否施以開顱手術清除血塊,一旦發生出血性腦中風,腦部組織必定受到破壞,也會造成神經功能缺損。外科手術目的主要以清除血塊、減低腦壓來減少腦部組織持續破壞及降低死亡率,因為影響層面太廣,通常都會輔以多種術式為患者同步或前後進行。出血性腦中風的手術治療主要有以下幾種:
開顱血塊清除術
是最直接的手術方式,但也有可能造成正常腦組織的傷害。一般認為,小腦出血大於 3 公分,或出現腦幹壓迫或水腦症狀的病人建議手術血塊清除。對於大腦的血塊,則相對保守,血塊大於 30 毫升,且位於距離腦表面 1 公分內的病人接受手術比較有好處。
腦室體外引流
可以監測顱內壓,並在顱內壓高時引流腦水,降低顱內壓。當醫師考慮植入腦室體外引流時,多半是考慮需要持續監測腦壓,或病人有水腦症狀,需要引流腦水。
腦室腹腔引流術
是一種用於治療腦積水的腦部手術。其原理是將腦室中的腦脊髓液引流至腹腔,由腹腔吸收。腦室腹腔引流術在頭部皮膚下植入一個引流管,一端置入腦室,另一端置入腹腔。腦脊髓液通過引流管流入腹腔,由腹腔吸收。
顱內壓監測器植入
可以監測顱內壓,幫助醫師了解腦部的狀況。當腦壓不正常升高,很可能是再次出血或腦部腫脹。顱內壓的數字可以提供醫師臨床照護作為參考。
立體定位抽吸術
立體定位抽吸術是一種利用電腦導航進行的微創手術,可用於治療腦部腫瘤、膿瘍、血塊等病灶。立體定位抽吸術利用電腦導航系統,將病灶的三維位置精確定位。然後,在局部麻醉下,通過一個直徑約 1 厘米的頭骨鑽孔,將抽吸針插入病灶,利用真空抽吸將病灶組織抽出。
手術風險
- 出血:手術過程中可能因血管破裂而導致出血,嚴重時可能危及生命。
- 感染:手術後可能因傷口感染而導致敗血症等嚴重併發症。
- 神經功能損傷:手術過程中可能因操作不當而損傷腦部神經,導致偏癱、失語等神經功能障礙。
- 死亡:手術失敗或併發症可能導致死亡。
具體的風險大小取決於多種因素,包括:
- 患者的健康狀況:患者的年齡、體質、是否有其他疾病等都會影響手術風險。
- 中風的類型和嚴重程度:出血性中風的手術風險通常高於缺血性中風。
- 手術的難度:手術的難度越高,風險也越大。
X光刀 vs. 加馬刀
腦血管瘤必需即時診斷出腦血管瘤的部位,並施行手術,夾閉血管瘤。動靜脈畸形若有大量出血,則須手術移除血腫-以X光刀或加馬刀照射,畸形的血管會於兩年內逐漸消失。X光刀是最早的放射線治療方式,為利用高科技將高能量放射線聚焦在腫瘤區,直接摧毀病灶,但因精準度差,必須把照射範圍放大而會殺死周邊正常組織,而伴隨強烈副作用。加馬刀則是更先進的放射線手術,能運用立體定位方法,將加馬射線準確聚焦在腦部變位置,讓病變的細胞逐漸萎縮壞死,這需要幾個月時間甚至1-2年才有可能完全康復。但因其獨特優點,許多患者仍會考慮接受加傌刀治療,包含:
- 無需作開顱手術,幾乎不會流血,也無手術傷口,也不用全身麻醉。
- 精準定位而安全性高
- 患者可於2-3天內出院,並恢復日常生活。
- 能觸及傳統手術無法達到的位置,也能搭配傳統手術,以達到更好的治療效果。
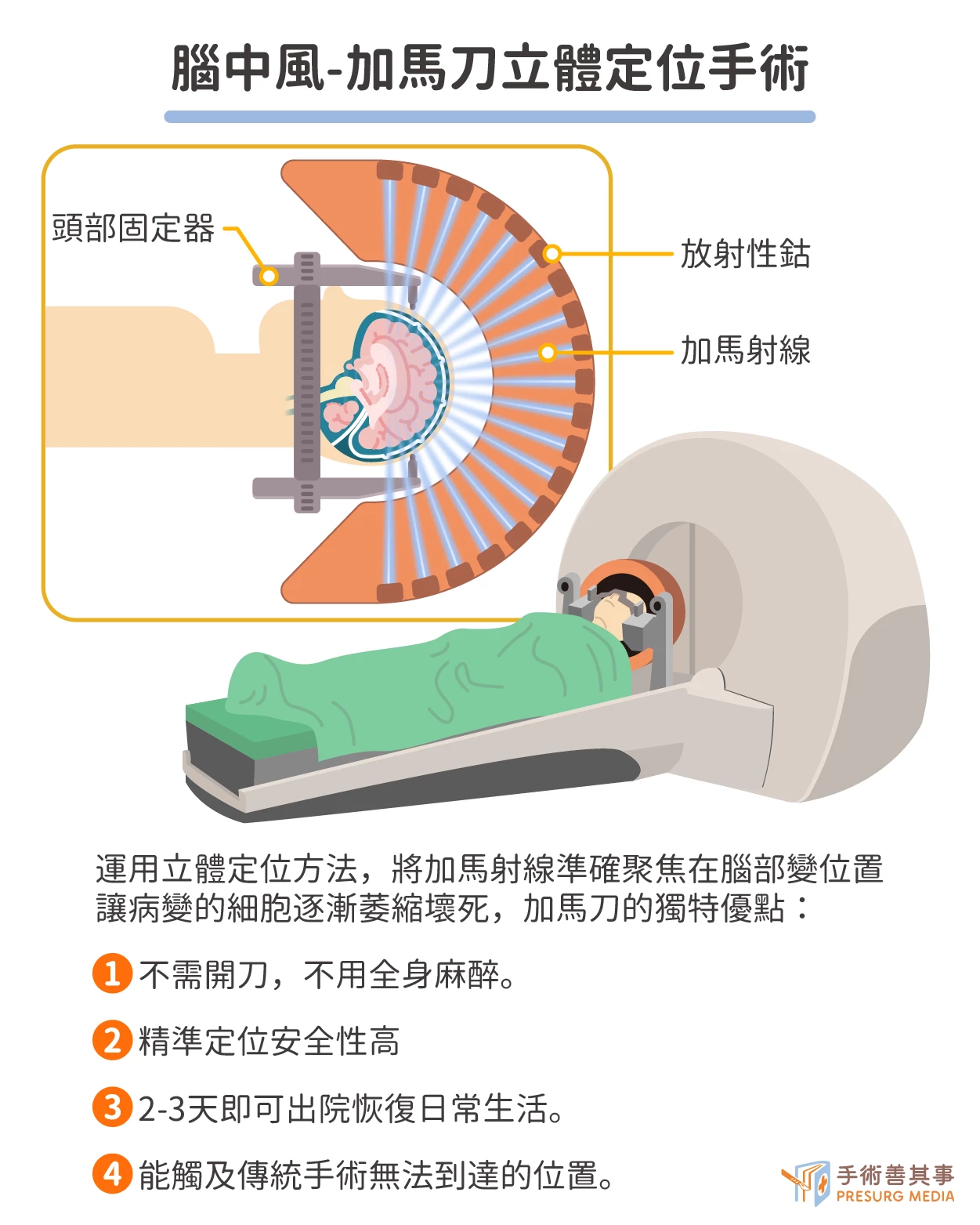
加傌刀除了治療腦內血管病變,還能對付顱內腫瘤、三叉神經痛、頑固性癲癇等,依患者病況不同而有健保給付或自費15-20萬元的差異。
腦中風術後照顧與飲食建議
腦中風術後照顧是幫助病人恢復功能、預防併發症的重要過程。家屬在照顧病人的過程中,應注意以下事項:
飲食方面
- 病人應採坐姿或半坐臥姿勢進食,以避免嗆咳。
- 飲食應以低鹽、低油、低膽固醇為主,並避免抽煙、喝酒及服用含咖啡因的飲料。
- 病人若有吞嚥困難,可考慮使用鼻胃管灌食。
衣著方面
- 病人的衣著應以舒適、方便穿脫為主。
- 鞋子應以防滑的布鞋為宜。
居家環境方面
- 病人的房間應明亮且有良好照明設備。
- 床旁應放置床旁椅,方便病人下床活動。
- 走道應保持暢通,以防止病人跌倒。
活動方面
- 行動不便的病人應使用助行器或輪椅協助下床活動。
- 病人若無法自己翻身,應每兩小時協助翻身一次,以避免壓瘡。
- 鼓勵病人進行患肢再訓練,以維持關節活動度。
其他方面
- 若病人有高血壓、糖尿病、心臟病等慢性病,應依醫師指示按時服藥並定期回診。
- 病人可能因中風而出現感覺障礙,家屬在替病人熱敷取暖時應注意避免燙傷。
- 中風後的復健及心理建設很重要,家屬應給予病人支持與鼓勵,幫助病人早日康復。
想瞭解更多復健內容?
延伸閱讀:中風復健要多久?帕金森氏症會好嗎?神經外科醫師詳解運動處方
預防腦中風的方式
其實一般人日常預防腦中風的觀念就是要先從:控制慢性病先下手。因為像現在天冷時很多人會吃火鍋,那就可能會攝入過量的鹽分,造成血壓偏高,加速影響血管病變。- 定期健康檢查
- 有抽菸習慣應該戒煙
- 不過量飲酒
- 有慢性病史的患者,如高血壓、糖尿病、心臟病應按照醫師指示配合治療
- 規律的運動
- 均衡的飲食:少鹽、少油、少糖,以及少吃動物性油脂與內臟

文獻參考
相關文章













