2026/04/27更新
4,933
收藏
子宮肌瘤不處理會怎樣?鍾國騰醫師從預防醫學談海扶刀
本篇焦點專題,彙整於鍾國騰醫師專訪影片
諮詢專家:鍾國騰醫師/中山醫院
責任編輯:洪凱斌
設計:殷嘉岑
影音:林盟凱、郭至翔
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
諮詢專家:鍾國騰醫師/中山醫院
責任編輯:洪凱斌
設計:殷嘉岑
影音:林盟凱、郭至翔
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。

台北中山醫院海扶刀手術主任鍾國騰醫師指出,肌瘤具有「動態成長」特性,對於處於生育黃金期的 25 歲女性,與臨近更年期的 40 歲女性,其追蹤與治療的邏輯截然不同。
過去,我們常受困於傳統手術「腸沾黏風險」與「漫長恢復期」的兩大門檻;如今,隨著醫療科技邁入「無創海扶刀」的新時代,我們是時候好好校正所謂的評估標準了。
- 該選擇「主動管理」還是「被動等待」?
- 提早介入是否真的能獲得「早期阻斷紅利」?
- 又該如何判斷「完美的進場時機」?
本專題將為您破解子宮肌瘤的四大成長特質,打破「非到萬不得已不開刀」的舊迷思,在治療與生活品質間找到最佳平衡點。
確診子宮肌瘤怎麼辦?25歲與40歲的追蹤策略大不同
子宮肌瘤是女性生殖系統中最常見的良性腫瘤。根據台北中山醫院海扶刀手術主任鍾國騰醫師指出,平均每 3 至 4 位女性中,就有 1 人患有子宮肌瘤。由於普及率極高,患者在確診後往往會陷入「過度焦慮」或「完全忽略」的兩個極端。
事實上,面對子宮肌瘤,首要任務是理解其病程發展。鍾醫師建議,若是在 25 歲至 30 歲這類較年輕的階段就被診斷出肌瘤,由於正值生育黃金期且荷爾蒙分泌旺盛,應採取更積極的態度,建議每 3 至 6 個月進行一次超音波追蹤;若是 40、50 歲以上且無症狀的患者,則可維持常規的年度抹片與超音波檢查即可。
子宮肌瘤不處理會怎樣?鍾國騰醫師解析肌瘤4大「成長型」風險
許多患者在初期對於「良性」二字感到放心,卻忽略了子宮肌瘤具有隨時間與生理環境改變的「動態成長」特性。以下為其四大關鍵特質:1. 激素依賴性:
子宮肌瘤的生長與雌激素(Estrogen)及黃體素(Progesterone)密切相關。鍾國騰醫師特別提醒,確診後應維持正常飲食即可,切勿因為恐慌而「病急亂投醫」,自行攝取過多的營養保健品。例如蜂王乳、含大豆異黃酮的豆製品或是部分中藥材,可能含有植物性雌激素,過度攝取反而可能成為肌瘤生長的養分,刺激其變大。
2. 不可逆的體積變化:
在女性停經之前,肌瘤通常不會自行消失。鍾醫師指出,現代女性普遍晚婚晚育,許多人第一胎可能在 40 歲左右,但在 30 歲至 40 歲這十年間,正是肌瘤容易發生變化的時期。若放任不管,肌瘤體積往往會隨著時間逐漸增大,這種體積上的變化在停經前通常是單向且不可逆的。
3. 隱性風險累積與解剖結構改變:
肌瘤的生長並非只是「變大」這麼簡單,它會改變子宮及其周圍的解剖結構。鍾醫師解釋,隨著肌瘤體積增加,可能會壓迫到鄰近器官,如膀胱導致頻尿,或壓迫輸尿管、腸道等。此外,肌瘤若向子宮腔內生長,會導致子宮變形,這就像是寶寶要住的房子被堆滿了雜物,將直接影響未來的受孕機率與孕期安全。
4. 治療難度提升:
這是最常被忽視的「時間成本」。鍾國騰醫師強調,臨床上常見患者等到肌瘤長到 5 公分、10 公分,甚至出現嚴重經痛、貧血才願意處理。然而,當肌瘤體積巨大或症狀嚴重時,無論是沾黏風險、出血量或是對周邊組織的傷害,都遠比在肌瘤尚小時處理來得高。因此,肌瘤的成長特性意味著:拖延時間越長,未來的治療難度與風險代價就越高。
子宮肌瘤幾公分要開刀?無症狀肌瘤先觀察就好?
在過去,若民眾被診斷出子宮肌瘤但無明顯症狀,醫師多半會建議「先觀察、暫不處理」。鍾國騰醫師解釋,這並非完全因為肌瘤無害,而是源於當時的醫療時空背景。傳統上,包含美國婦產科醫學會(ACOG)等主流指引多認為,既然 99% 以上的肌瘤屬於良性,且當時缺乏安全有效的長期藥物(如曾使用的 Esmya 因肝衰竭風險下市,停經針也不宜長期使用),治療手段僅剩下「手術」。因此,在權衡利弊下,除非症狀嚴重影響生活,否則醫師傾向不讓患者承擔手術風險,進而採取「觀察等待」的保守策略。
有創手術的兩大門檻:全身麻醉與開創傷口
鍾醫師指出,傳統的觀念建立在「治療手段只有開刀」的前提上。不論是傳統剖腹手術或腹腔鏡手術,都屬於有創治療,必然伴隨著全身麻醉的風險,以及腹部與子宮上的開創傷口。手術過程中的出血、感染風險,以及麻醉可能帶來的併發症,都是讓醫師與患者在肌瘤尚小時卻步的主因。術後恢復期與「腸沾黏」的長期隱憂
除了手術當下的風險,術後的恢復與長期影響更是關鍵考量。- 術後修復期長: 傳統手術往往需要較長的休養時間,患者必須暫停工作與正常生活,這對於現代忙碌的女性來說是一大成本。
- 術後沾黏的隱憂: 鍾國騰醫師特別強調,「術後沾黏」是傳統手術最棘手的副作用。只要有傷口、有出血,就有沾黏的風險。沾黏可能導致腸阻塞、慢性腹痛,甚至因為輸卵管或子宮與周邊組織沾黏而導致不孕。鍾醫師形容,有時候沾黏是否造成嚴重後果全憑「運氣」,運氣不好時腸子與傷口沾黏,後續處理極為困難。
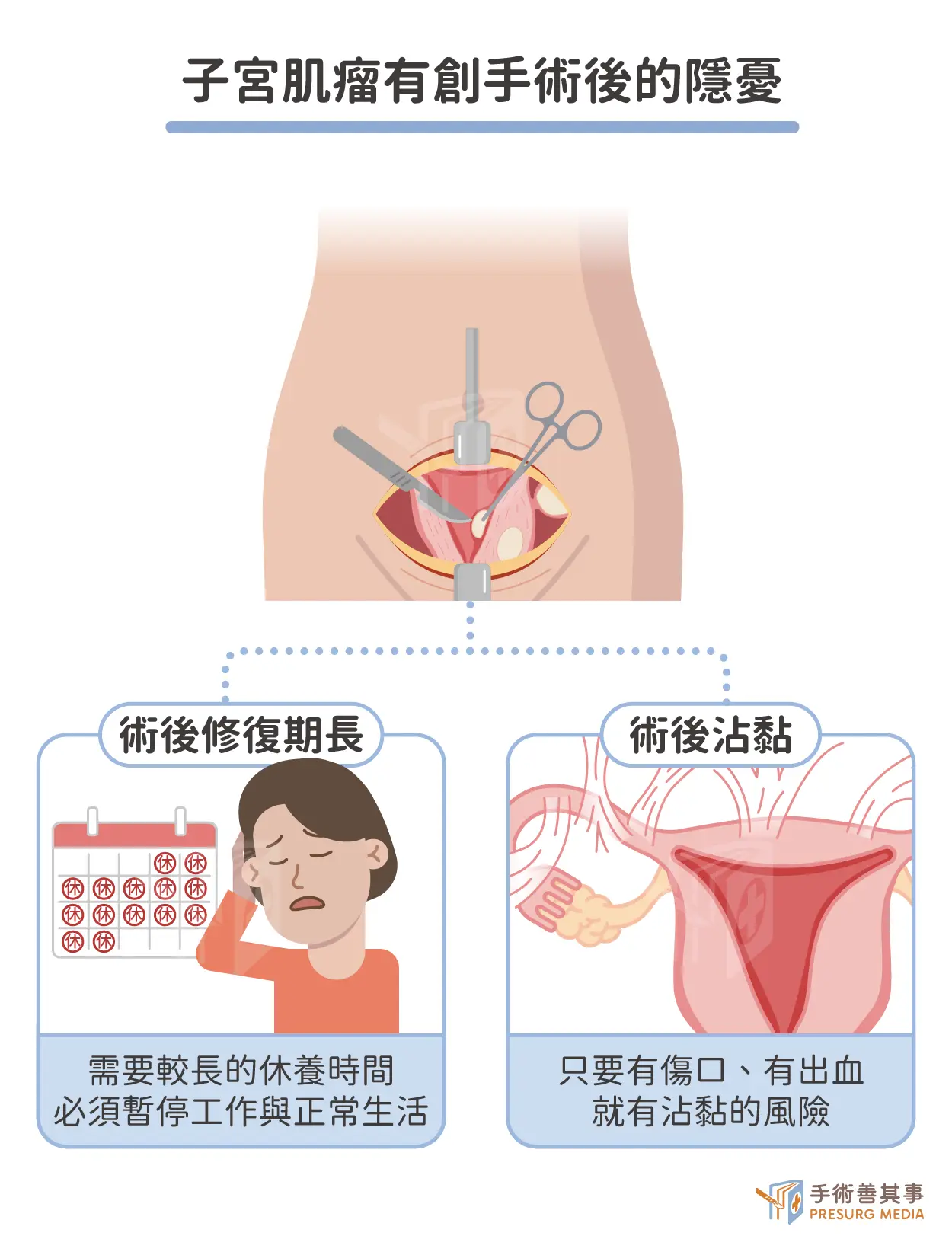
正是因為手術存在著這些不可忽視的「破壞性代價」,傳統醫學觀點才會認為:若無症狀,就不值得冒險動刀。然而,這也導致了許多患者錯失了在肌瘤體積尚小、風險尚低時進行早期干預的機會。
子宮肌瘤不想開刀的新選擇:海扶刀的原理與治療優勢
隨著醫療科技進步,治療子宮肌瘤的選項已不再侷限於傳統開刀。鍾國騰醫師介紹了目前主流的「無創海扶刀(HIFU)」技術。其原理好比小時候使用放大鏡聚焦太陽光,海扶刀利用超音波具有穿透性的特點,將低能量的超音波從體外聚焦於體內的肌瘤病灶處。透過聚焦,焦點區域的溫度瞬間可達 65°C 至 100°C,使肌瘤組織產生「凝固性壞死」。
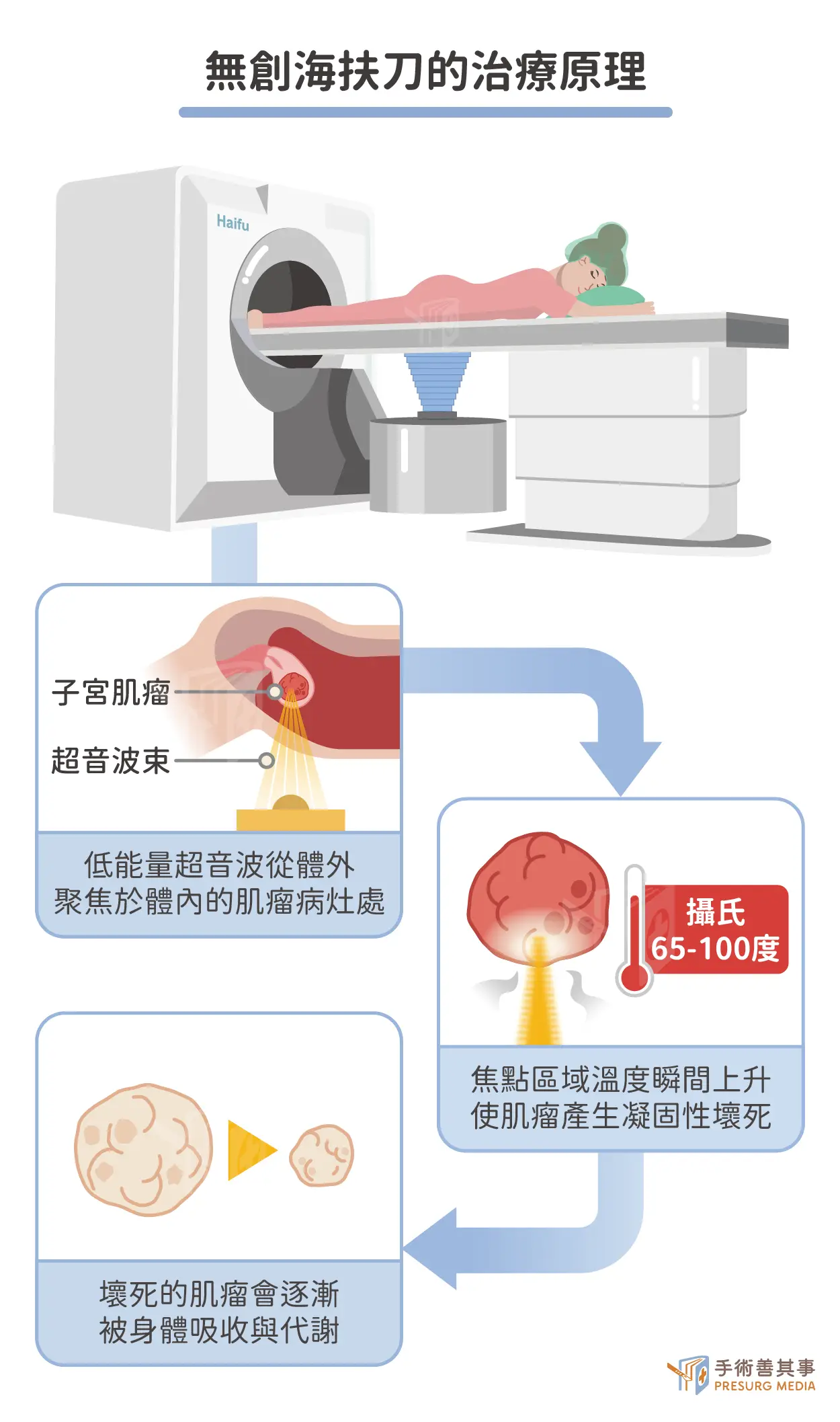
這就像將生雞蛋煮熟變成固體蛋白一樣,被燒死的肌瘤組織隨後會被身體的免疫系統逐漸吞噬、代謝吸收。最關鍵的是,由於焦點極為精準,且超音波穿透路徑上的組織(如肚皮、子宮壁)不會受損,因此能達成真正的「無創治療」。
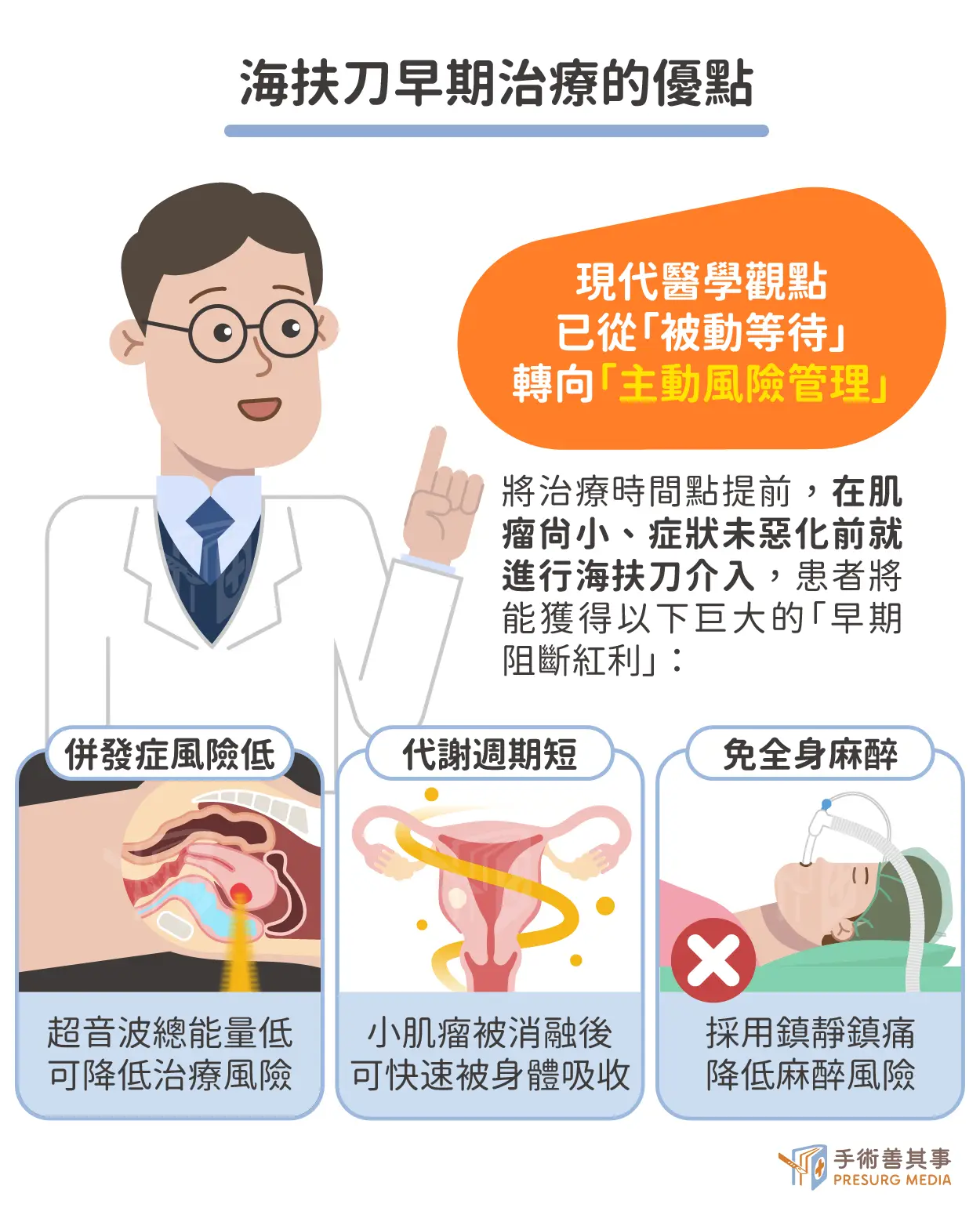
海扶刀的「早期阻斷紅利」:恢復期短、安全性高
鍾國騰醫師強調,現代醫學觀點已從「被動等待」轉向「主動風險管理」。若能將治療時間點提前,在肌瘤尚小、症狀未惡化前就進行海扶刀介入,患者將能獲得巨大的「早期阻斷紅利」:
- 總能量少,併發症風險低:治療較小的肌瘤所需的超音波總能量較低,治療時間也較短。這意味著熱能擴散到周邊器官(如腸道、膀胱、神經)的風險大幅降低,安全性顯著提升。
- 代謝週期短,效率優勢:體積小的肌瘤被消融後,身體代謝吸收壞死組織的速度更快。相比於等到肌瘤長到 10 公分才處理,早期治療能讓子宮環境更快恢復到適合受孕的狀態,對於有生育計劃的女性而言,是極佳的時間管理策略。
- 免除全身麻醉風險,恢復期短:有別於傳統手術需進行氣管插管的全身麻醉,海扶刀通常採用鎮靜鎮痛方式,大幅降低了麻醉併發症風險。鍾醫師分享臨床經驗指出,由於沒有手術傷口,且不傷及子宮正常組織,患者術後恢復極快,通常治療當晚或隔天即可恢復正常生活與工作,且完全避免了傳統手術最令人擔憂的「術後沾黏」問題。
子宮肌瘤會復發嗎?鍾國騰醫師釐清「殘留」與「新生」差異
許多患者對於治療卻步,最大的擔憂往往是:「治了還會再長,那為什麼要治?」對此,鍾國騰醫師在訪談中釐清了一個重要的觀念:臨床上所謂的「復發」,其實分為兩種情況:
第一種是「殘留生長」,多發生在肌瘤體積過大時才介入,無論是傳統手術或是海扶刀,若因安全考量未能一次性清除乾淨,殘留的組織可能會再次長大。然而,絕大多數患者遇到的「復發」,其實是第二種情況——「新生肌瘤」。
鍾醫師解釋,這意味著原本長肌瘤的位置已經被治癒了,但在子宮的其他位置,原本肉眼或影像檢查看不見的微小病灶,隨著時間慢慢長成了新的肌瘤。這在醫學定義上屬於新的病程,而非舊病灶的失敗復發。
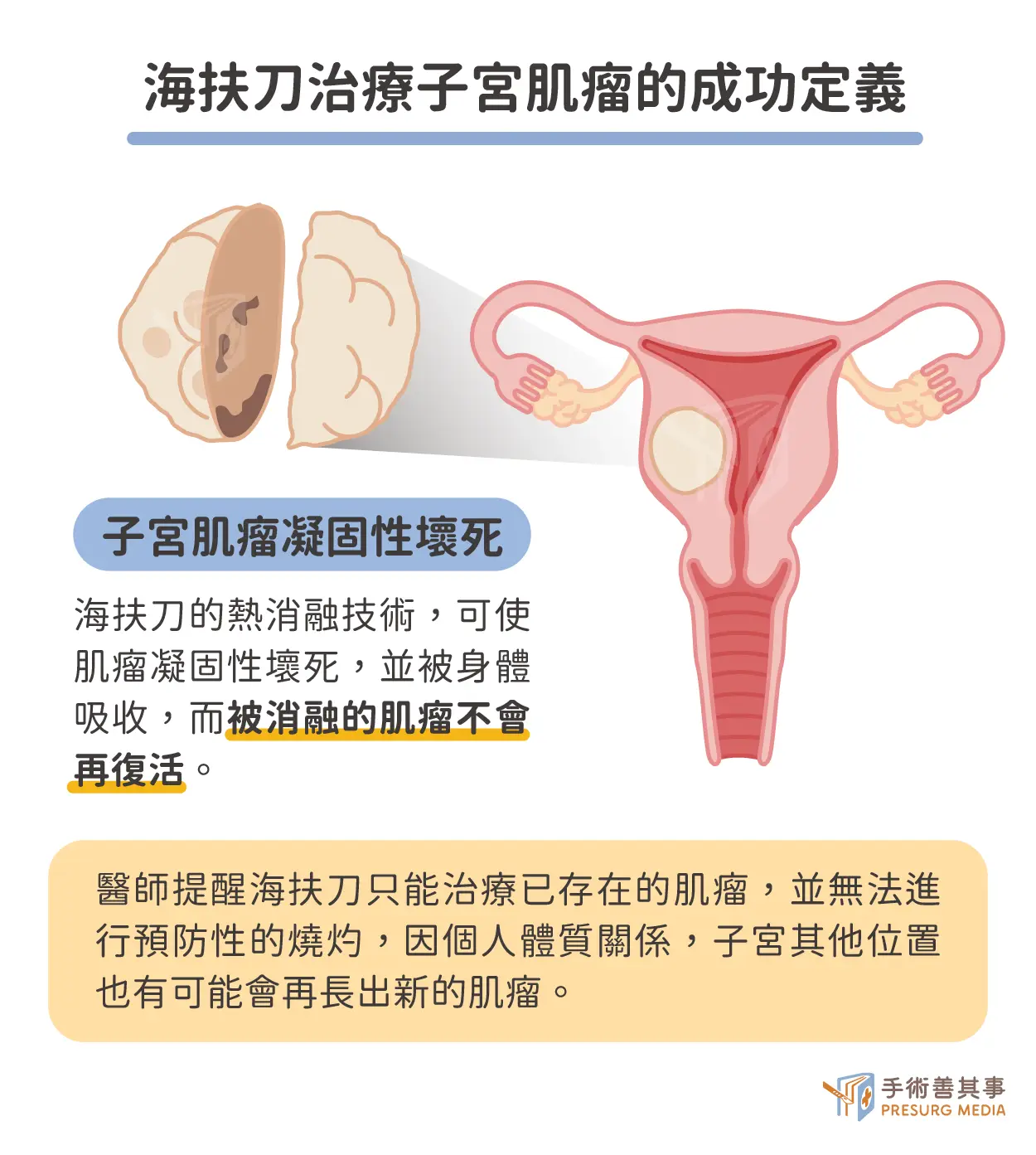
海扶刀治療成功定義:燒死當下病灶,不留後患
鍾醫師進一步說明海扶刀的技術特性:它是一種物理性的「熱消融」。當海扶刀的能量精準聚焦並「燒死」肌瘤組織後,該處的蛋白質會凝固壞死,並被身體吸收,因此已被消融的該顆肌瘤是不會再復活的。但海扶刀也有其技術限制,鍾醫師生動地比喻:「我能幫你燒死已經存在的肌瘤,但我不能治療一個還沒發生的疾病。」醫師無法對著子宮看起來正常的空白處進行預防性燒灼,因此,海扶刀解決的是「當下已存在的果」,而非「未來可能發生的因」。
為什麼肌瘤一直長?醫師:關鍵在「肌瘤體質」
這就導向了子宮肌瘤最根本的成因—「肌瘤體質」。鍾國騰醫師強調,子宮肌瘤的生長與個人的基因、荷爾蒙受體敏感度等「體質」因素息息相關。治療手段(無論是切除或消融)就像是幫花園除草,除去了現有的雜草,但無法改變土壤的成分(體質)。多發性肌瘤的治療心態
特別是屬於「多發性肌瘤」體質的患者,子宮內往往潛藏著無數個像種子一樣微小的肌瘤前驅病灶。當大的肌瘤被處理掉後,這些原本細小的種子可能會因為獲得更多血液供應或荷爾蒙刺激而開始茁壯。鍾醫師提醒,這類患者更應該建立正確心態:復發並不可怕,這只是體質的一種表現。相比於等到滿子宮都是大肌瘤才動大刀,採取無創治療及早介入、分次處理,是與這種體質和平共處、維持子宮機能的最佳策略。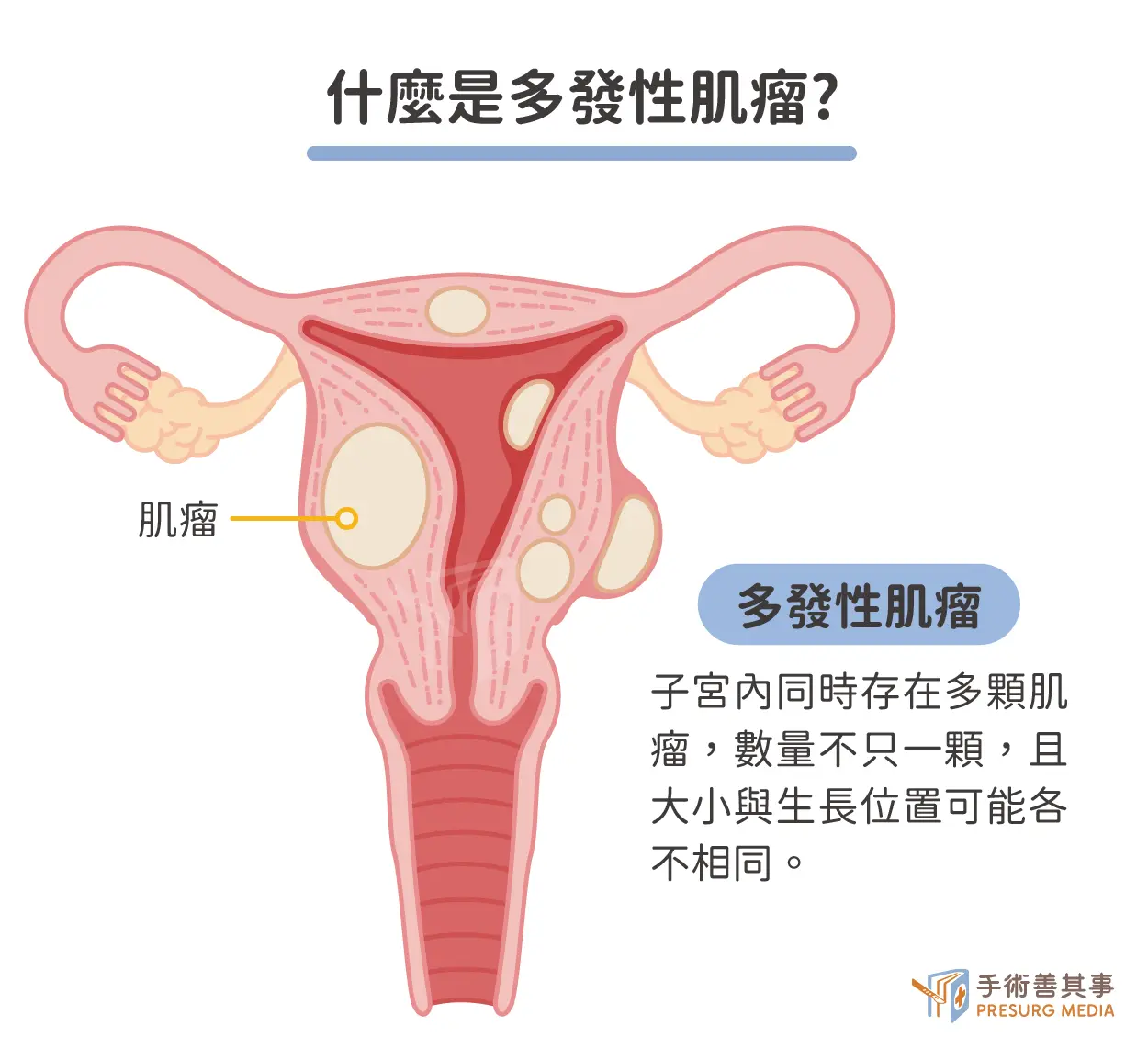
我是子宮肌瘤高風險族群嗎?自我檢測與超音波、MRI檢查建議
對於子宮肌瘤的高風險族群—包括有家族病史(母親或姊妹曾患病)、長期經痛或經血量過多的女性,鍾國騰醫師強烈建議採取主動防禦的健檢策略。不同於一般女性的例行檢查,高風險族群應將追蹤頻率縮短至每半年到一年一次。
- 婦科超音波: 這是最基礎且方便的第一線篩檢工具,能快速評估子宮是否有異常腫塊。
- 骨盆腔磁振造影(MRI): 若超音波發現異常,或肌瘤生長速度過快,鍾醫師建議可進一步安排 MRI 檢查。MRI 能提供更清晰的軟組織影像,不僅能精準定位肌瘤的數量、位置與血流豐富度,更是評估是否適合進行無創海扶刀治療的重要依據,同時也能協助排除極少見的惡性肉癌風險。

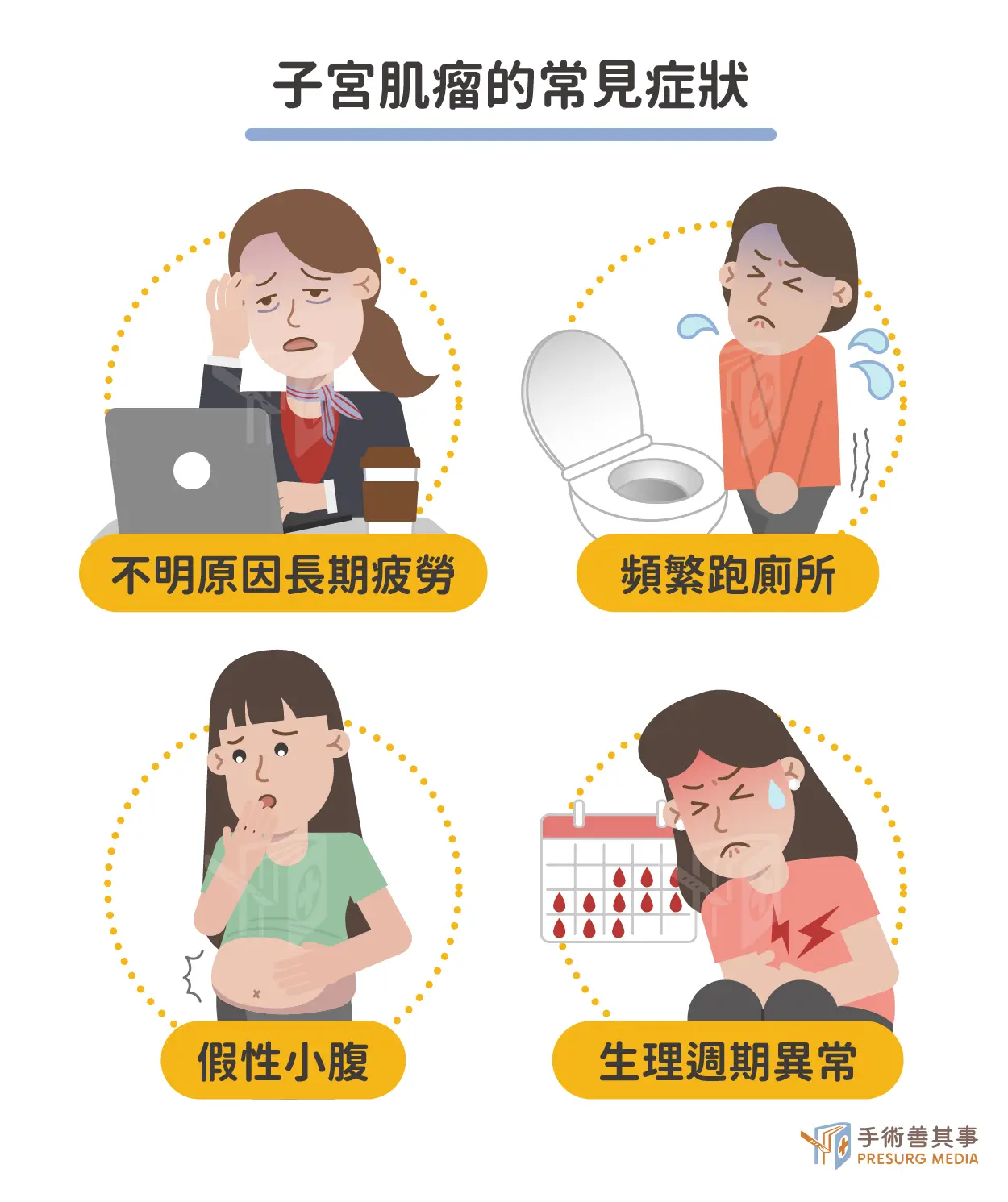
頻尿、小腹大是警訊!4個肌瘤常見症狀自我檢測
除了依賴儀器檢查,鍾醫師也提醒女性應提高對身體微小變化的警覺,以下四個跡象可能是子宮肌瘤發出的「隱形警訊」:- 不明原因長期疲勞: 許多女性以為疲勞是工作壓力所致,其實往往是因為肌瘤導致經血量過多,長期處於「慢性貧血」狀態而不自知,導致體力透支、臉色蒼白。
- 頻繁跑廁所: 當肌瘤向前壓迫到膀胱時,會導致膀胱容積變小,出現頻尿、夜尿等症狀;若向後壓迫腸道,則可能造成便秘或裡急後重感。
- 假性小腹: 這是許多患者最易忽視的症狀。當四肢纖細但小腹卻日益隆起,甚至摸起來硬硬的,很可能不是變胖,而是巨大的子宮肌瘤撐大了腹腔,形成類似懷孕的「假性小腹」。
- 生理週期異常: 包括經期延長、血塊增多或是嚴重經痛,這些都是子宮正在求救的訊號。
掌握子宮肌瘤治療先機:從「被動觀察」轉向「主動治療」的健康新觀念
鍾國騰醫師在訪談最後語重心長地指出,我們面對身體其他部位的腫瘤(如乳房腫瘤),往往一兩公分就會積極處理,但唯獨對子宮肌瘤,許多人卻抱持著「能拖就拖」的心態,非要等到長到 10 公分以上才願意面對。這背後的主因,往往是對傳統手術漫長恢復期與高風險的恐懼。然而,隨著無創醫療技術的成熟,這個舊觀念必須被翻轉。鍾醫師的最終呼籲是,「及早發現、及早介入」是降低人生整體健康成本的關鍵。與其被動忍受痛苦,等到肌瘤大到影響生活、甚至需要動刀切除子宮,不如透過規律健檢與自我覺察,主動掌握先機。
透過新技術的介入,治療不再意味著需要臥床數週或犧牲生育計畫,而是能夠在治療當天或隔天就回歸正常生活。因此,現代女性應放下對治療的過度焦慮,主動為自己規劃,進而保留一個健康的子宮與更有品質的人生。




