全身麻醉有後遺症嗎?認識全身與半身麻醉風險、副作用
責任編輯:廖冠竣、陳盈竹
設計:林盟凱、殷嘉岑
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
麻醉風險分五級,我是哪種等級?
不同病患接受麻醉的風險不盡相同,麻醉風險等級代表病患在麻醉前本身疾病的嚴重程度。目前,麻醉風險評估標準是採用美國麻醉醫師學會(ASA)建議分類等級,其依照病情和生理狀況,將病患的麻醉風險分成五級。
| 族群類別 | 手術致死率佔比 | |
|---|---|---|
| 第一級 | 沒有任何系統性疾病的健康人 | 0.06-0.08% |
| 第二級 | 有單一輕微或多重全身性疾病 但無功能上的障礙與無系統性疾病的高齡者, 或一般病患但有控制良好的小疾患, 如有高血壓控制良好不影響日常生活者。 |
0.27-0.4% |
| 第三級 | 因中度重度的全身性疾病造成部份功能障礙限制日常行動, 如有高血壓或糖尿病但控制不好, 或已有心血管併發症(中風、心肌梗塞、心絞痛等)等病患。 |
1-5% |
| 第四級 | 重度全身性疾病,且有功能障礙,可能危及生命, 如已器官衰竭、生命體徵象不穩定類病患,動脈硬化引發的急性心肌梗塞。 |
10-23% |
| 第五級 | 瀕死邊緣狀態,不管有無手術, 預期在24小時內死亡,如主動脈瘤破裂出血、頭部外傷昏迷、休克等病患。 |
10-51% |
麻醉前的患者自白:用藥史、過敏史
既然麻醉風險會受到病人的疾病、健康狀況等影響,因此術前接受完整麻醉照護評估是很重要的,病患切記與麻醉醫師主動溝通麻醉照護評估,提供醫師在麻醉術前訪視過程充分了解您的疾病史、過敏反應史、使用藥物史以及過往麻醉手術史。

全身麻醉跟半身麻醉差在哪?
全身麻醉是一種透過藥物幫助病患在手術過程中不會感到疼痛與知覺的麻醉方式,目前麻醉科醫師進行麻醉主要分為兩種方式,一種是需要插管的全身麻醉,而另一種則是在不插管的情況下使用靜脈藥物的靜脈麻醉。
插管全身麻醉
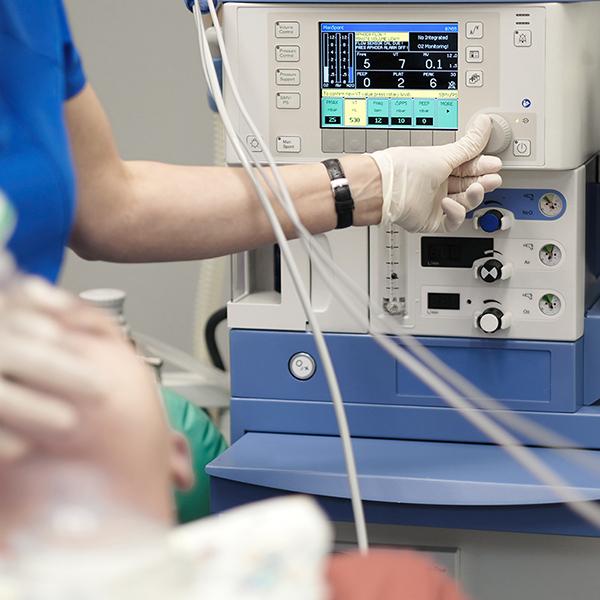
通常在進行重大手術時會採取插管麻醉的方式為病患進行麻醉,其餘會採用插管的情況多數為長時間的手術(超過30分鐘)、術前禁食時間不足、呼吸道有問題等。麻醉科醫師會先在病患點滴當中輸液給予麻醉藥物,等到患者進入麻醉狀態時,麻醉科醫師會利用特殊的管路來建立病患的呼吸道,這個過程我們稱之為「插管」。
插管時,負責麻醉的醫療人員需要打開口腔移開舌頭和口腔內軟組織,才能看到聲帶並進行插管,過程中需要喉頭鏡的幫助。傳統喉頭鏡需要將下巴抬起維持咽喉與氣管的直線狀態,對舌根的壓力較大,會產生明顯的疼痛刺激、影響血壓變化。
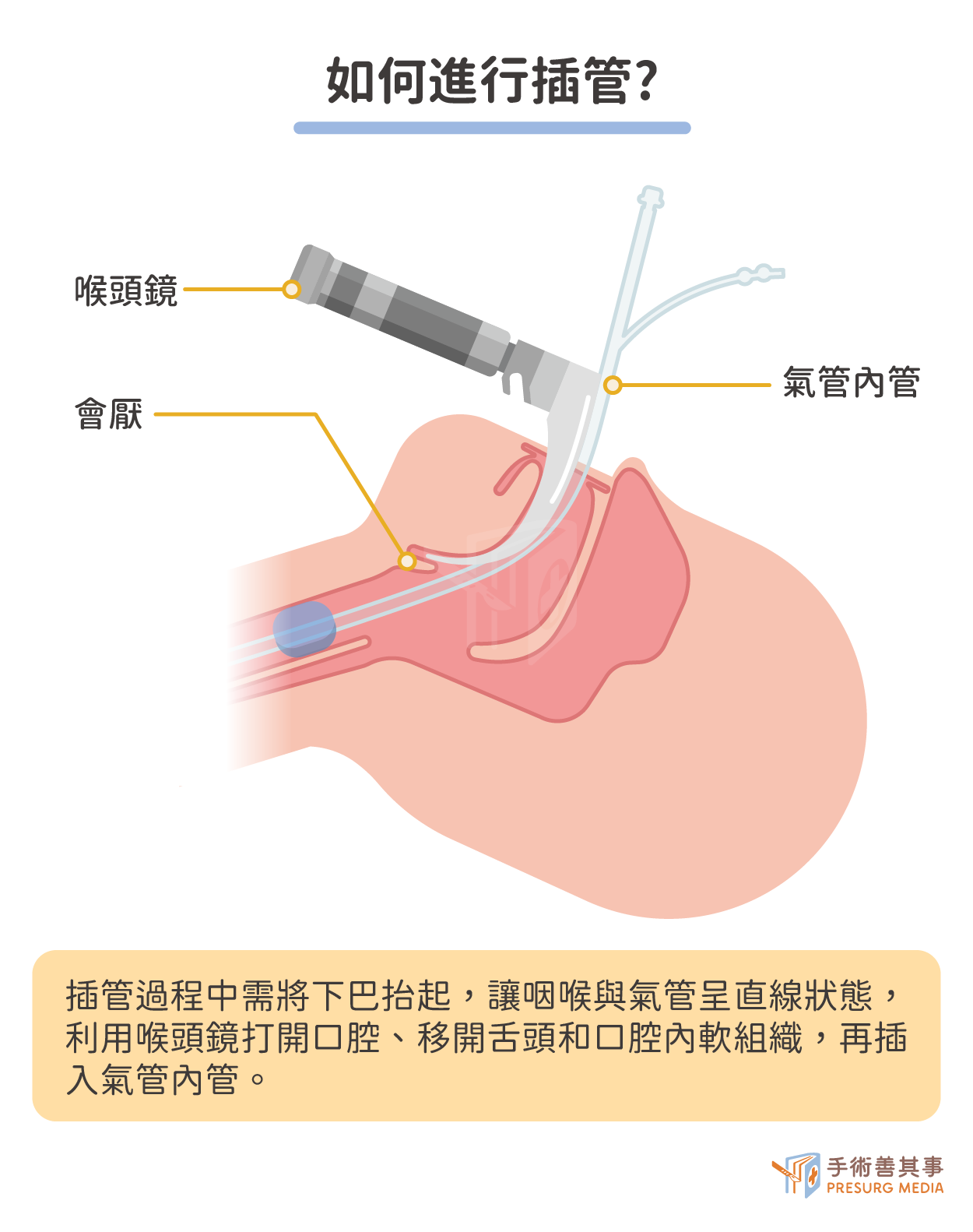
現今使用上比較主流的是影像喉頭鏡,其不需要將口-咽喉-氣管維持成一直線,就能看見聲門入口,除了可以解決傳統喉頭鏡對患者造成的不適感,還能提供醫師更清楚的插管引導方向。目前影像喉頭鏡為非給付耗材、價位大多依不同醫院政策或有包套的方案。以亞東醫院麻醉科為例,接受麻醉的病患只需要選用自費拋棄式喉頭軟罩或影像喉頭鏡鏡套,價格是980元,經濟實惠。
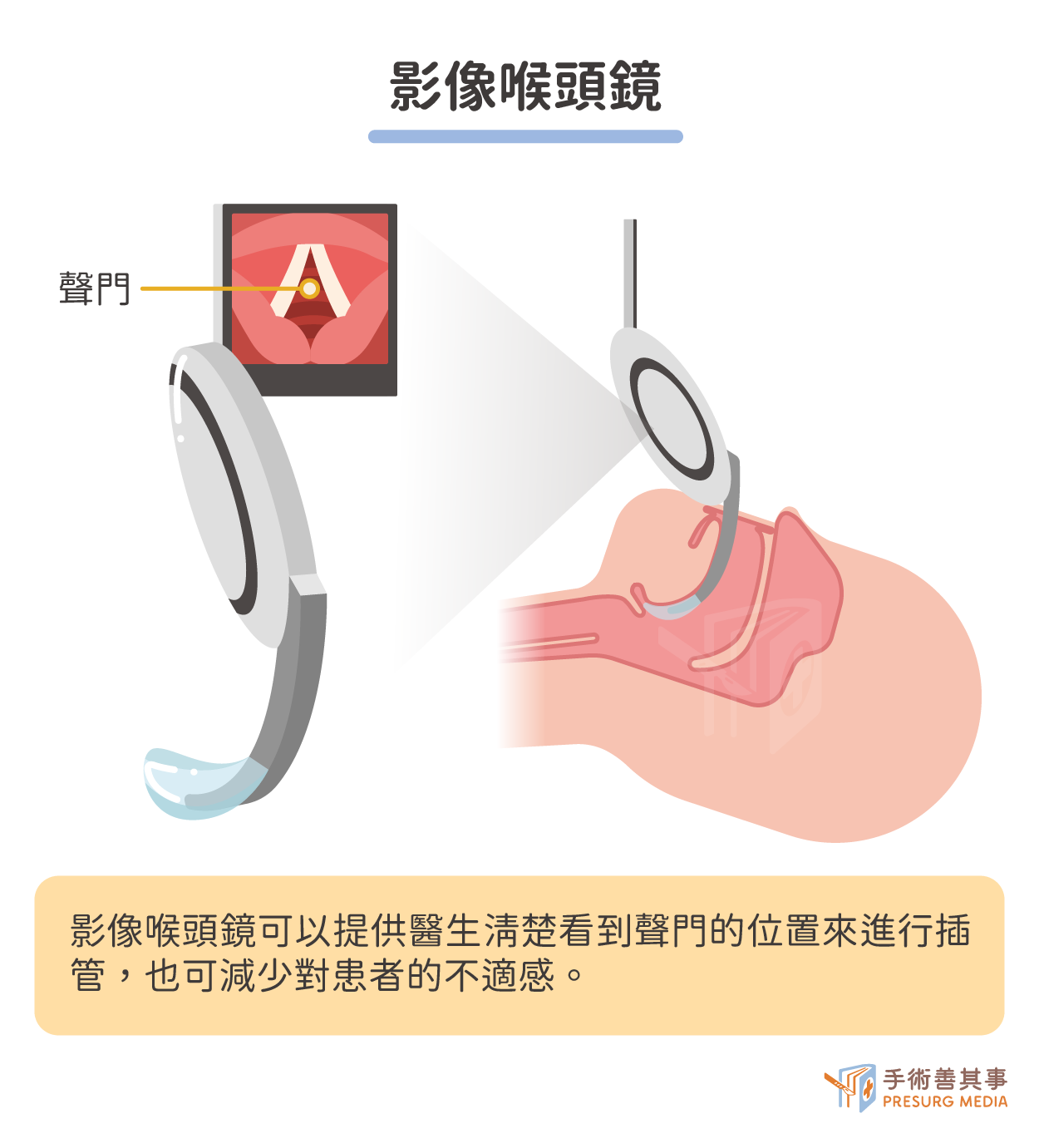
現在常見的插管方式主要有兩大類,第一類是使用氣管內管,第二類為喉頭罩。使用氣管內管插管,管子會從嘴巴(大部分)或鼻子,經由咽喉部置放到氣管內,任何一種手術都可以利用這種氣管內管來做麻醉。
若是使用喉頭罩在手術中為病患建立呼吸道,喉頭罩會從嘴巴進入放到咽喉處,不需要深入到氣管當中,這種建立起的呼吸道方式無法全面預防嘔吐所造成的危險,也容易有麻醉氣體洩漏的疑慮,受限甚多所以只適用於某些手術的麻醉方式。
大比例的病患都是在麻醉之後才進入插管流程,所以不會因為插管的動作感到不舒服。只有少數的病患本身帶有呼吸道方面的病變(例如:咽喉腫瘤、顳顎病變等),如果是這種情況讓這類病患在麻醉後才插管,有可能會因為插管困難而導致病患無法呼吸的危險。
在這特殊情況之下,麻醉科醫師會改變插管的方式,先透過局部麻醉的用藥來降低病患的不適感,讓病患在清醒的狀況下完成插管動作,直到完整呼吸道建立並確認無誤之後,再患者推動下一步手術前的正式麻醉。
在插管完成後,接下來才是真正的麻醉開始,要讓病患在手術過程中持續維持麻醉狀態,必須不斷的給與麻醉藥物,大部份的患者是透過氣管內管或喉頭罩給與吸入性麻醉劑,來達到手術中麻醉的維持。
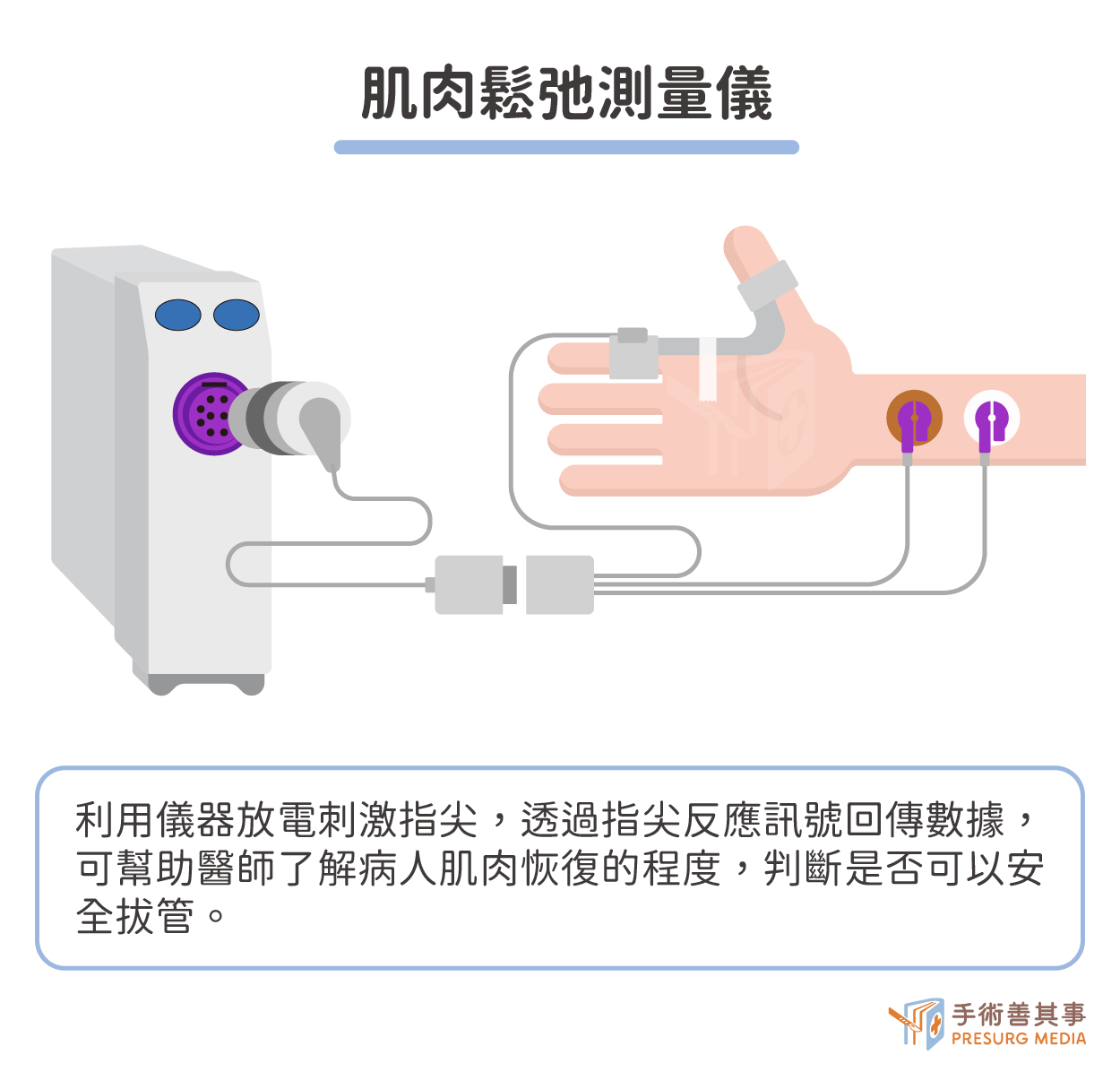
了解麻醉深度之後,接著介紹的是如何實現更安全的拔管,主要方式就是在術中透過肌肉鬆弛測量儀 NMT Module來判斷。方法為麻醉科醫師給予患者肌肉鬆弛劑之後,再使用儀器放電刺激指尖,透過指尖反應訊號回傳數據幫助醫師了解藥物所帶來肌肉阻滯的程度,麻醉科醫師可以判斷調整肌肉鬆弛劑劑量,減少因為肌肉鬆弛劑的蓄積導致不適或可能併發症,造福年老或是體質較差的病患。
麻醉監測掌握生命數值,手術更安心
現代麻醉倡導適宜麻醉,病患在接受麻醉的前提就是了解自己的麻醉風險等級在哪裡,待完整進入麻醉過程當中,麻醉科醫師會透過多種臨床參數監測,這就是所謂的適宜麻醉概念。適宜麻醉能夠幫助實現對於麻醉病的精準給藥,輔助醫師確保病人術中安全、減少藥物過量及時介入等管理,那要完成並落實上述的觀念就是需要在手術過程利用各種監測儀器,給予麻醉科醫師手術中的病患各項生命數值!
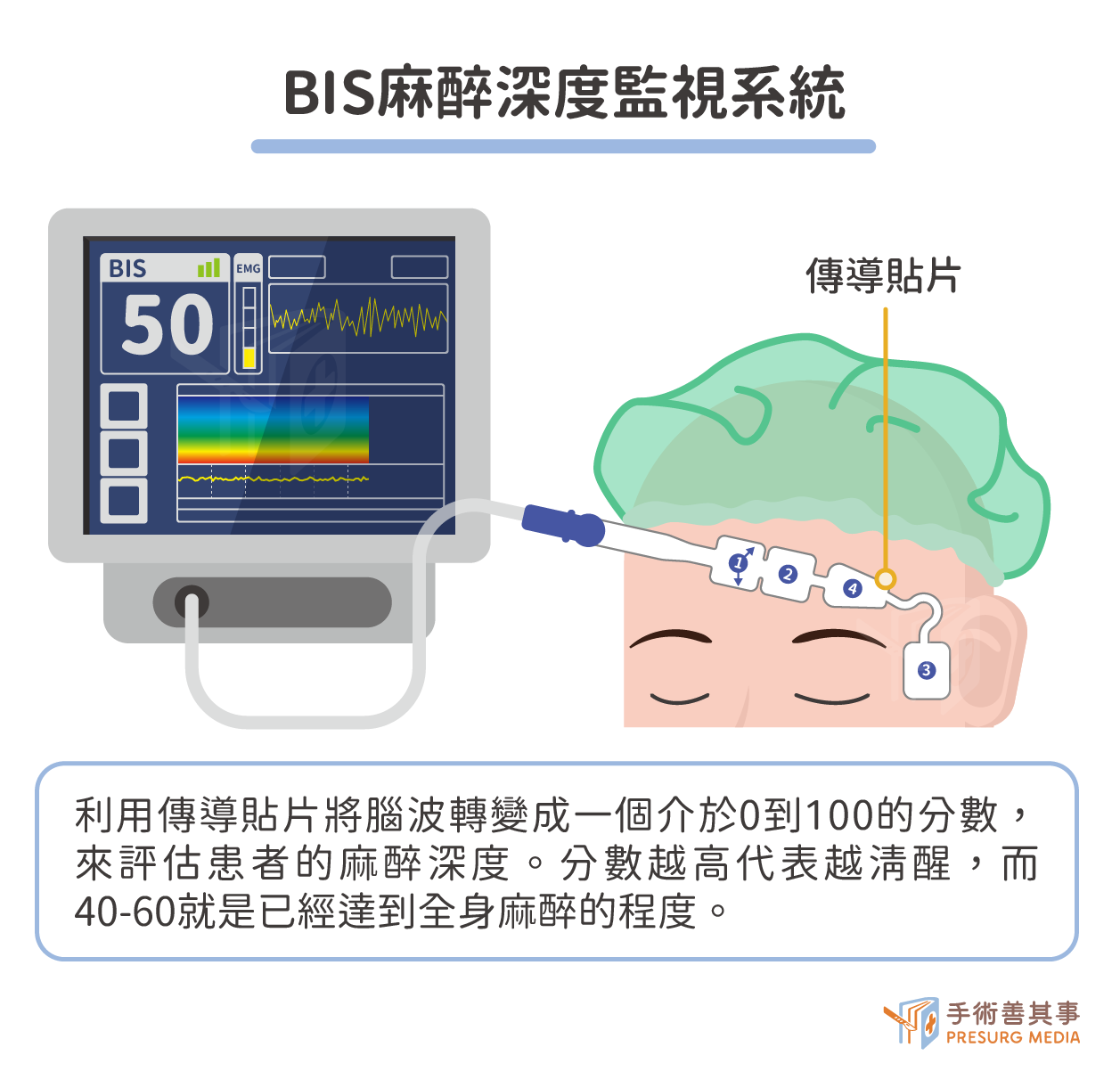
首先麻醉科醫師會透過BIS麻醉深度監視系統,了解病患目前的麻醉深度,太快或太慢醒來對病患都不是好事,所以需要隨時掌握麻醉深度!利用傳導貼片將大腦前額皮質的神經活動(腦波)轉變成數據再給予分數標準,利用這種級距了解病患目前麻醉的深淺程度,分數從0-100分,分數越高代表越清醒,而40-60就是已經達到全身麻醉的程度!
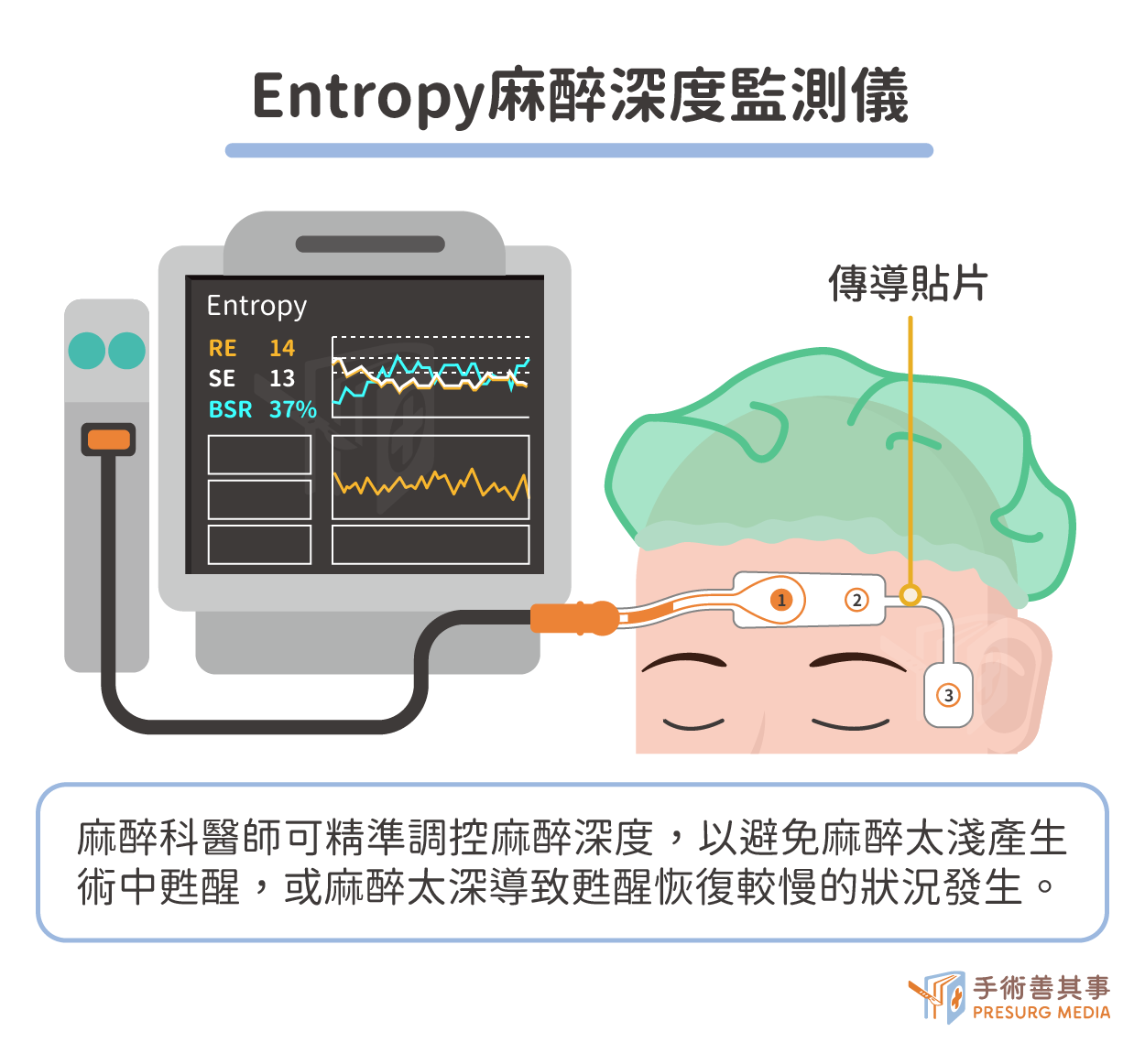
再者就是Entropy麻醉深度監測儀,可讓麻醉科醫師藉此調控麻醉深度,實現精準麻醉,以避免麻醉太淺產生術中甦醒,或麻醉太深致甦醒恢復較慢的狀況。
| Entropy | BIS | |
|---|---|---|
|
顯示參數 |
SE/RE/BSR/raw EEG(註一) |
BIS/SQI/EMG/SR/raw EEG(註一) |
| 反應時間 | 2/15~30秒(註三) 數據反映較快 |
30~60秒 數據反映較慢 |
| 數據判斷 | RE/SE顏色區分一目瞭然 | 須參考SQI/EMG來判斷 |
| 貼片電極 | 3 | 4 |
| 貼片細針 | 無 | 有 |
以上兩台儀器是幫助麻醉科醫師監測病了解病患現在麻醉的深度,孰優孰劣沒有一定,一般民眾要選用也都為自費項目。而有無訊號放大器的配置應以廠商設計的角度不同來看待,並非有就是比較好,有的優點是訊號品質有機會較佳方便分析,缺點是噪訊也可能被放大,同時該放大器的存在也是多一個可能故障的元件。
麻醉醒來好想吐!有什麼改善方法?
每一種麻醉方式都有各自的問題,全身麻醉後較常見的問題包括以下幾點:
- 麻醉結束之後24小時內主要會出現頭暈、嘔吐、嘔吐的情況,而這些情況嚴重的話甚至會在72小時都可能持續發生,如果真的非常難受可以洽詢醫護人員,要求止吐藥幫助減緩不適。
- 插管會引起咽喉部及氣管內部黏膜組織的水腫,大部分病患在麻醉結束拔管後會有些不適感,通常出現咳嗽、聲音沙啞、喉嚨痛。大多數病患持續時間僅限於數小時之內,只有少數病患會因為粘膜出現損傷及潰瘍而有比較明顯的疼痛感,持續時間可能會達數天之久,這時候可再由醫師評估後開立藥物治療。

麻醉注意事項
這段內容相當重要,過去有許多病患因為自己住院或是家屬臨時不在身邊,起身因為麻醉引起的頭暈、無力發生摔倒的情況,傷勢嚴重可能危及生命!所以麻醉結束之後,直到完全清醒才能採漸進式下床方式起來,請家屬或醫護人員升高床頭,呈現半坐臥的姿勢至少十分鐘。直到沒有暈眩感、無力或其他不適症狀,在床緣稍坐片刻,再慢慢由旁人撐著或是扶著床邊站立,站立數分鐘之後才可緩布移動,但這一切都需放慢進行或是有旁人陪同扶持!
若是本身體質較差或是本來身體就有不適,擔憂麻醉結束後無力感無法順利呼吸與動作,那麼可以考慮請醫師選用新型的肌肉逆轉劑,像是Bridion(sugammadex),藉由直接螯合神經肌肉阻斷劑rocuronium或vecuronium分子,使血漿中游離的神經肌肉阻斷劑濃度急劇下降,拮抗肌肉鬆弛劑的藥效原本肌肉無力的感覺會由15分鐘縮短至5分鐘內,對於麻醉科醫師與病患都是一大福音,尤其一般逆轉劑常伴隨部分不良的副作用,像是嘔吐、頭痛等等都將不復見。只是此項目尚未通過健保給付項目,仍需民眾自費。
文獻參考
全身麻醉,仁安醫院麻醉科。
手術麻醉到底危不危險?幾點沒注意讓風險三級跳,衛福部臺中醫院。
精準麻醉 OMT,全身麻醉手術較安全的突破技術,OMT。
相關文章













