慢性腎臟病、腎衰竭會好嗎?症狀、原因、飲食禁忌、治療選項
責任編輯:陳盈竹
設計:殷嘉岑、林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
設計:殷嘉岑、林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
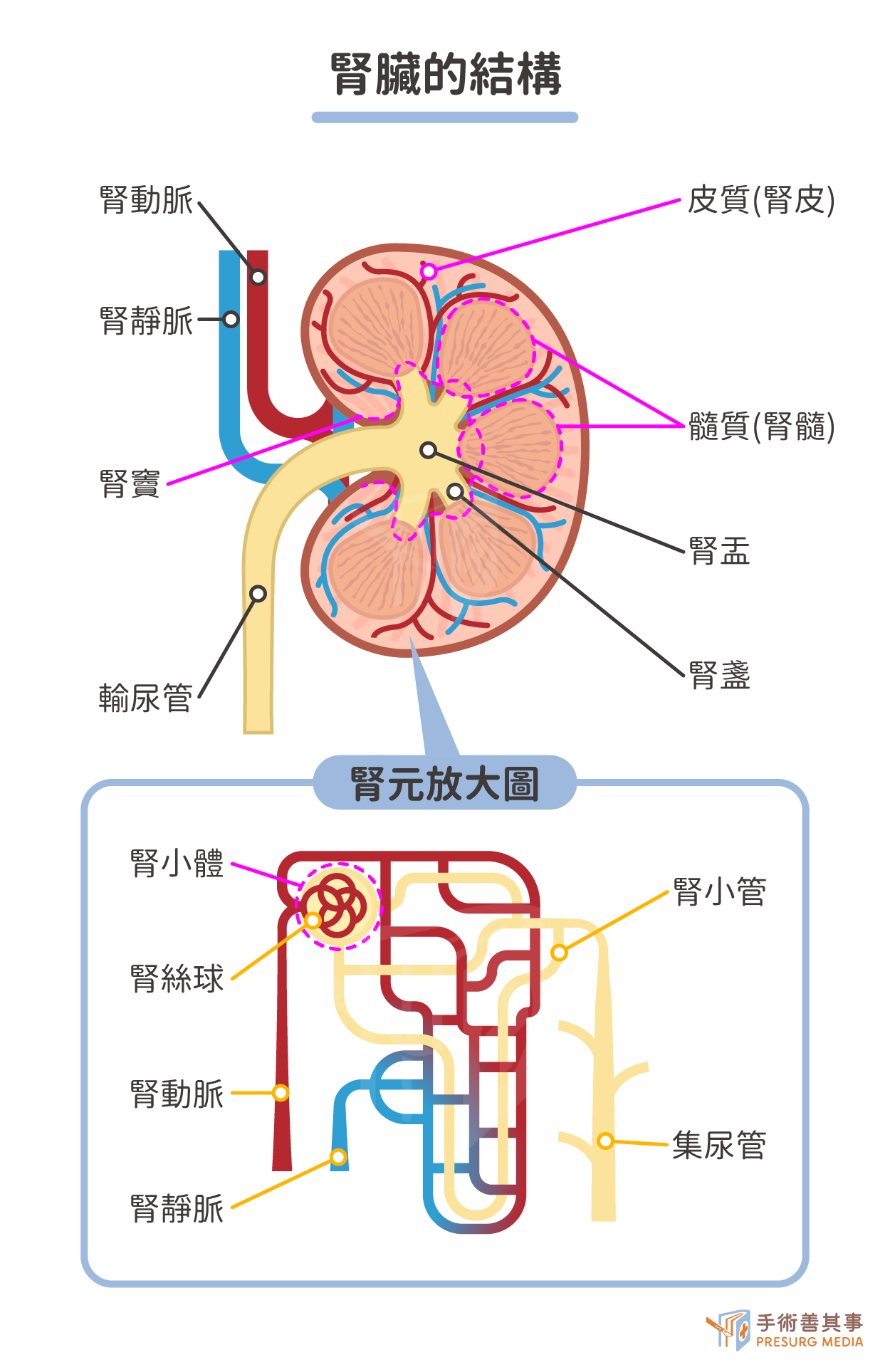
腎臟的構造及功能
當我們攝入飲食、營養物質後,水溶性的廢物排除即由腎臟負責,固體廢物則是靠大便排出。若腎功能不好時,將會導致腎衰竭,造成尿毒累積,患者出現水腫、酸鹼不平衡,以及酸中毒等現象。腎臟是人體重要的器官,位於後腰部兩側,呈豆狀,結構可以分為三層:- 腎皮:最外層,由腎小體和腎小管組成。
- 腎髓:位於腎皮內側,由集合管、腎盞、腎盂組成。
- 腎竇:位於腎臟中央,含有腎血管、淋巴管和神經。
- 腎小體:由毛細血管和包膜組成,是血液過濾的場所。
- 腎小管:由近端小管、遠端小管和集合管組成,是尿液形成的場所。
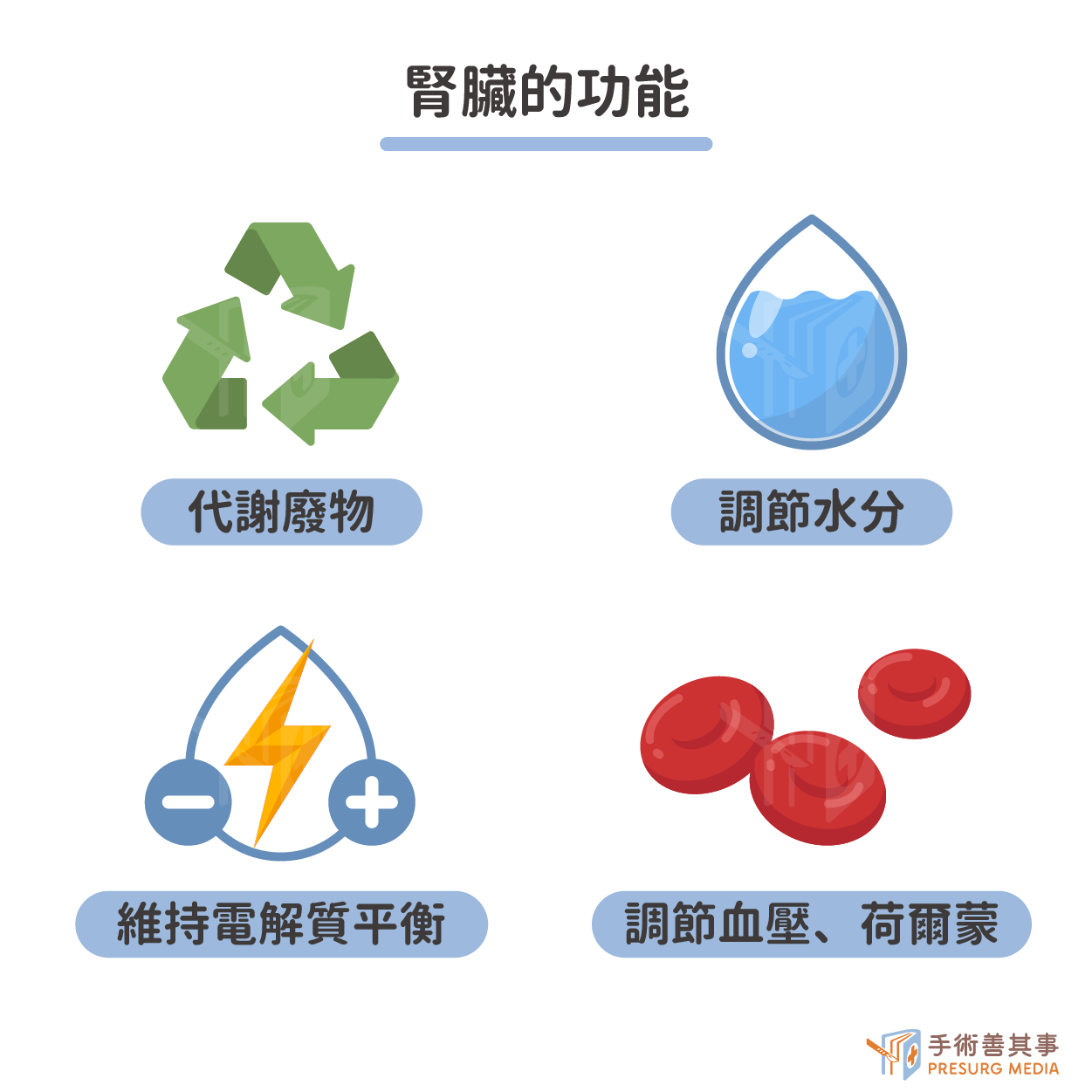
腎臟的功能是什麼?
腎臟的主要功能是過濾血液中的廢物和多餘的水分,形成尿液排出體外。此外,腎臟還具有維持體液電解質平衡、調節血壓、分泌激素等功能。- 清除體內代謝廢物:腎臟可以過濾血液中的尿素氮、肌酸酐、尿酸等代謝廢物,並將其排出體外。
- 排出體內多餘的水分:腎臟可以調節尿液的排量,以維持體內水分平衡。
- 維持體液電解質平衡:腎臟可以調節鈉、鉀、氯、鈣、磷等電解質的排泄,以維持體液電解質平衡。
- 調節血壓:腎臟可以分泌腎素,調節血壓。
- 分泌激素:腎臟可以分泌紅血球生成素、促鈣素原等激素,調節骨髓造血和骨骼代謝。
怎麼樣算慢性腎臟病?
慢性腎臟病(Chronic Kidney Disease, CKD),又稱為慢性腎衰竭(Chronic kidney failure),指腎臟功能逐漸喪失,腎臟的功能是過濾體內的水分和多餘液體,形成尿液,當慢性腎臟病發展到後期時,體內體液、電解質和代謝廢棄物含量都會達到危險的程度。慢性腎臟病的定義是腎臟結構或功能異常,持續超過三個月以上。根據腎絲球過濾率(GFR)將慢性腎臟病分為五個階段:
| 階段 | GFR數值 | 說明 |
|---|---|---|
| 第一期 | GFR ≥ 90 |
|
| 第二期 | GFR = 60-89 |
|
| 第三期 | GFR = 30-59 |
|
| 第四期 | GFR = 15-29 |
|
| 第五期 | GFR ≤ 15 |
|

腎臟病的發生原因?
腎臟病可根據其病因進行分類。以下是一些常見的腎臟病類型:- 先天性腎臟病:這些疾病是遺傳的,通常在出生時或兒童早期出現。最常見的先天性腎臟病是多囊腎病,其特徵是腎臟中形成許多囊腫。
- 原發性腎小管間質腎病:這些疾病影響腎臟的腎小管和間質。腎小管是腎臟的一部分,負責過濾血液中的廢物和水分。間質是腎臟中包圍腎小管和血管的組織。原發性腎小管間質腎病的原因尚不完全清楚,但可能包括自身免疫性疾病、感染和藥物毒性等。
- 繼發性腎臟病:這些疾病是由其他疾病引起的,例如糖尿病、高血壓和狼瘡。它們是慢性腎臟病最常見的原因。
- 血管性腎病:這些疾病影響腎臟的血管。高血壓是血管性腎病的最常見原因。
腎臟病的症狀
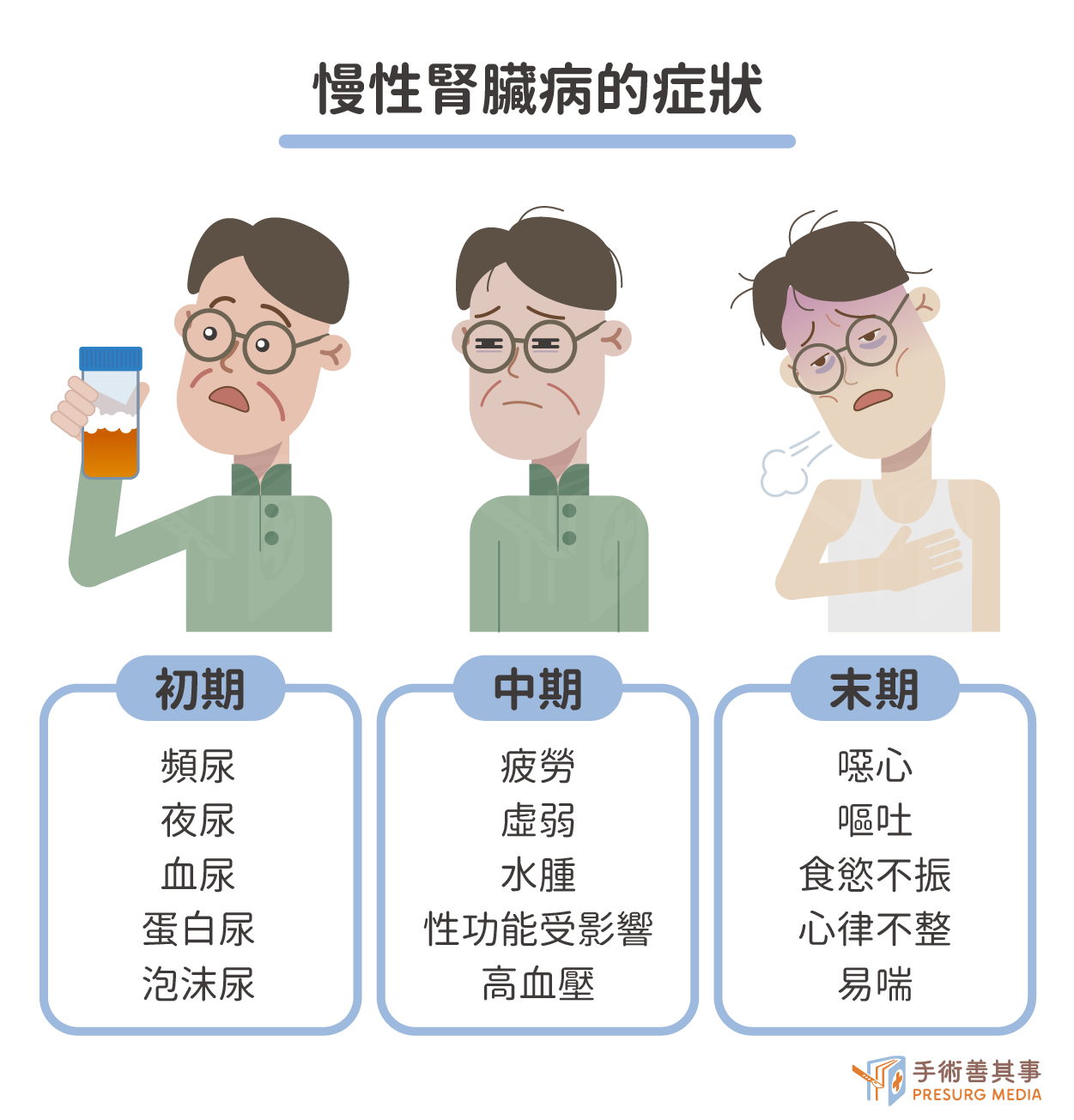
慢性腎臟病的症狀取決於疾病的嚴重程度。早期可能沒有任何症狀。隨著疾病的進展,患者可能出現以下症狀:- 尿液異常: 尿頻、尿急、夜尿、血尿、蛋白尿、泡沫尿等。
- 全身症狀: 疲勞、虛弱、食慾不振、噁心、嘔吐、貧血、皮膚搔癢、水腫、高血壓、心律不整等。
- 代謝異常: 高血脂、高磷、高鉀、骨骼疾病等。
- 慢性腎臟病初期:此階段腎臟僅小部份受損,故仍能發揮代謝功能,亦無明顯不適症狀。然而,患者在排尿狀況上會出現異常狀況,包括容易出現泡沫尿、夜尿、多尿等,且會檢測出血尿、蛋白尿等問題。
- 慢性腎臟病中期:此階段患者的腎臟功能已嚴重受損,僅剩正常人的15至59%,即便接受治療也無法完全康復。這些段的患者因腎功能不良影響紅血球生成,會出現疲勞、虛弱、頭昏等貧血症狀,也會對性功能造成影響。此外,因腎臟代謝不良也容易出現高血壓、高血脂、水腫、骨頭痠痛、皮膚搔癢等多種症狀。
- 慢性腎臟病末期:末期患者的腎功能已不足15%,代表腎臟已無法有效代謝以及維持體液平衡,故會伴隨出現尿毒症的現象,包括食慾不振、噁心、嘔吐、心律不整、水腫、疲倦、易喘等症狀。
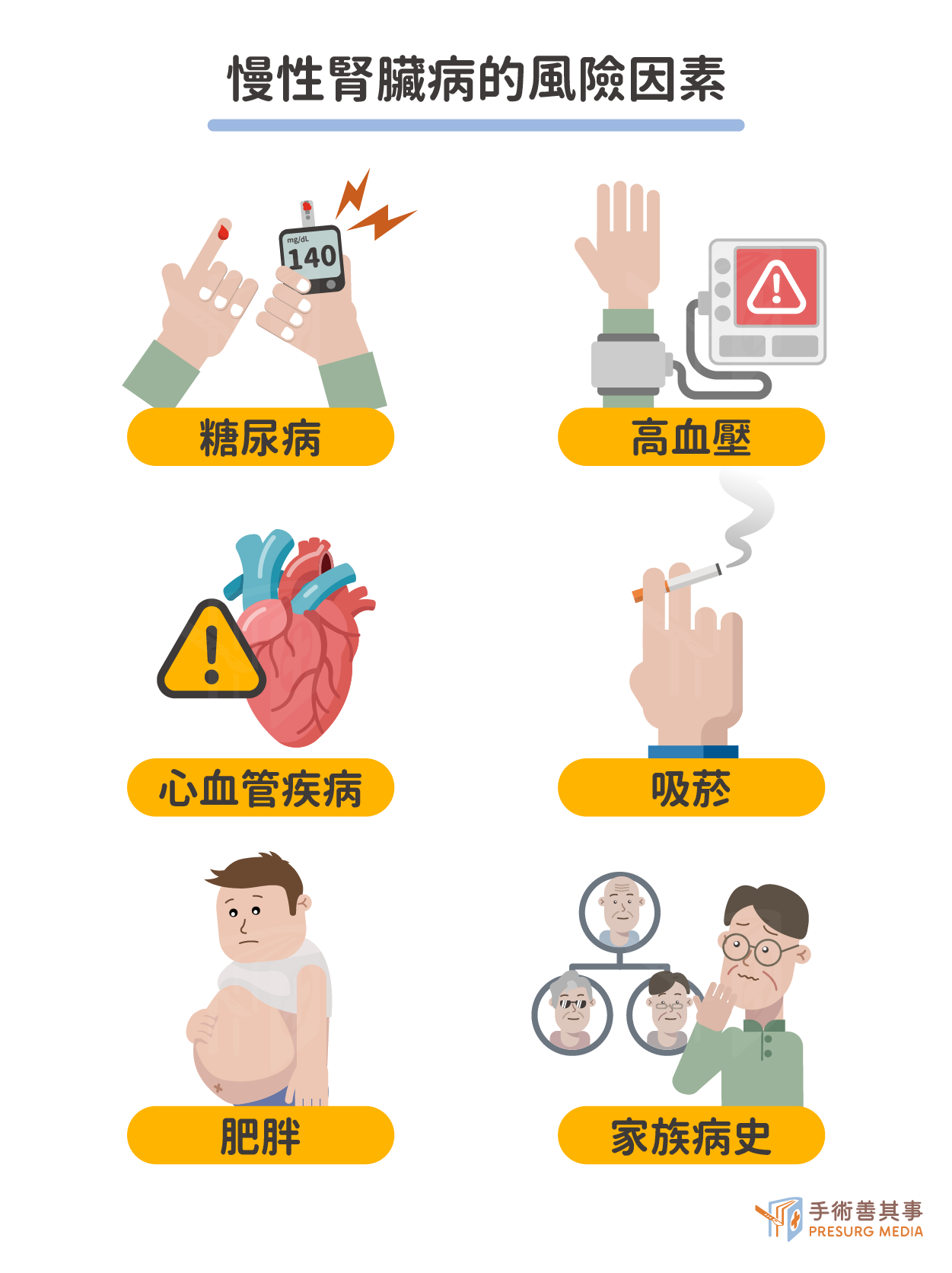
腎臟病的高風險族群
慢性腎臟病的風險因素包括:- 糖尿病:糖尿病會損害腎臟的過濾能力。
- 高血壓:高血壓會損害腎臟的血管。
- 心血管疾病:心血管疾病會損害腎臟的血流。
- 吸菸:吸菸會損害腎臟的血管。
- 肥胖:肥胖會增加腎臟的負擔。
- 種族和民族:非裔美國人、美洲原住民和亞裔美國人患慢性腎臟病的風險更高。
- 家族病史:如果您的家人中有慢性腎臟病病史,那麼您患病的風險更高。
- 腎臟構造異常:出生時腎臟有缺陷的人患慢性腎臟病的風險更高。
- 老化:隨著年齡的增長,腎臟功能會自然下降。
腎臟病的自我檢查及診斷方法
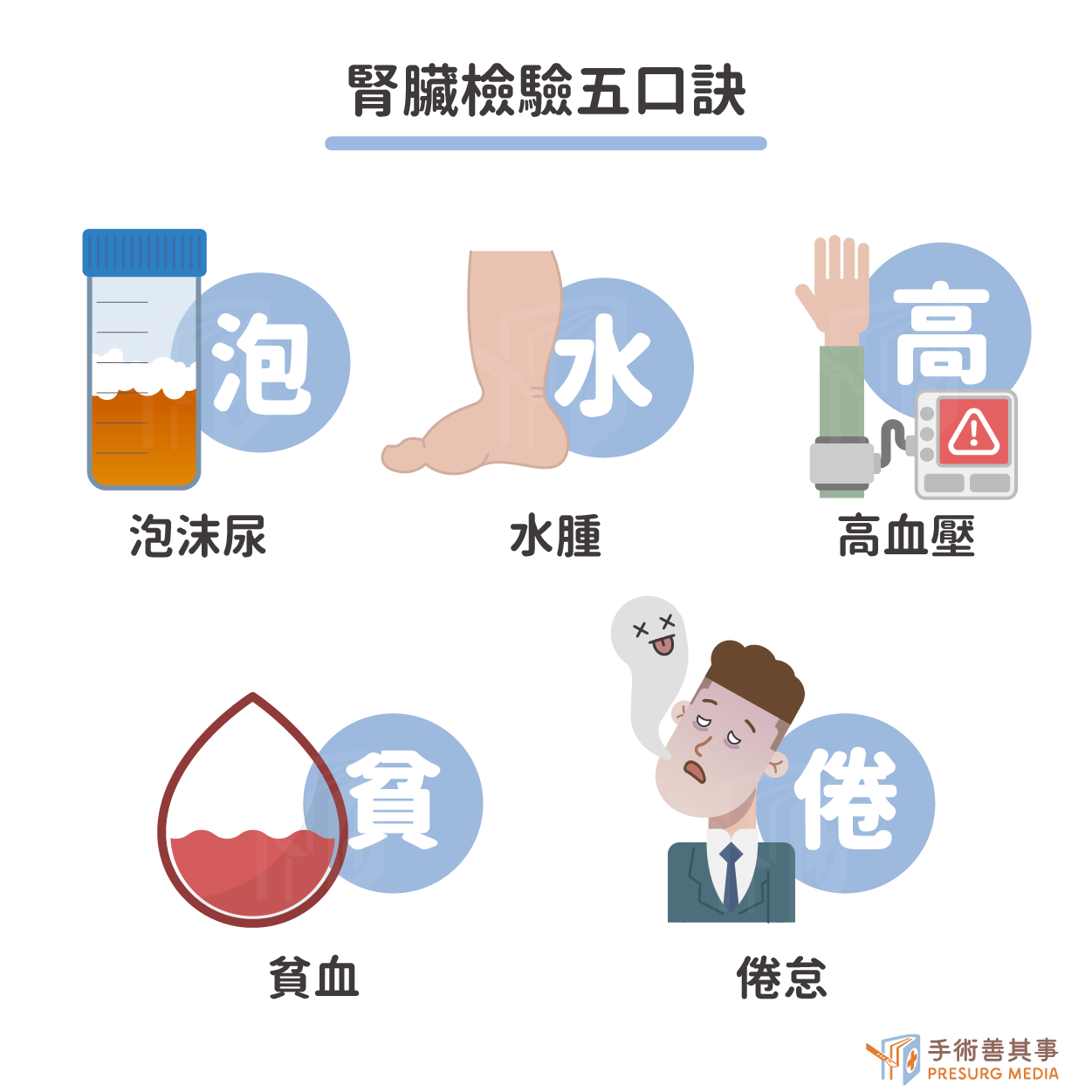
自我檢測
為了幫助民眾早期發現腎臟病,台灣腎臟病醫學會提出「腎臟檢驗五口訣」,簡潔易記,方便民眾自我檢測。- 泡: 泡泡尿,指尿液中有泡沫,且泡沫不易消散。蛋白尿是腎臟病的常見症狀,蛋白質是體內較大的分子,正常情況下不會隨尿液排出。當腎臟功能受損時,蛋白質會從尿液中漏出,形成蛋白尿。
- 水: 水腫,指身體組織中積聚過多的水分,導致腫脹。下肢水腫是腎臟病的常見症狀,因為腎臟功能受損時,無法有效排出體內多餘的水分,導致水腫。
- 高: 高血壓,指血壓持續高於正常範圍。高血壓是腎臟病的危險因素,也是腎臟病的常見併發症。高血壓會加速腎臟損害。
- 貧: 貧血,指血液中紅血球數量或攜氧能力不足。貧血是腎臟病的常見症狀,因為腎臟會分泌促紅血球生成素(EPO),刺激骨髓生成紅血球。當腎臟功能受損時,EPO 分泌減少,導致貧血。
- 倦: 倦怠,指容易感到疲倦、乏力。倦怠是腎臟病的常見症狀,因為腎臟功能受損時,無法有效排出體內代謝廢物,導致疲勞。
診斷方式
慢性腎臟病的診斷通常基於以下幾方面:- 病史詢問:醫生會詢問您的個人和家族病史,包括是否有高血壓、糖尿病、心血管疾病等慢性疾病,以及是否有使用可能損害腎臟的藥物。
- 體格檢查:醫生會檢查您的血壓、脈搏、體重、水腫等指標,並可能進行心臟、肺部和其他器官的檢查。
- 尿檢:尿檢可以檢測尿蛋白、尿紅血球、尿白血球、尿素、肌酸酐等指標,異常結果可能提示腎臟損害。
- 血檢:血檢可以檢測血肌酸酐、尿素氮、血鉀、血磷等指標,腎功能受損時這些指標會升高。
- 影像檢查:腎臟超音波、CT、MRI等影像檢查可以幫助醫生了解腎臟的結構和功能,並可能發現腎臟損害的病因。
慢性腎臟病治療方式:藥物、血液及腹膜透析、腎臟移植
慢性腎臟病無法治癒,但可以通過治療來控制其進展並減輕症狀。治療方法取決於腎臟損害的嚴重程度和疾病的原因。- 控制基礎疾病:如果您的慢性腎臟病是由糖尿病、高血壓等基礎疾病引起的,控制好這些疾病可以延緩腎功能惡化。
- 藥物治療:醫生可能會開具藥物來控制血壓、血脂、血糖等指標,並治療腎臟損害引起的貧血、骨質疏鬆等併發症。
- 飲食療法:慢性腎臟病患者應遵循低蛋白、低磷、低鉀、低鈉的飲食療法,以減輕腎臟負擔。
- 透析治療:如果腎功能嚴重受損,患者可能需要進行透析治療來清除血液中的廢物和多餘的液體。透析治療包括血液透析和腹膜透析兩種。
- 腎臟移植:對於腎功能衰竭的患者,腎臟移植可以提供新的腎臟,恢復腎功能。
藥物治療
- 高血壓藥物:可幫助降低血壓,減少腎臟損害。
- 降膽固醇藥物:降低心臟病發作和中風的風險。
- 治療貧血的藥物:促紅細胞生成素(EPO)可刺激骨髓產生更多的紅細胞。
- 利尿劑:利尿劑可幫助去除體內多餘的水分,減輕腫脹和高血壓。
- 磷酸鹽結合劑:磷酸鹽結合劑可與食物中的磷酸鹽結合,並將其排出體外。高磷水平會損害骨骼和心臟。
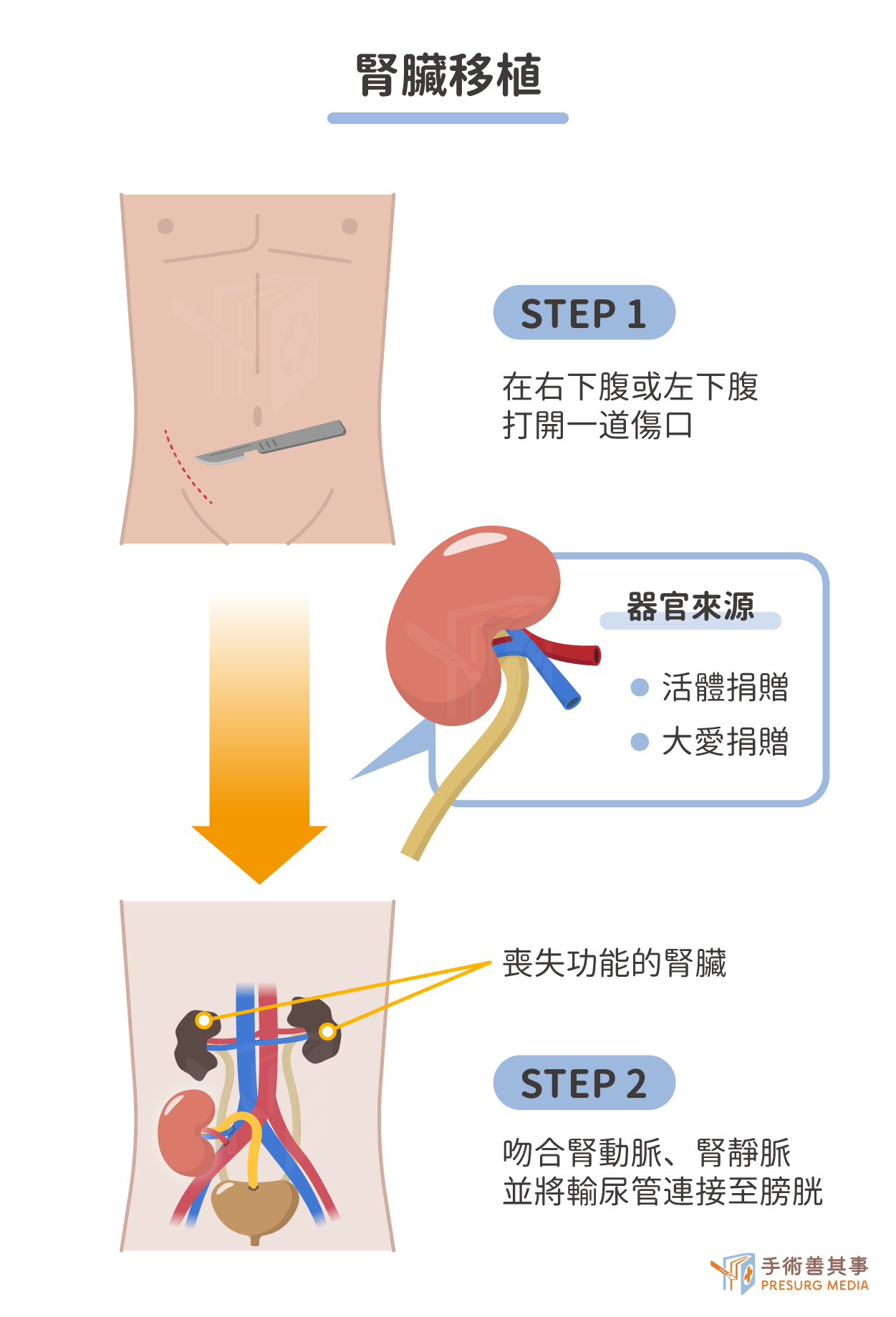
腎臟移植
腎臟移植是腎臟替代療法中效果最好的,也是最接近正常生活的治療方式。腎臟移植是指將健康的腎臟移植到患者體內,代替原本受損的腎臟。腎臟移植的來源可以是活體捐贈或屍體捐贈。活體捐贈者必須是患者的五等親內血親或配偶,且自身健康狀況良好。屍體捐贈者則是腦死患者的大愛捐贈。腎臟移植的成功率很高,患者的存活率和生活品質也較佳。腎臟移植的優點包括:- 可以恢復腎功能,過上正常的生活。
- 不需要進行透析治療。
- 可以改善生活質量。
- 需要等待捐贈者,供需緊張。
- 需要終身服用抗排斥藥物,可能引起副作用。
- 存在手術風險和移植失敗的風險。
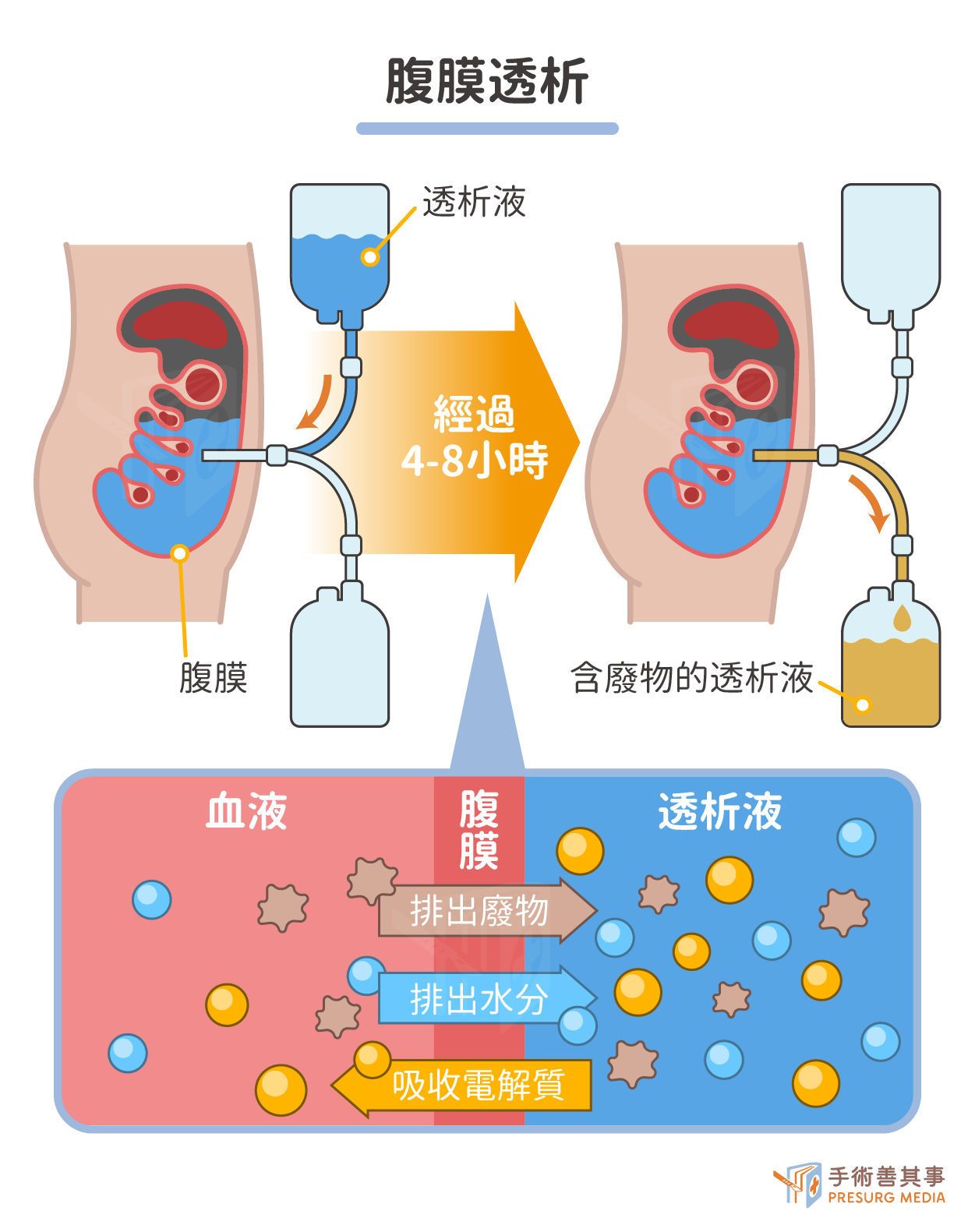
腹膜透析
腹膜透析(又稱洗肚子)是一種利用腹膜進行血液淨化的治療方式。腹膜是覆蓋在腹腔和內臟器官表面的薄膜,具有半透膜的特性,可以讓小分子物質(如水、尿素、電解質等)自由通過,而大分子物質(如蛋白質、血細胞等)則無法通過。在進行腹膜透析之前,需要先在腹部開刀植入一根導管,將透析液注入腹腔。透析液會在腹腔中停留一段時間,吸收血液中的廢物和多餘的水分,然後排出體外。腹膜透析可以分為連續性可攜帶式腹膜透析和自動腹膜透析兩種。連續性可攜帶式腹膜透析需要患者自行操作,每日更換透析液 3 至 5 次。自動腹膜透析則由機器自動進行透析,通常在夜間進行。腹膜透析的優點包括:- 可以在家中進行,不受時間和地點限制。
- 相對舒適,對患者的影響較小。
- 保存了殘餘腎功能。
- 需要每天進行多次透析,操作較繁瑣。
- 存在感染的風險。
- 可能導致腹膜硬化、隧道感染等併發症。
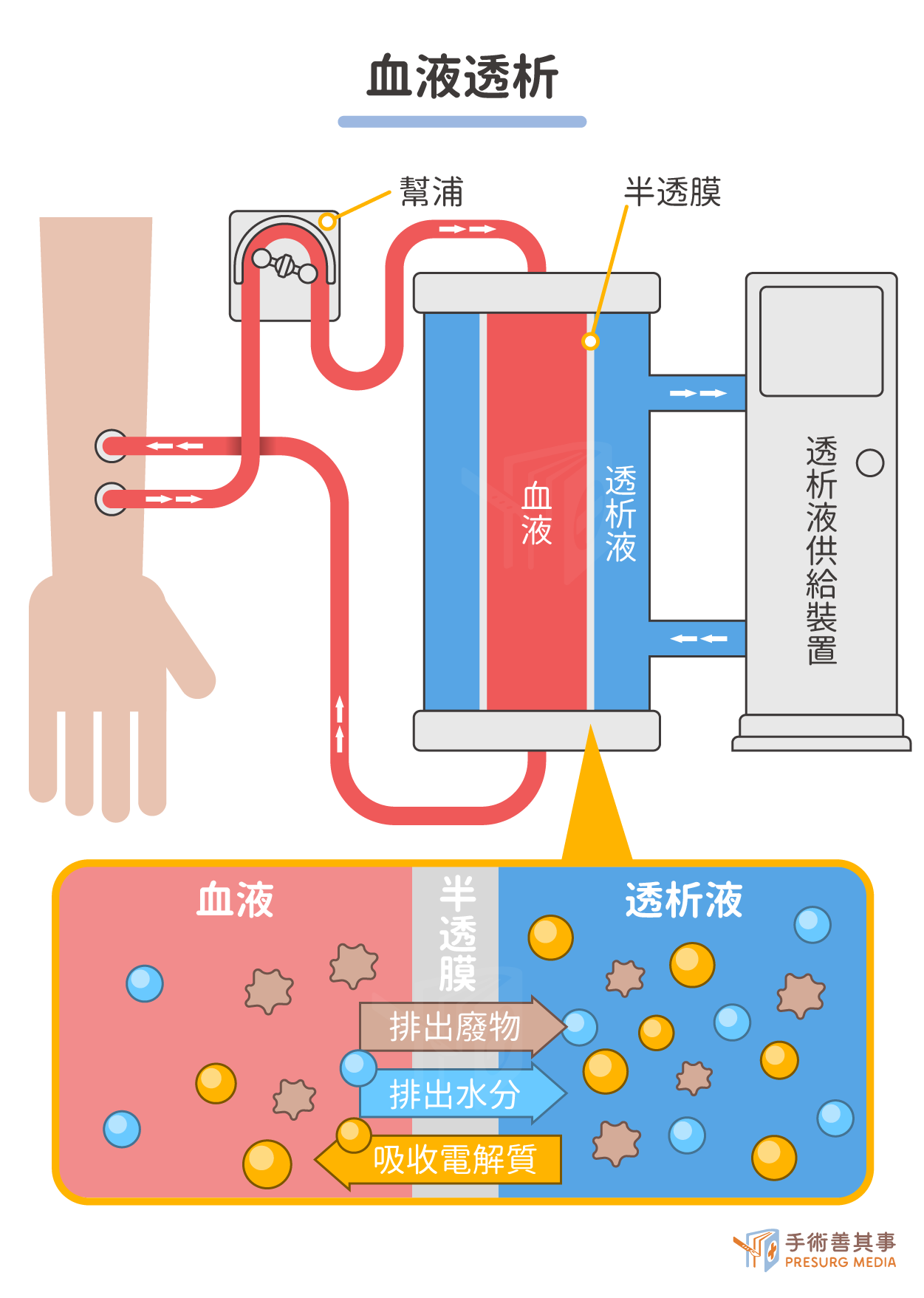
血液透析
血液透析(又稱人工腎臟)是一種利用人工腎臟進行血液淨化的治療方式。人工腎臟又稱作透析器,由半透膜材料製成,可以讓小分子物質通過,而大分子物質則無法通過。在進行血液透析之前,需要先在手臂上建立動靜脈瘻管或人工血管。透析時,患者的血液會通過導管流入透析器,廢物和多餘的水分會被過濾出來,淨化的血液再流回體內。血液透析通常每週進行三次,每次約 4 小時。血液透析的優點包括:- 透析效果好,可以清除大量的廢物和多餘的液體。
- 適用於病情較重的患者。
- 需要每週到醫院進行3-4次透析,不方便。
- 可能導致血管通路感染、栓塞等併發症。
- 長期透析可能導致貧血、骨質疏鬆等併發症。
對於慢性腎衰竭末期患者來說,透析是維持生命的必要手段。然而,許多患者對透析治療存在誤解,認為透析是不可逆的,因此會抗拒透析治療,即使沒有經濟問題也會拖延。這種觀念是錯誤的。
事實上,一些慢性腎衰竭末期患者在透析治療一段時間後,腎功能會稍微回到可以停止透析治療的程度。這被稱為腎功能部分恢復。根據研究,約有 10% 至 20% 的透析患者可以實現腎功能部分恢復。腎功能部分恢復的患者可以擺脫透析治療的束縛,恢復正常的生活,這需要患者積極配合治療,並保持良好的生活習慣。
慢性腎臟病治療費用
根據健保署統計,台灣末期腎臟病患者已超過10萬人,超過九成都得洗腎,平均每人每年的健保醫療費是74萬元。而成功接受腎臟移植的人,一年僅300-400人,每人每年的醫療費用約36萬元,案件數非常少。慢性腎臟病的居家注意事項、飲食禁忌
- 飲食控制:慢性腎臟病患者可能需要限制蛋白質、磷、鉀和鈉的攝入量。營養師可以幫助制定適合的飲食計劃。
- 慢性腎臟病患者每天的鹽分攝入量應不超過 6 克。應避免添加鹽分的產品,少吃微波食品、罐頭湯品、速食、鹹的零食、罐裝蔬菜、加工肉品和起司。
- 慢性腎臟病患者應選擇低鉀食物,例如蘋果、高麗菜、胡蘿蔔、青豆、葡萄、草莓等。
- 當腎臟功能受損時,過多的蛋白質攝入會增加腎臟的負擔。慢性腎臟病患者的蛋白質攝入量應根據腎臟功能的嚴重程度進行限制。
- 戒菸:吸菸會損害腎臟並加速疾病進展。
- 規律運動:定期運動可以幫助控制血壓、改善心臟健康和減輕疲勞。
- 控制血糖:糖尿病是慢性腎臟病的主要原因之一。控制血糖水平可以幫助保護腎臟。

文獻參考
許育瑞。認識慢性腎臟病,三軍總醫院腎臟內科。張浤榮、Anpei。認識慢性腎臟病,中山醫訊。
陳殷正(2021)。末期腎臟病的透析治療,衛生福利部臺北醫院。
詹沛慈。慢性腎臟病,恩主公醫院。
相關文章












