兒童斜視怎麼辦?斜視的原因、類型、矯正、手術方式
責任編輯:簡睿晞
設計:殷嘉岑、黃茉莉
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
設計:殷嘉岑、黃茉莉
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。

先天性斜視是什麼?和後天性斜視有什麼不同?
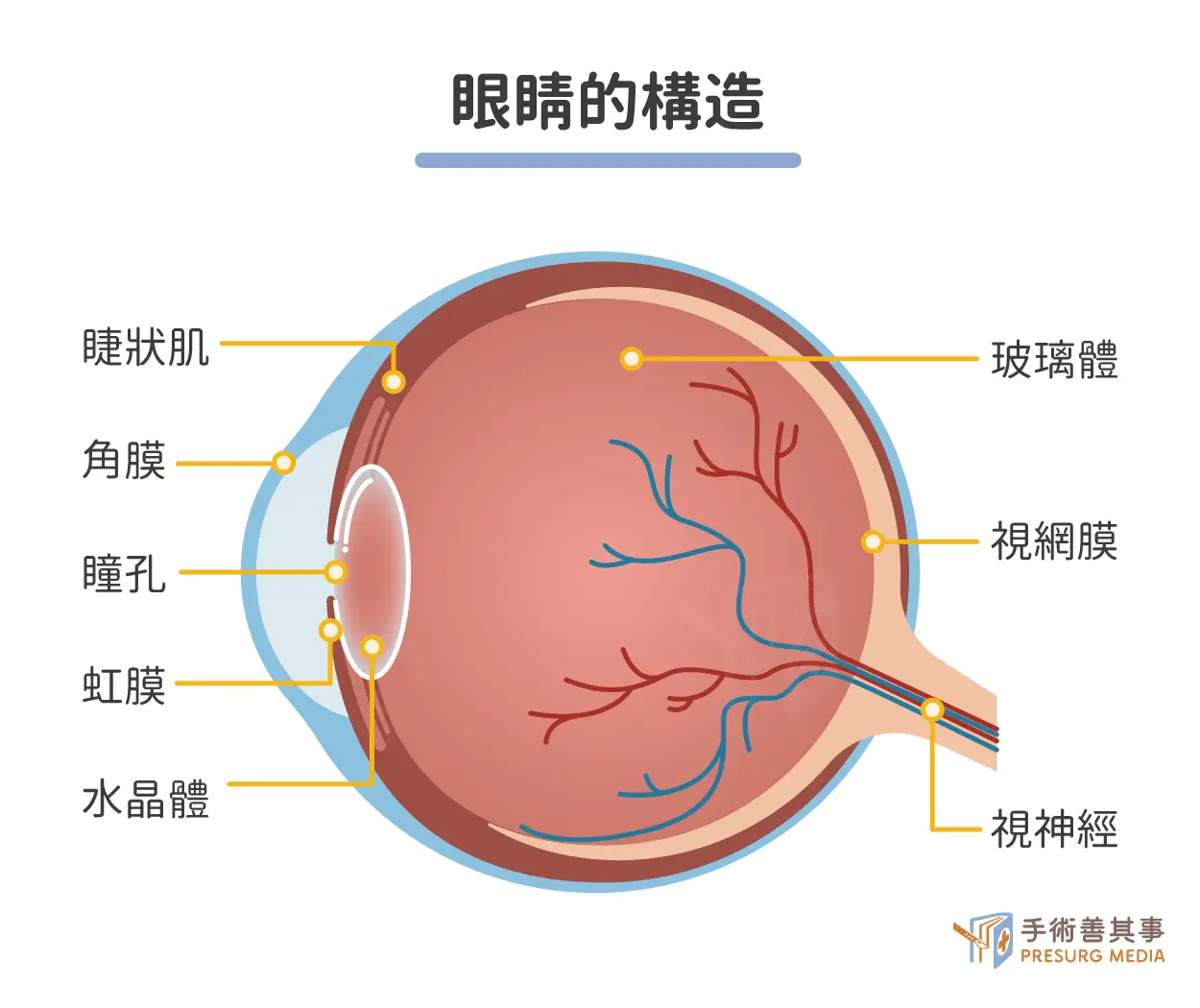
臨床上把內斜視分為先天性與後天性。先天性斜視是「天生」就有的眼位不正,通常在嬰兒時期就可察覺,常合併弱視,病因複雜,可能與眼外肌或神經發育異常有關。 後天性斜視則是「後天」發生的眼位不正,可能由各種因素引起,發生年齡範圍較廣,合併弱視的機率較低。要理解斜視,必須先了解眼睛的結構。斜視發生在眼睛眼球及其周圍的肌肉系統。眼睛的構造複雜,包含:
- 角膜: 透明的外部保護層,負責折射光線。
- 虹膜和瞳孔: 控制進入眼球的光線量。
- 晶狀體: 可改變形狀以聚焦光線。
- 玻璃體: 填充眼球內部的膠狀物質。
- 視網膜: 感光細胞所在,將光線轉換成神經訊號。
- 視神經 : 將視網膜的神經訊號傳遞到大腦。
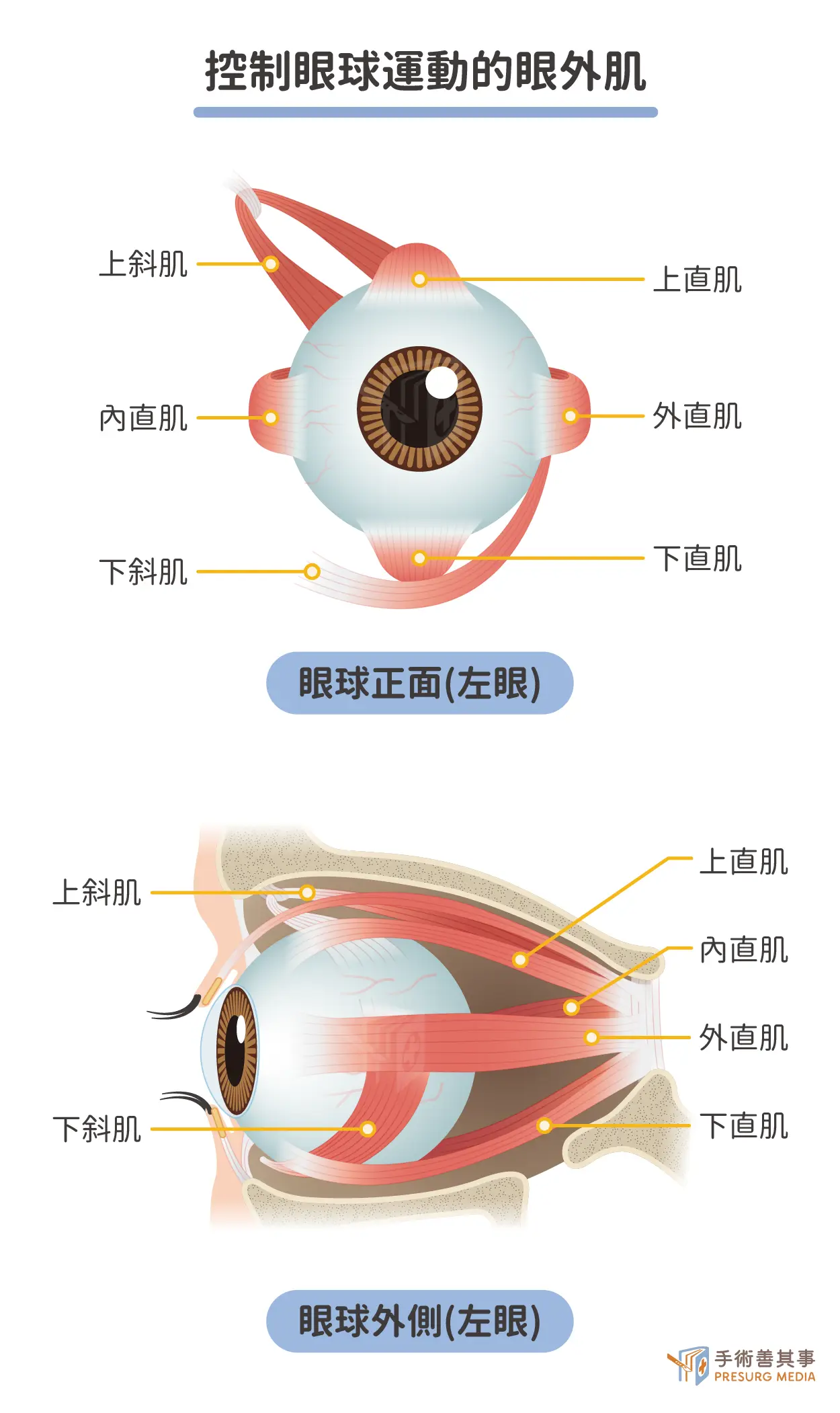
然而,斜視的根本原因在於控制眼球運動的六條眼外肌:內直肌、外直肌、上直肌、下直肌、上斜肌、下斜肌,其協調性是雙眼視力正常的關鍵。先天性斜視即為這些眼外肌的協調或發育出現問題,導致眼球無法準確地指向同一目標。後天性斜視原因則相對多樣。
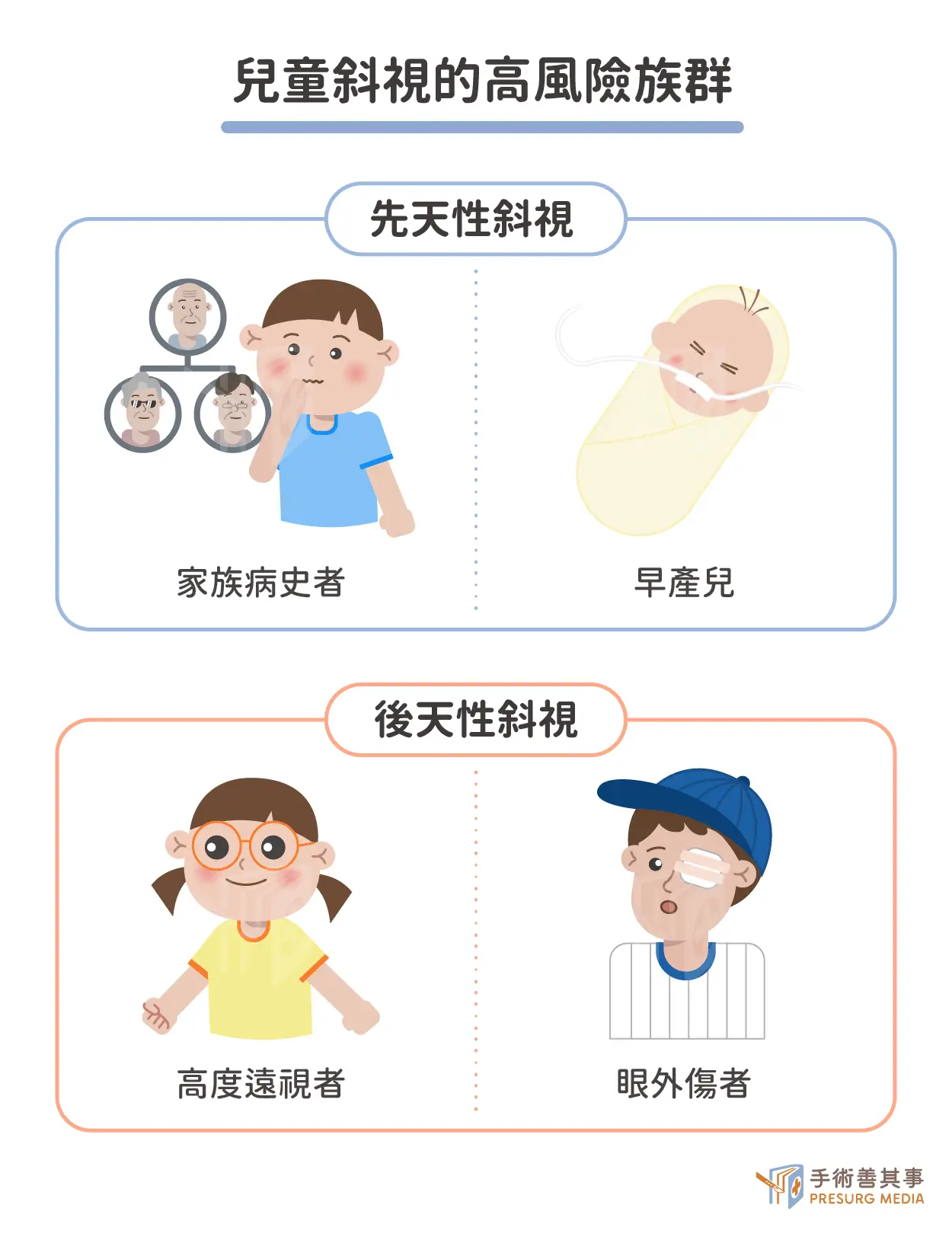
兒童斜視發生的原因與高風險族群
兒童斜視發生原因目前尚未完全明瞭,它可能是多種因素共同作用的結果,而非單一因素造成。目前已知的可能成因包括:先天性斜視 (Congenital Strabismus)
- 遺傳因素: 家族中如有斜視病史,則嬰兒罹患先天性斜視的風險會增加。 但目前尚未完全釐清哪些特定基因與先天性斜視相關。
- 早產兒: 早產兒由於發育時間較短,眼外肌及神經系統的發育可能尚未完全成熟,因此罹患先天性斜視的風險較高。
- 低出生體重兒: 低出生體重兒也可能因為發育尚未完全成熟,而增加罹患先天性斜視的機率。
- 神經肌肉發育異常: 控制眼球運動的眼外肌及其支配神經的發育異常,是先天性斜視最主要的成因。這種發育異常的原因可能與基因突變、孕期環境因素(例如感染、藥物使用)等有關。
- 其他眼部疾病: 例如先天性白內障,導致視力發育不良,大腦為了獲得清晰的影像,可能迫使眼外肌過度用力,進而間接導致斜視。
後天性斜視 (Acquired Strabismus)
- 屈光不正: 高度遠視、近視或散光等屈光不正,會增加斜視的風險,尤其是高度遠視。 這是因為為了看清楚,眼睛需要過度調節,造成眼外肌的疲勞和失衡。
- 神經系統疾病: 如腦性麻痺、腦瘤等,也可能導致斜視。
- 眼部疾病: 如白內障、青光眼等,可能影響視力,進而造成斜視。
- 眼外傷: 眼睛或周圍組織受到外傷,也可能導致眼外肌受損,造成斜視。
- 其他全身性疾病: 如甲狀腺眼病,也可能與斜視相關。
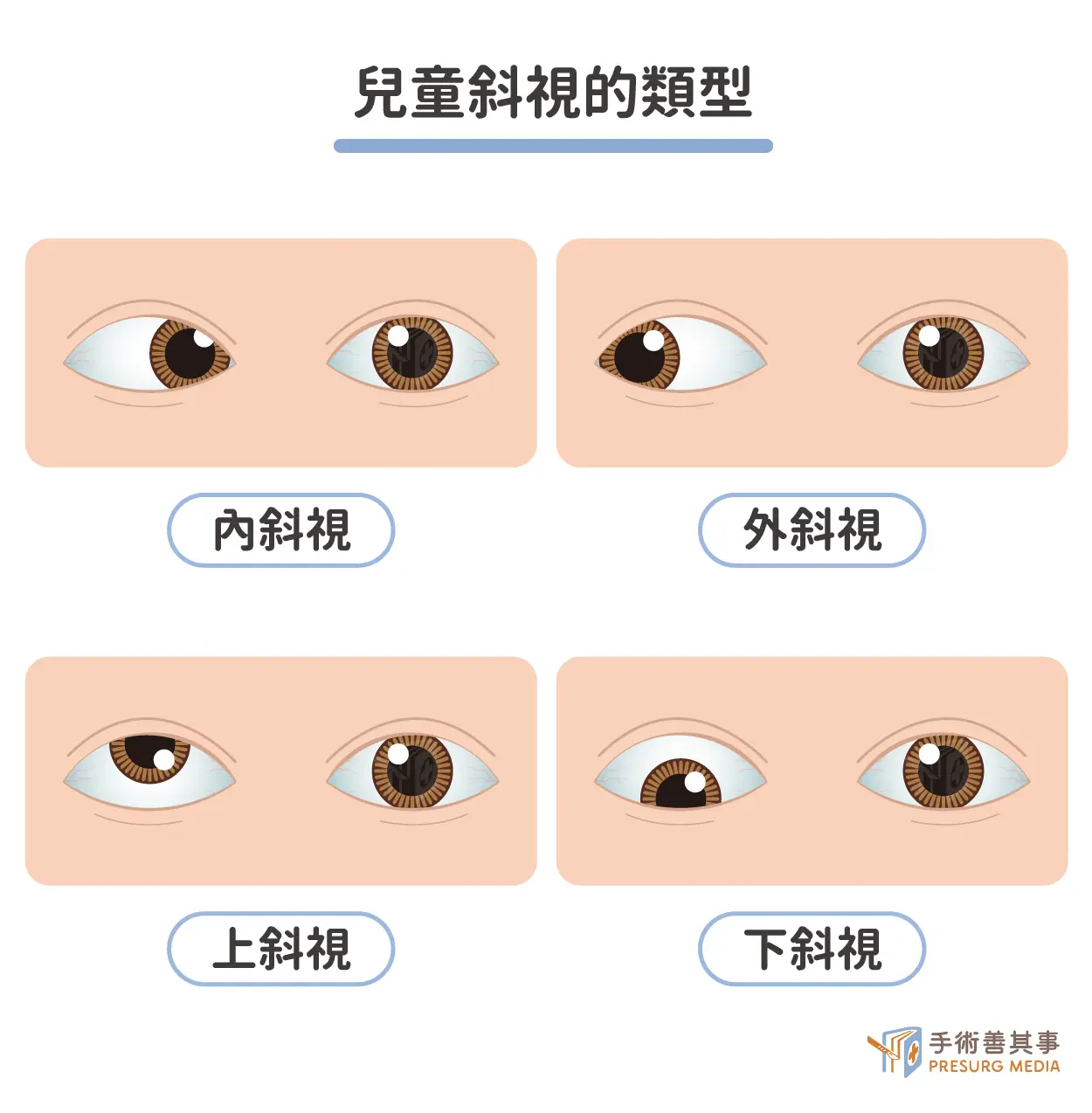
兒童斜視的類型有哪些?
兒童斜視依據發病時間可分為先天性與後天性,而無論先天或後天,都可依眼球偏斜的方向與性質做更細緻的分類:依偏斜方向分類:
- 內斜視: 眼球向鼻側偏斜,也就是俗稱的「鬥雞眼」。
- 外斜視: 眼球向顳側(耳朵方向)偏斜,也就是俗稱的「脫窗」。
- 上斜視: 眼球向上偏斜。
- 下斜視: 眼球向下偏斜。
依偏斜性質分類:
偏斜性質指的是眼睛偏斜的持續性和控制性。它描述了眼睛偏斜的穩定程度以及是否能由患者自主控制。 這與眼睛偏斜的方向(內斜、外斜、上斜、下斜)是不同的概念。- 間歇性斜視: 眼球有時正常,有時偏斜。 通常在疲勞、注意力不集中或生病時更容易出現。
- 交替性斜視: 兩眼交替偏斜,沒有固定哪一隻眼睛偏斜。
- 固定性斜視: 眼球持續偏斜,不會自行恢復正常位置。
- 麻痺性斜視: 眼外肌麻痺或功能異常所致,眼球無法自由移動到特定方向。 通常是因神經疾病或外傷引起。
- 非麻痺性斜視: 眼外肌本身沒有結構上的問題,而是眼外肌的協調性出問題,造成眼球偏斜。
特殊類型:
- 調節性內斜視: 一種後天性內斜視,主要發生在兒童,僅在近距離注視時眼球向內偏斜,遠距離注視時則恢復正常或接近正常,通常與高度遠視有關。
需要注意的是,這些類型並非互相排斥,一個孩子可能同時呈現多種斜視類型,例如同時有內斜和垂直斜視的狀況。 此外,先天性斜視也可能伴隨弱視等其他眼部問題。 因此,準確的診斷需要由眼科醫生進行全面的檢查才能確定。
兒童斜視的診斷方式?
先天性斜視的診斷由眼科專科醫師執行,包含一系列檢查以評估斜視類型、嚴重程度及有無併發症。診斷方法會根據年齡和臨床表現有所調整,但大致包含以下步驟:- 病史詢問: 了解病童出生情況、家族病史(有無斜視或相關眼疾)、症狀出現時間、以及是否有歪頭、瞇眼等行為。
- 視力檢查: 評估視力及有無弱視(先天性斜視常見併發症)。檢查方法依年齡而異:
- 嬰兒 (約 6 個月大以下): 可能使用偏好注視力測試來評估視力。
- 學齡前兒童: 可能使用圖像或玩具來評估視力。
- 學齡兒童: 則會使用視力表來測量視力。
- 眼位檢查: 這是診斷核心,醫師觀察眼球偏斜角度及方向,並使用:
- 蓋一眼試驗: 遮蓋一眼,觀察另一眼是否移動,以檢測隱性斜視。
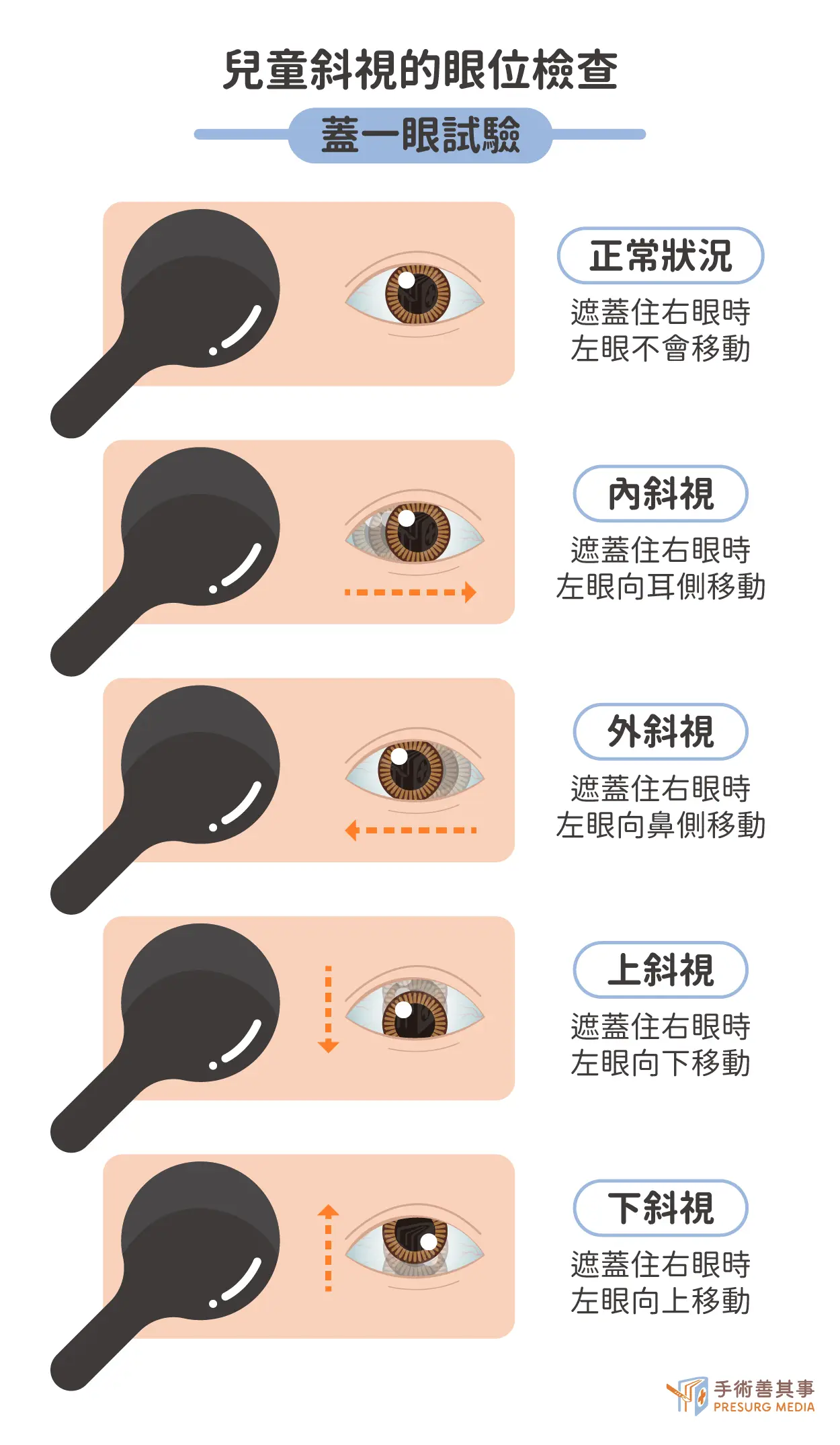
- 交替遮蓋試驗: 交替遮蓋雙眼,觀察眼睛的移動情況。
- 角膜反射檢查:利用燈光照射觀察角膜反射光點位置,判斷眼位。
- 眼球運動檢查: 評估眼球運動範圍及協調性。
- 屈光檢查: 測量屈光度數,以評估是否有遠視、近視或散光等屈光不正。
- 其他檢查 (視情況而定):可能包含立體視覺檢查,以及腦部影像學檢查(例如:腦部超音波、電腦斷層掃描或核磁共振成像),以排除神經系統疾病。
藉由上述檢查,醫師能準確診斷斜視類型、嚴重程度及併發症,並制定適切的治療計畫。早期診斷治療對預防弱視及改善視覺功能至關重要。
先天性與後天性斜視診斷差異:
先天性斜視的診斷重點在於早期發現眼位不正,並評估是否有弱視合併。 後天性斜視的診斷則需要更詳細地探討病因,可能需要進行更全面的檢查,以找出潛在的疾病或危險因素。
兒童斜視的矯正方法有哪些?斜視矯正眼鏡有用嗎?
兒童斜視的保守治療主要適用於輕度斜視或合併弱視的兒童,目的在於改善弱視、增進眼球肌肉協調及延緩或避免手術。 常見的非手術療法包括:- 遮蓋療法: 遮蓋視力較好的眼睛,強制使用斜視眼,刺激其發育,改善弱視。 時間與頻率由醫師依個案狀況調整。
- 散瞳滴劑: 將長效型散瞳及睫狀肌麻痺藥物阿托品(Atropine)點入視力較好的眼睛,使其暫時模糊,達到與遮蓋療法類似的效果。 劑量與頻率由醫師決定。
- 稜鏡眼鏡: 矯正影像偏差,減輕複視,但無法根治斜視,主要用於改善部分類型斜視的症狀。
- 眼球運動訓練: 專業視光師指導的眼球運動訓練,增強眼外肌協調及雙眼視覺融合能力,適用於輕度斜視。
- 其他弱視治療: 例如電腦視力訓練等,可能與上述療法合併使用。
保守治療矯正法適用對象:
- 合併弱視的兒童。
- 輕度斜視的兒童。
- 2-3 歲前的幼童 (視力發育關鍵期)。
保守治療矯正法的限制:
保守治療並非斜視的萬能解方。 若斜視角度過大或治療效果不佳,則可能需要手術介入。 醫師會根據兒童的個別情況,評估是否需要手術治療。 及早診斷與治療對於預防弱視及提升視覺功能至關重要。兒童斜視要開刀?兒童斜視的手術方法
治療兒童斜視最主要的手術方法是眼外肌手術,藉由調整眼外肌的長度或附著點,以矯正眼位。 14歲以下的幼童手術通常在全身麻醉下進行,手術時間約 30-60 分鐘。手術原理
將某一條眼外肌之固定點後推(減弱其張力)或截短眼外肌(增強其張力)來矯正眼球的位置及改善眼睛的外觀。手術矯正的長短依術前檢查斜視偏斜的程度而定,矯正可能過度或不足,甚至可能需2、3次手術才能矯正成功。除改善外觀外,對恢復視力機能亦有幫助,唯原有弱視者,手術後仍需遵照醫師指示繼續治療及訓練視力。手術過程
使用眼瞼擴張器撐開眼瞼,在眼結膜上開一小切口,分離眼肌與眼球表面,調整眼肌張力(拉緊或放鬆),以矯正眼位並恢復眼球正常活動範圍,最後以可吸收縫線固定眼肌,並以無菌敷料和眼罩覆蓋手術部位。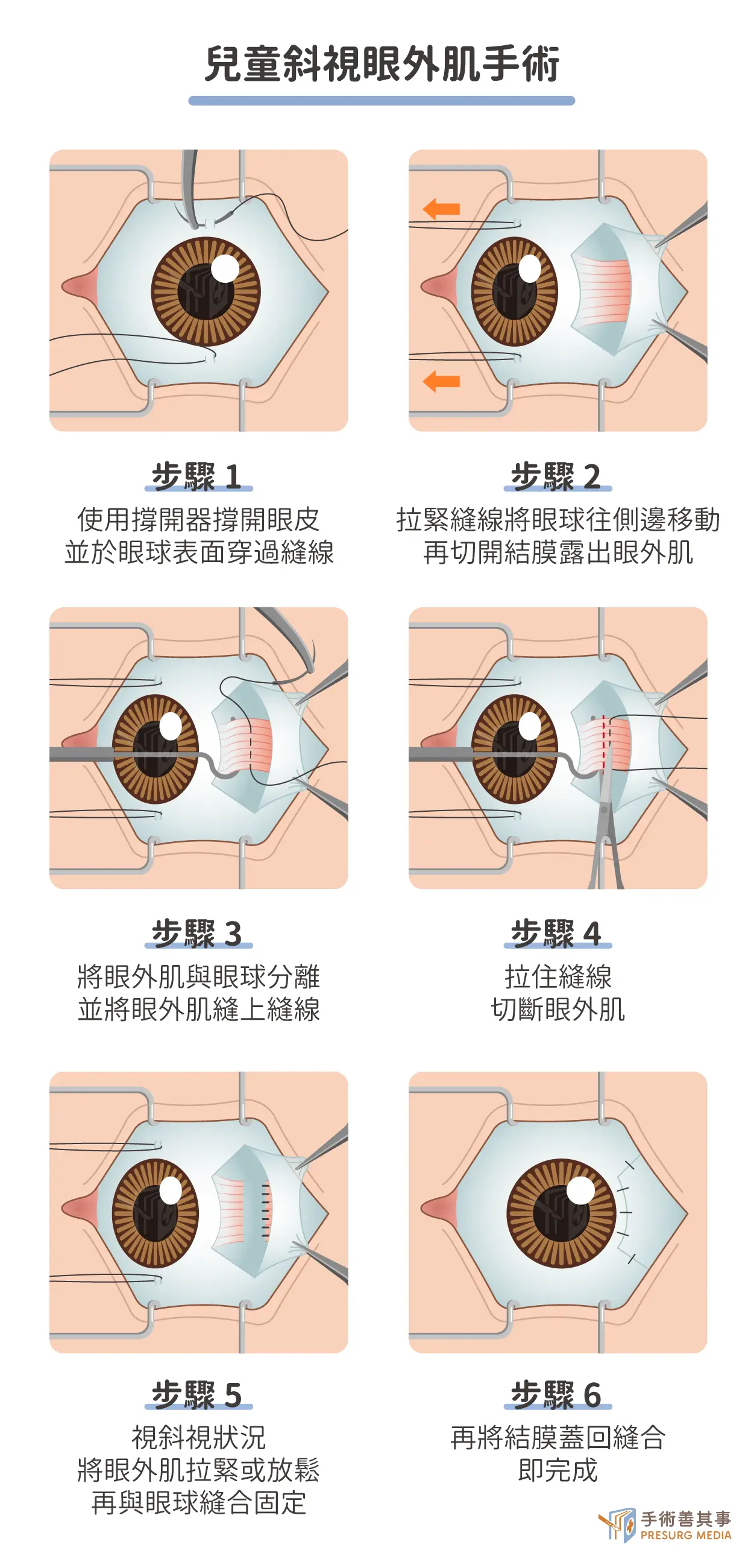
併發症
斜視矯正手術雖然安全,但仍可能發生併發症,輕微者如結膜紅腫、發炎、出血、紅筋(可持續數週至數月)、溢淚、分泌物增加等,通常術後一至二週內逐漸好轉。 較嚴重的併發症,雖然罕見,但仍可能包括:複視、矯正過度或不足、傷口周圍纖維化影響眼球活動、角膜損傷 (潰瘍)、眼瞼下垂、眼球內陷、視神經損傷、視網膜血管栓塞、眼球穿孔、眼內炎,甚至極少數情況下可能導致失明。醫師會在術前詳細說明手術過程、風險及預期效果,並取得患者或家長的知情同意。兒童斜視術後注意事項
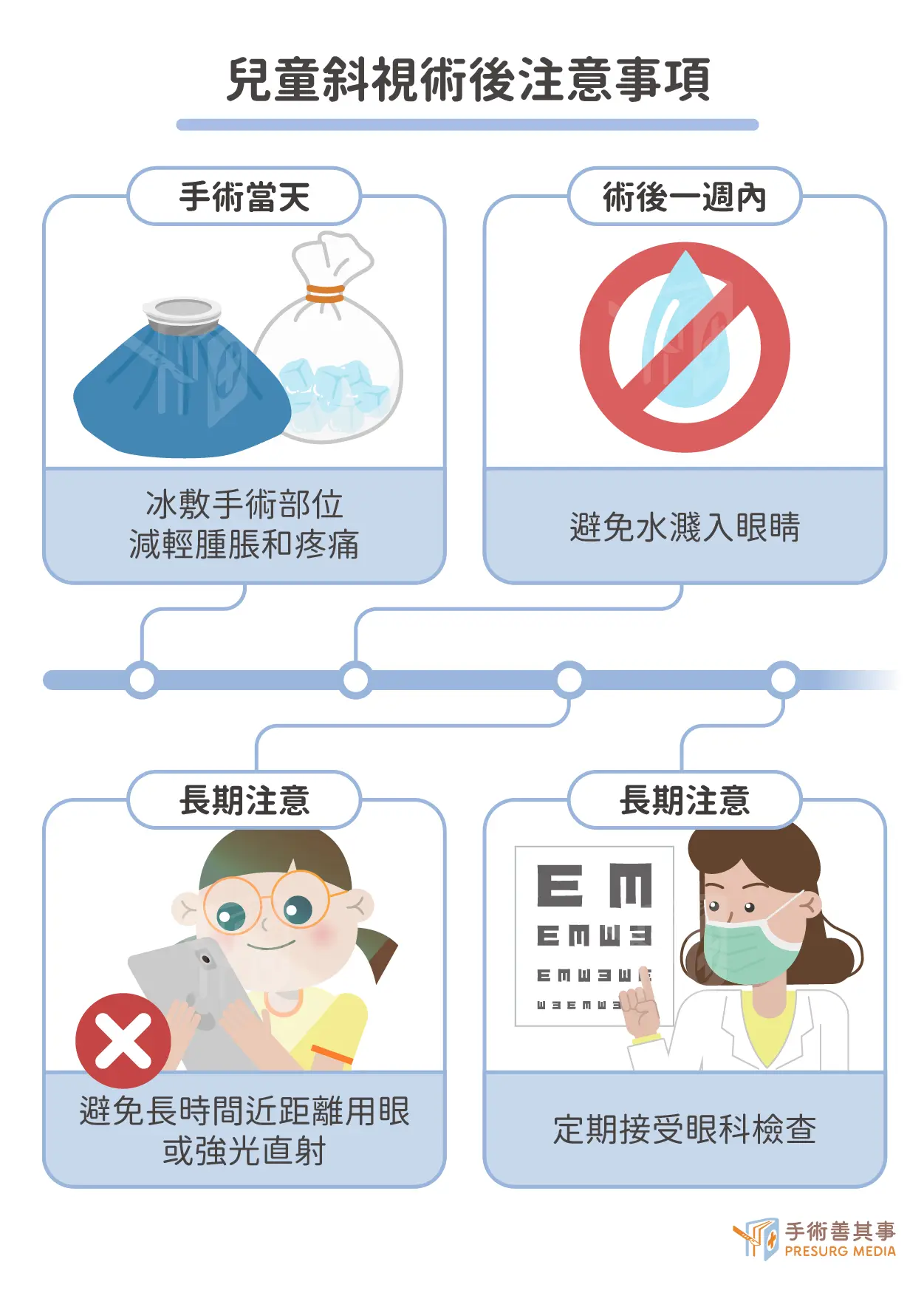
手術當天及隔天:
- 術後冰敷手術部位,每次 15-20 分鐘,每 2-3 小時冰敷一次,持續 24-48 小時,以減輕腫脹和疼痛。使用乾淨的毛巾或冰袋包裹冰塊,避免直接接觸皮膚。
- 避免揉搓或觸摸眼睛,以免造成傷口感染或出血。
- 按時服用醫師處方藥物,例如止痛藥、抗生素等。
- 少量血性分泌物、眼瞼水腫、結膜突出為正常現象;眼睛發紅會持續1-2個月。
術後一週內:
- 眼球表面的縫線會溶解吸收,不需拆線。縫線所造成的異物感一週內會逐漸適應。
- 保持傷口清潔乾燥: 避免傷口沾水,洗澡時注意保護手術部位,避免水濺入眼睛。
- 避免劇烈運動、提重物或用力過度,以免影響傷口癒合。
- 避免用力咳嗽或打噴嚏,以免增加眼內壓,影響傷口癒合。
- 定期回診: 按時回診複診,讓眼科醫師追蹤手術恢復情況。
術後一週後:
- 可逐漸恢復正常的生活作息,但仍應避免長時間用眼或劇烈活動。
- 依據醫師指示,持續點用眼藥水,以預防感染。
- 持續觀察傷口是否有感染、出血或其他異常現象,如有任何異常,應立即就醫。
長期注意事項:
- 定期接受眼科檢查,追蹤手術效果及眼睛健康狀況。
- 持續觀察兒童是否有複視、頭痛、眼痛或其他不適,並詳細記錄,以便回診時向醫師報告。
- 術後初期應避免強光直射及劇烈戶外活動,適度保護眼睛。
- 保持良好的用眼習慣,避免長時間近距離用眼,例如閱讀、使用電腦或手機等,以預防眼睛疲勞。
- 保持均衡飲食,以促進身體恢復。
文獻參考
漫談小兒斜視,台大醫網。兒童斜視,台大醫院新竹分院。
斜視、假性斜視,衛福部雙和醫院。
嬰幼兒常見的眼部疾病,馬偕紀念醫院。
相關文章