猛爆性肝炎會好嗎?症狀、前兆、診斷、治療方式
責任編輯:簡睿晞
設計:殷嘉岑
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
設計:殷嘉岑
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
猛爆性肝炎是什麼?
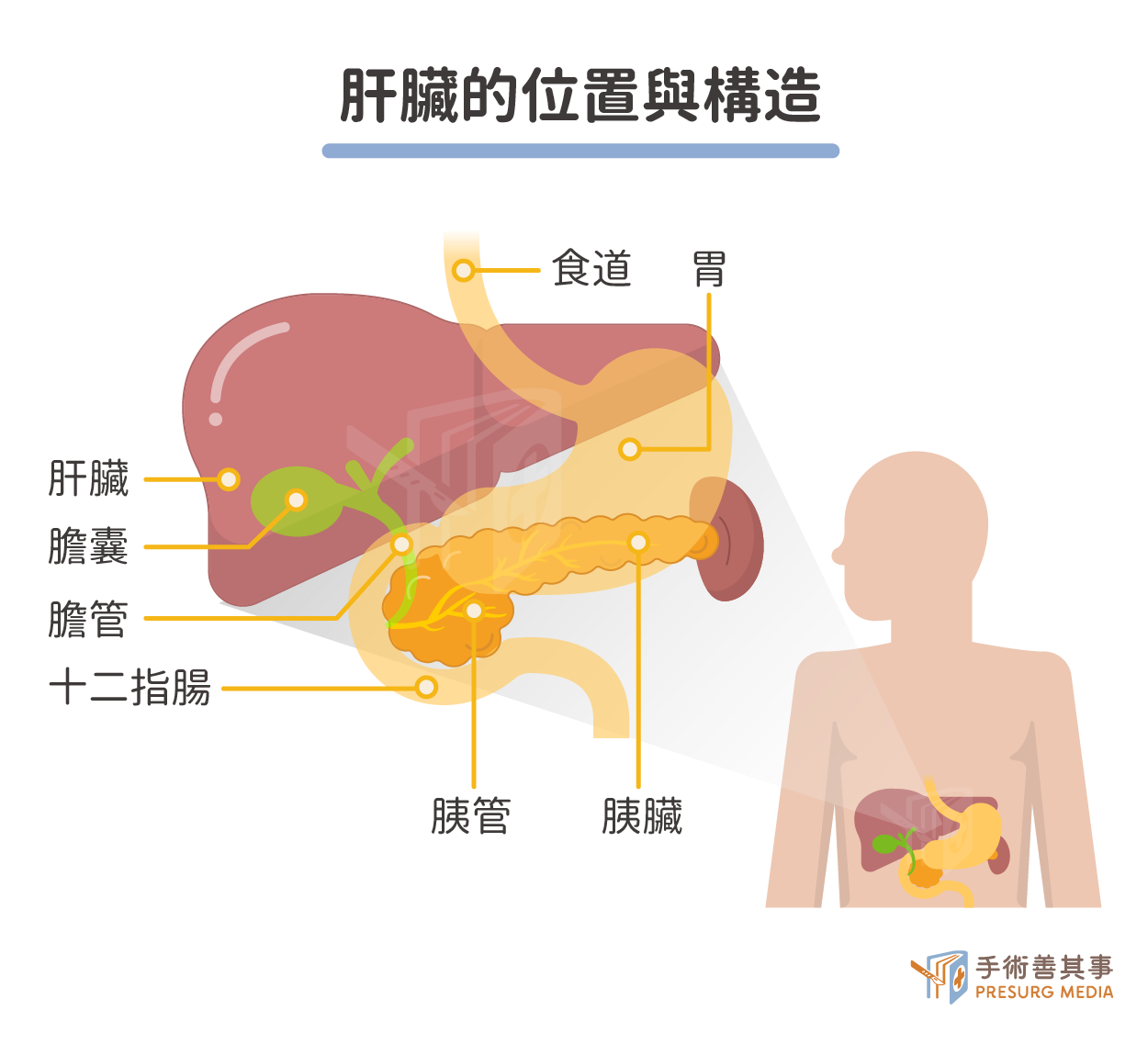
猛爆性肝炎是一種罕見但非常嚴重的肝臟疾病,正式醫學名稱為「急性肝衰竭」。它指的是肝細胞在短時間內大量壞死,導致肝臟無法正常運作,進而引發多重器官衰竭。肝臟構造
猛爆性肝炎發生在肝臟。肝臟是人體最大的內臟器官,位於腹腔右上方,受到肋骨保護。它具有複雜的構造,主要由肝細胞、膽管系統、血管系統和支持組織組成。肝臟負責許多重要的功能,包括:- 代謝功能:處理醣類、蛋白質、脂肪等營養物質,合成人體所需的各種物質。
- 解毒功能:將體內的有毒物質轉化為無害物質,排出體外。
- 合成功能:製造膽汁、凝血因子等重要物質。
- 儲存功能:儲存醣原、維生素等營養物質。
- 免疫功能:肝臟含有庫佛氏細胞,這是一種吞噬細胞,可以清除血液中的細菌和其他異物。
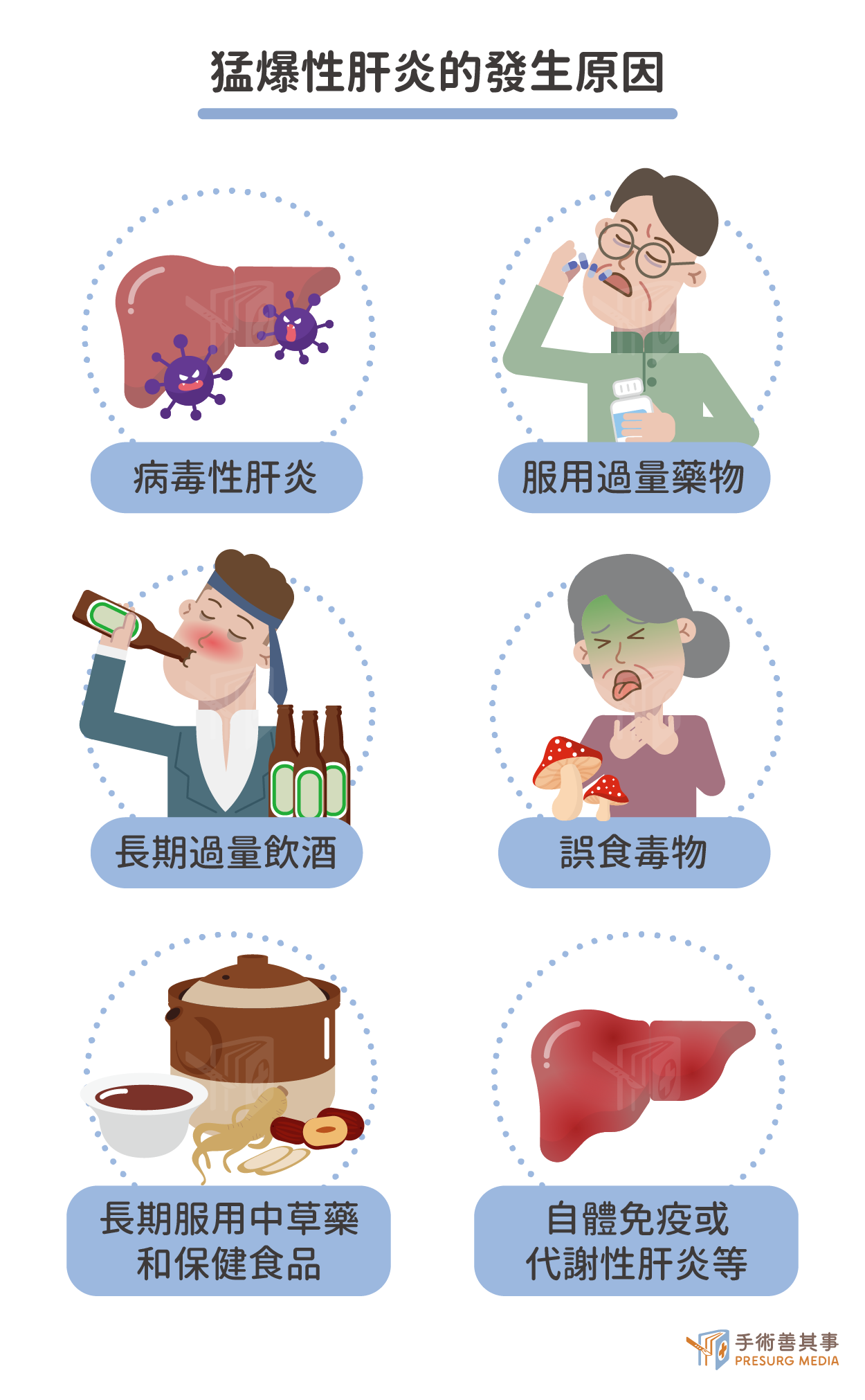
猛爆性肝炎的發生原因
- 病毒性肝炎:這是最常見的病因,由於病毒感染造成肝臟劇烈發炎,導致大量肝細胞壞死。其中B型肝炎最常見,帶原者約有1%的機率會發展成猛爆性肝炎,其次是A型肝炎,C型肝炎則相對少見;而D型肝炎通常需合併B型肝炎感染才會增加發病風險。其他如E型肝炎、疱疹病毒、巨細胞病毒等病毒感染,也可能引發猛爆性肝炎,但較為少見。
- 過量藥物:過量服用某些藥物,例如乙醯胺酚acetaminophen(普拿疼的主要成分)、抗結核藥物、抗黴菌藥物、非類固醇消炎止痛藥 (NSAIDs)、抗癲癇藥物、降尿酸藥物等,即使按照指示服用,也可能在某些人身上引起肝臟問題。
- 誤食毒物:誤食毒蕈類(毒蘑菇)是常見的毒物性肝損傷原因,部分毒蕈的毒素會直接損害肝細胞。
- 中草藥和保健食品:部分中草藥和保健食品可能含有肝毒性成分,長期服用可能造成肝損傷,甚至導致猛爆性肝炎。
- 過量酒精:長期大量飲酒可能導致酒精性肝炎,進而發展成猛爆性肝炎。
- 其他:自體免疫性肝炎、代謝性肝炎(例如威爾森氏症)、妊娠性脂肪肝、嚴重休克、敗血症等。
猛爆性肝炎的症狀及前兆有哪些?
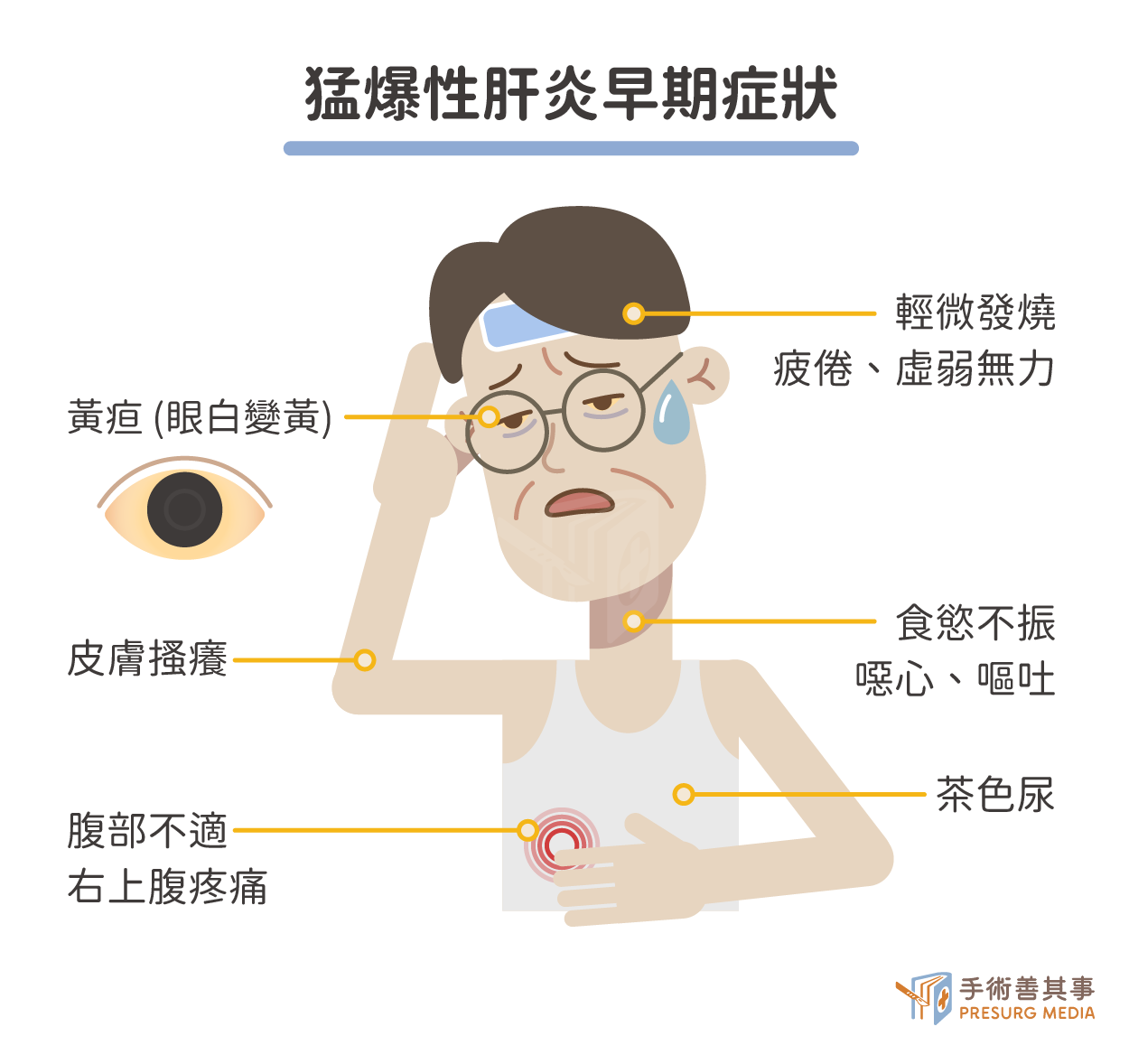
猛爆性肝炎的症狀發展迅速,從輕微不適到嚴重肝衰竭可能在數天或數週內發生。症狀的嚴重程度也因人而異。尤其是有 B 型肝炎、 C 型肝炎病史、或正在服用可能傷肝藥物的人更需注意。早期診斷和治療是決定預後的關鍵。早期症狀 (類似一般肝炎)
- 疲倦、虛弱無力:這是最常見的早期症狀,患者可能會感到全身乏力、提不起勁。
- 食慾不振、噁心、嘔吐:這些消化道症狀也相當常見,可能伴隨腹脹和腹痛。
- 黃疸:肝功能受損的典型症狀,皮膚和眼白會變黃,尿液顏色變深,糞便顏色變淺。
- 茶色尿:尿液顏色像濃茶或可樂一樣深。
- 腹部不適:尤其是右上腹,肝臟所在的部位,可能會感到疼痛或壓迫感。
- 皮膚搔癢:膽汁累積在皮膚下可能引起搔癢。
- 輕微發燒:體溫略微升高。
晚期症狀 (肝衰竭的徵兆)
- 肝性腦病變:肝臟無法清除血液中的毒素,導致毒素積聚在大腦中所引起的。症狀可能包括:
- 意識模糊、精神錯亂、嗜睡、昏迷
- 行為改變,例如焦慮、躁動、易怒
- 說話含糊不清
- 出現撲翼性震顫 (asterixis):手臂伸直、手腕向上彎曲時,出現不自主的、間歇性的手腕抽動或拍動
- 凝血功能異常:肝臟製造凝血因子,當肝功能衰竭時,凝血功能會受到影響,導致容易出血和瘀青。
- 腹水:腹部積水,可能導致腹部腫脹和呼吸困難。
- 肝腎症候群:肝衰竭可能導致腎功能衰竭。
- 感染:肝衰竭會削弱免疫系統,增加感染的風險。
- 低血糖:肝臟儲存葡萄糖,肝衰竭可能導致低血糖。
- 肝昏迷:這是最嚴重的併發症,可能導致死亡。

猛爆性肝炎跟熬夜有關嗎?哪些人是高風險族群?
猛爆性肝炎並非單純熬夜造成,兩者沒有直接因果關係。熬夜本身不會直接導致猛爆性肝炎,但會增加相關風險,例如降低免疫力、加重肝臟負擔、影響藥物代謝等,使人更容易受到病毒感染或藥物性肝損傷等。以下列出猛爆性肝炎的主要高風險族群:病毒性肝炎相關
- B型肝炎患者:特別是病毒量高、肝功能異常,且未接受規律追蹤及治療者。
- 慢性C型肝炎患者:雖然風險較B型肝炎低,但仍需注意,尤其是有肝硬化或其他肝病史者。
- A型肝炎患者:雖然A型肝炎通常是急性自限性疾病,但在少數情況下仍可能發展成猛爆性肝炎,特別是老年人或本身有慢性肝病者。
- D型肝炎患者 (合併B型肝炎):D型肝炎病毒只能在B型肝炎病毒存在的情況下複製,會加重B型肝炎的病情,大幅增加猛爆性肝炎的風險。
- E型肝炎患者:孕婦感染E型肝炎,發展成猛爆性肝炎的風險較高。
藥物相關
- 過量服用乙醯胺酚(Acetaminophen):例如普拿疼等止痛藥的主要成分,過量服用會造成肝臟損傷,嚴重時可導致猛爆性肝炎。
- 長期服用特定藥物:例如某些抗生素、抗結核藥物、抗黴菌藥物、非類固醇消炎止痛藥、抗癲癇藥物、降尿酸藥物、某些抗癌藥物、草藥和保健食品等,都可能造成肝損傷。即使按照指示服用,也可能在某些人身上引起肝臟問題。
疾病相關
- 自體免疫性肝炎患者:免疫系統攻擊肝臟細胞,導致肝臟發炎和損傷。
- 威爾森氏症患者:遺傳性疾病,導致體內銅累積,進而損害肝臟和其他器官。
- 妊娠性急性脂肪肝:罕見但嚴重的妊娠併發症,通常發生在妊娠晚期。
- 雷氏症候群:罕見但嚴重的疾病,主要影響兒童和青少年,通常在病毒感染後服用阿斯匹靈所引起。
- 肥胖和代謝症候群:肥胖和代謝症候群會增加非酒精性脂肪肝的風險,進而可能增加猛爆性肝炎的風險。
其他
- 老年人:老年人的肝臟功能通常較弱,更容易受到損害。
- 酗酒:長期大量飲酒會損害肝臟,增加酒精性肝炎和猛爆性肝炎的風險。
- 毒物暴露:例如誤食毒蕈(毒蘑菇)或接觸工業毒物。

猛爆性肝炎的診斷方式與診斷標準
猛爆性肝炎的診斷建立在多項指標的綜合評估,包括病史、臨床症狀、實驗室檢查結果,以及排除其他可能病因,由於病情發展迅速,及時診斷至關重要。病史詢問與身體檢查
醫師會詳細詢問患者相關病史,包括:近期是否有病毒性肝炎、藥物服用狀況、飲酒習慣、毒物暴露史、家族史等。並進一步觀察身體是否有黃疸、腹水、肝性腦病變等體徵。血液檢查
這是診斷猛爆性肝炎最重要的檢查之一,包含:- 肝功能檢查:評估肝臟損傷的程度,例如天門冬胺酸轉胺酶 (AST)、丙胺酸轉胺酶 (ALT)、鹼性磷酸酶 (ALP)、γ-麩胺醯轉肽酶 (GGT)、膽紅素等。
- 凝血功能檢查:評估肝臟合成凝血因子的能力,例如凝血酶原時間 (PT)、活化部分凝血活酶時間 (aPTT)、國際標準化比值 (INR) 等。猛爆性肝炎患者的凝血功能通常會明顯異常。
- 腎功能檢查:評估腎功能是否受損,例如血中尿素氮 (BUN)、肌酸酐 (Cr) 等。
- 血糖檢查:肝衰竭可能導致低血糖。
- 血氨檢查:血氨升高是肝性腦病變的重要指標。
- 病毒性肝炎標記物檢測:例如 A 型、B 型、C 型、D 型或 E 型肝炎病毒抗原和抗體。
- 其他檢查:例如全血球計數、電解質、自體抗體等。
影像學檢查
- 腹部超音波:可以評估肝臟的大小、形狀、質地,以及是否有肝硬化、腫瘤等。
- 電腦斷層掃描 (CT):可以提供更詳細的肝臟影像,幫助排除其他疾病。
- 核磁共振成像 (MRI):可以提供更清晰的肝臟影像,尤其是在評估肝臟脂肪變性和纖維化的程度方面。
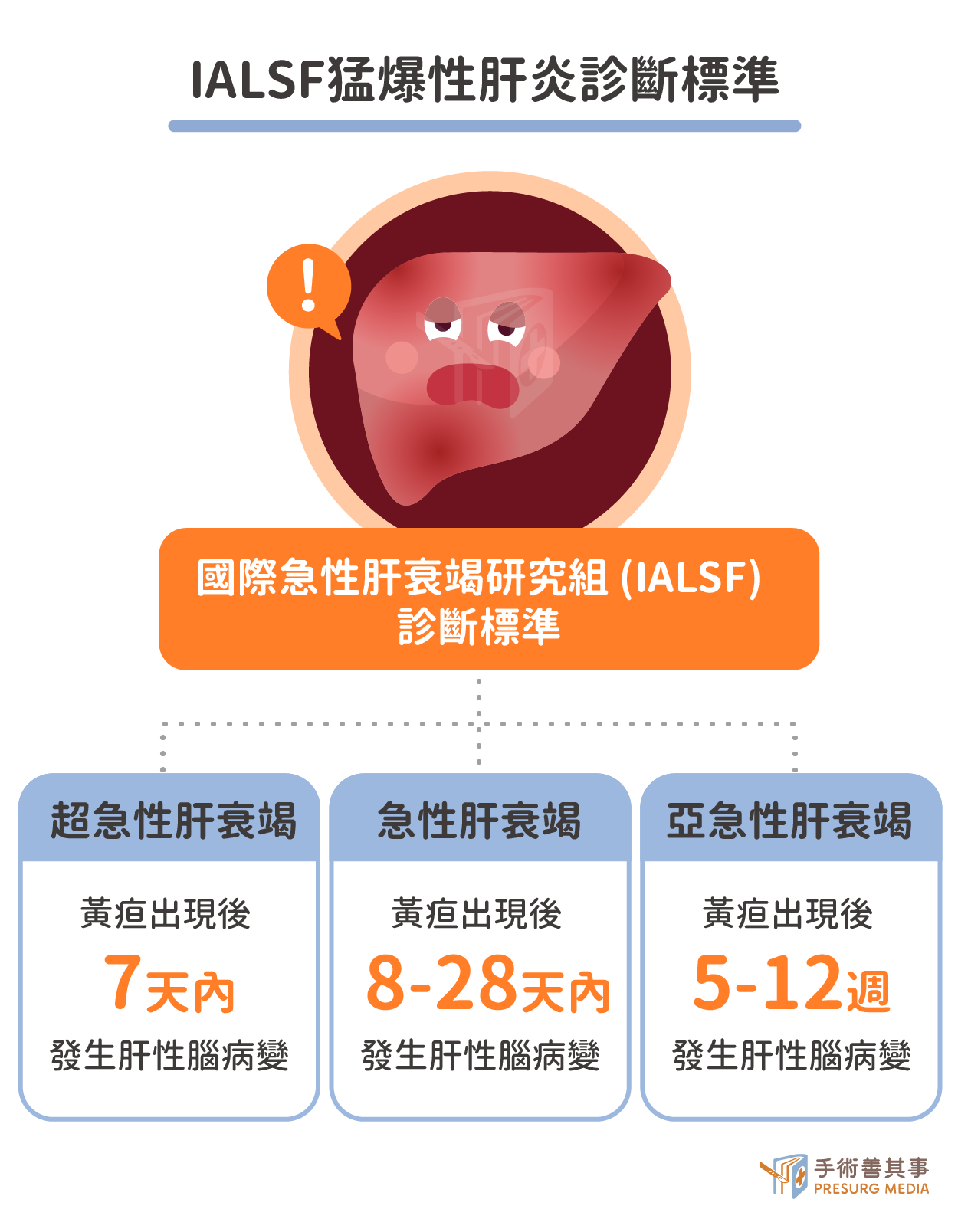
猛爆性肝炎診斷標準
目前國際上最常用的猛爆性肝炎診斷標準是「國際急性肝衰竭研究組 (International Acute Liver Study Group, IALSF)」的診斷標準,主要依據肝性腦病變的出現時間和凝血功能異常的程度來判斷。符合以下條件即可診斷為猛爆性肝炎:- 肝功能急遽惡化:通常在數天至數週內發生。
- 凝血功能異常:凝血酶原時間 (PT) 延長,國際標準化比值 (INR) 升高。
- 肝性腦病變:出現意識改變,從輕微的意識模糊到深度昏迷。
- 超急性肝衰竭:黃疸出現後 7 天內發生肝性腦病變。
- 急性肝衰竭:黃疸出現後 8-28 天發生肝性腦 病變。
- 亞急性肝衰竭:黃疸出現後 5-12 週發生肝性腦病變。
除了上述標準,以下檢查結果也可作為猛爆性肝炎的診斷參考:
- 肝功能指數 (例如 AST 和 ALT) 明顯升高。
- 膽紅素升高,導致黃疸。
- 低血糖。
- 血氨升高。
- 腎功能異常。
- 慢性肝病急性惡化:例如慢性 B 型肝炎或 C 型肝炎急性發作。
- 藥物性肝損傷。
- 代謝性肝病。
- 病毒感染引起的肝炎,但未發展成猛爆性肝炎。
- 其他原因引起的肝衰竭,例如肝靜脈阻塞症。
猛爆性肝炎會好嗎?保守治療方法有哪些?
猛爆性肝炎的保守性療法主要目標是支持肝臟功能,控制併發症,並爭取時間讓肝臟自行恢復或等待肝臟移植。由於猛爆性肝炎病情進展快速且嚴重,即使是保守治療,也需要在加護病房密切監控。支持性療法
這是猛爆性肝炎治療的基礎,目的在維持患者的生命體徵穩定,並減輕肝衰竭的影響。- 呼吸支持:用於呼吸困難或呼吸衰竭,可能需要使用呼吸器輔助。
- 循環支持:維持血壓穩定,必要時使用升壓藥物或輸液。
- 電解質和酸鹼平衡的監測和調整:肝衰竭會影響電解質和酸鹼平衡,需要密切監測並及時糾正。
- 營養支持:提供足夠的營養,以維持身體的能量需求和促進肝細胞再生。通常通過靜脈營養或鼻胃管餵食。
- 預防和治療感染:肝衰竭會削弱免疫系統,增加感染的風險。需要密切監測感染的跡象,並及時使用抗生素治療。
- 控制腦水腫:肝性腦病變可能導致腦水腫,需要使用藥物控制顱內壓。
- 降低血氨:使用乳果糖或其他藥物降低血氨,以減輕肝性腦病變的症狀。
針對病因的治療
- 病毒性肝炎:使用抗病毒藥物控制病毒複製。
- 藥物性肝炎:停用可疑藥物,並根據藥物種類給予相應的解毒劑。例如,乙醯胺酚過量可以使用 N-乙醯半胱氨酸 (NAC) 解毒。
- 自體免疫性肝炎:使用免疫抑制劑控制免疫系統的攻擊。
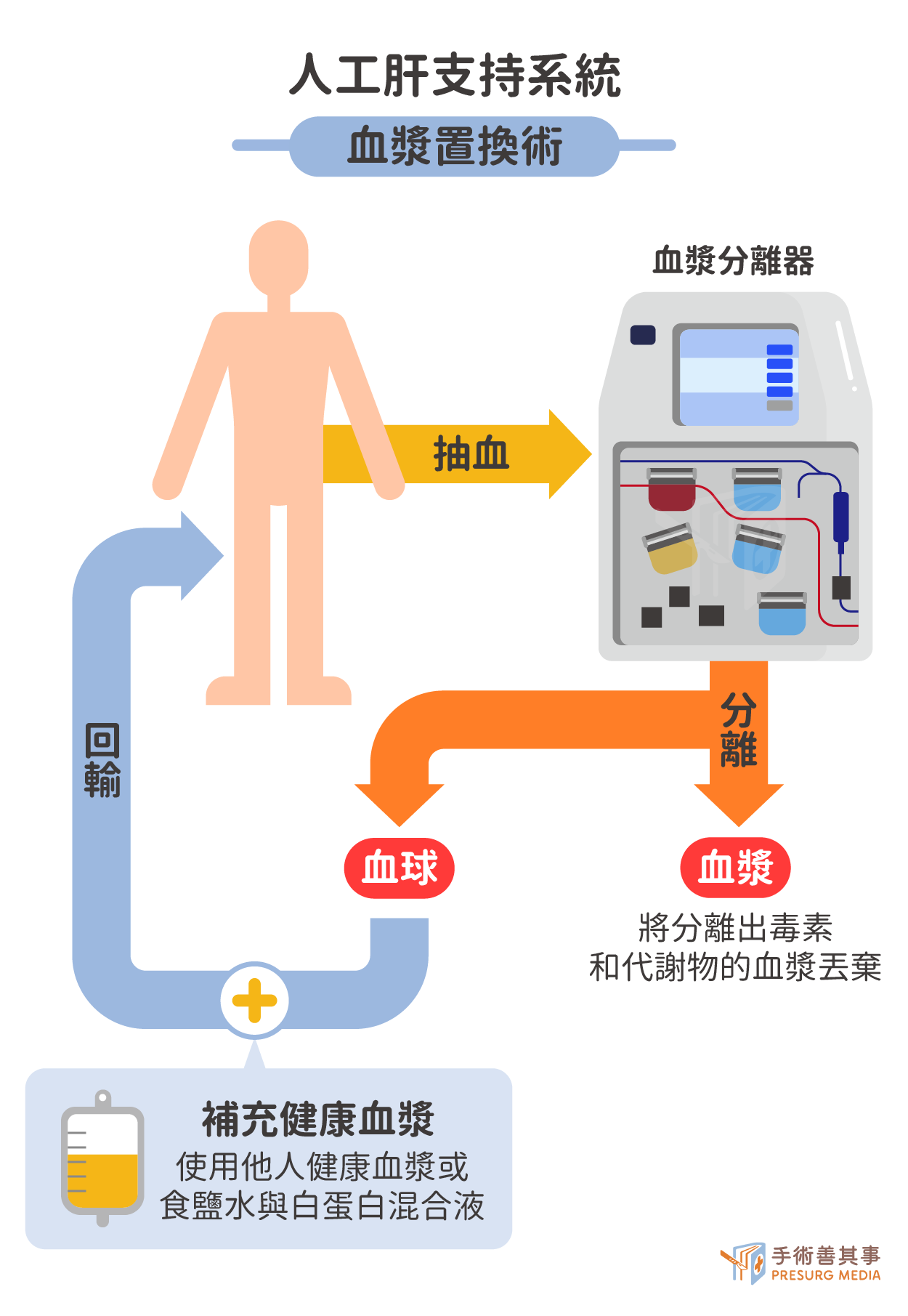
人工肝支持系統
- 「血漿置換術」(PE,Plasma Exchange):將病患血液引流到體外,經由過濾棒分離出有毒素、代謝產物的血漿並丟棄,同時輸入健康的血漿,達到淨化血液的目的。每次治療約一到兩小時,自費約一萬元左右。但一次需要用掉30至40 單位的血漿,病人得大量輸入他人的血液製品。
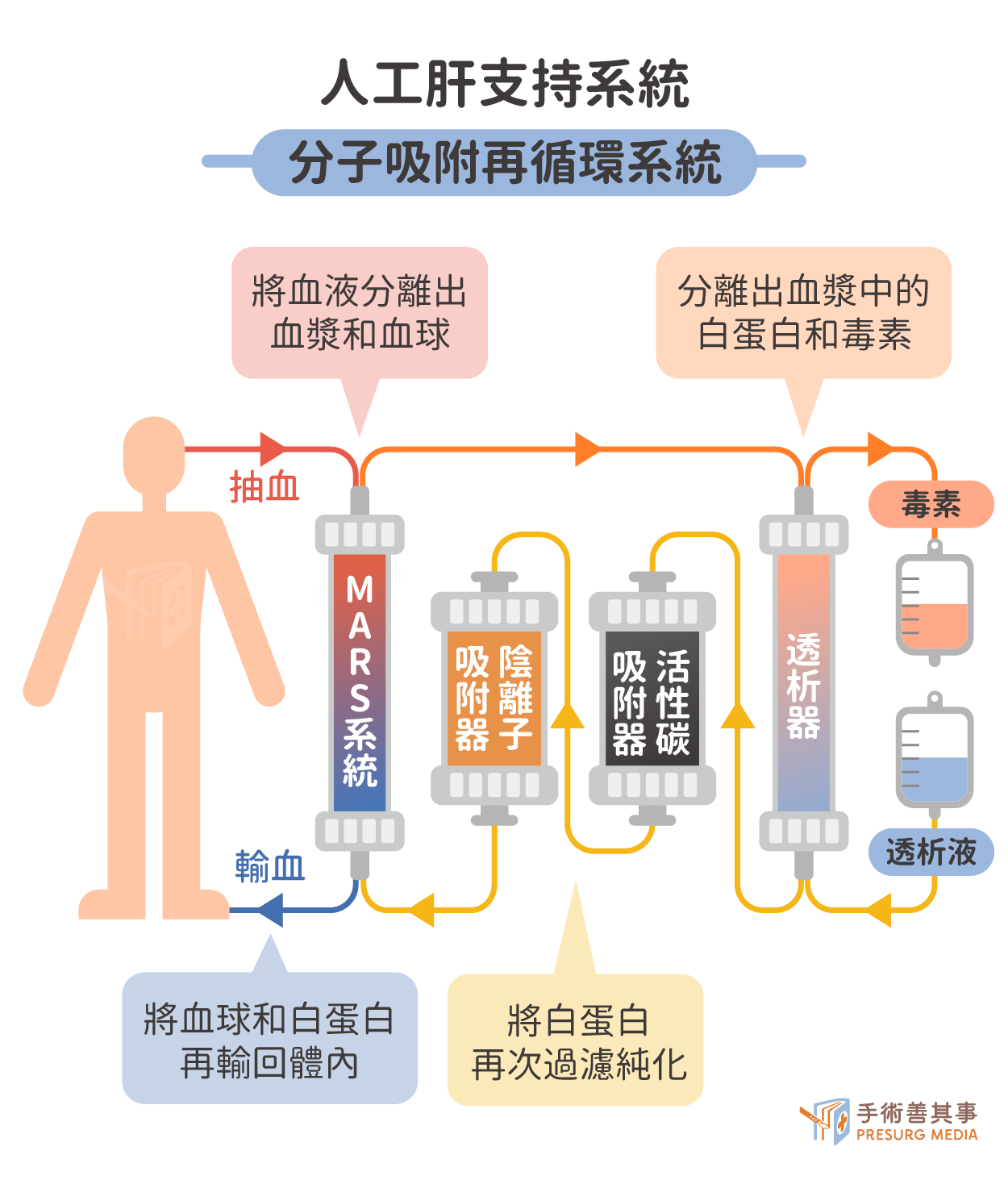
- 「分子吸附再循環系統」(MARS,Molecular Adsorbent Recirculating System):將患者的血液引流到體外,分離出血漿後,經由特殊的透析膜,毒素被另一側循環的白蛋白透析液吸附帶走,白蛋白也可以處理過後再循環使用,並將乾淨的血漿輸回體內,可減少血漿的使用量,降低輸血感染及合併症的機率。但因為白蛋白價格貴,因此洗肝的費用較為昂貴,一次療程約 8小時,約需自費10多萬元。
所有猛爆性肝炎患者都需要接受支持性療法。至於其他療法,則需要根據患者的具體情況,例如病因、病情嚴重程度、年齡、是否有其他疾病等因素,由醫師決定是否使用。
猛爆性肝炎要換肝?肝臟移植有哪些條件和方式?
對於猛爆性肝炎,肝臟移植是唯一有效的治癒方法。 其他治療方式,例如藥物治療和人工肝支持系統,都只是暫時性的支持療法,目的是穩定病情、爭取時間等待肝臟移植。適合肝臟移植的條件
並非所有猛爆性肝炎患者都適合肝臟移植。醫師會根據以下因素綜合評估:- 病情嚴重程度:通常是病情嚴重、預後不佳,且對保守治療沒有反應的患者才考慮肝臟移植。
- 病因:某些病因引起的猛爆性肝炎,例如乙醯胺酚中毒,在使用解毒劑後,肝臟有可能自行恢復,因此不一定要進行肝臟移植。
- 年齡和整體健康狀況:老年人或患有其他嚴重疾病的患者,進行肝臟移植的風險較高。
原位肝臟移植手術(orthotopic liver transplantation, OLT)
這是最常見的肝臟移植術式,手術通常需要 6 到 8 小時。在手術過程中,醫護人員會將受贈者的病肝全部切除,然後將捐贈者的健康肝臟植入原病肝的位置上。移植的肝臟需要與受贈者的血管和膽管系統進行吻合,以恢復肝臟的血液循環和膽汁引流。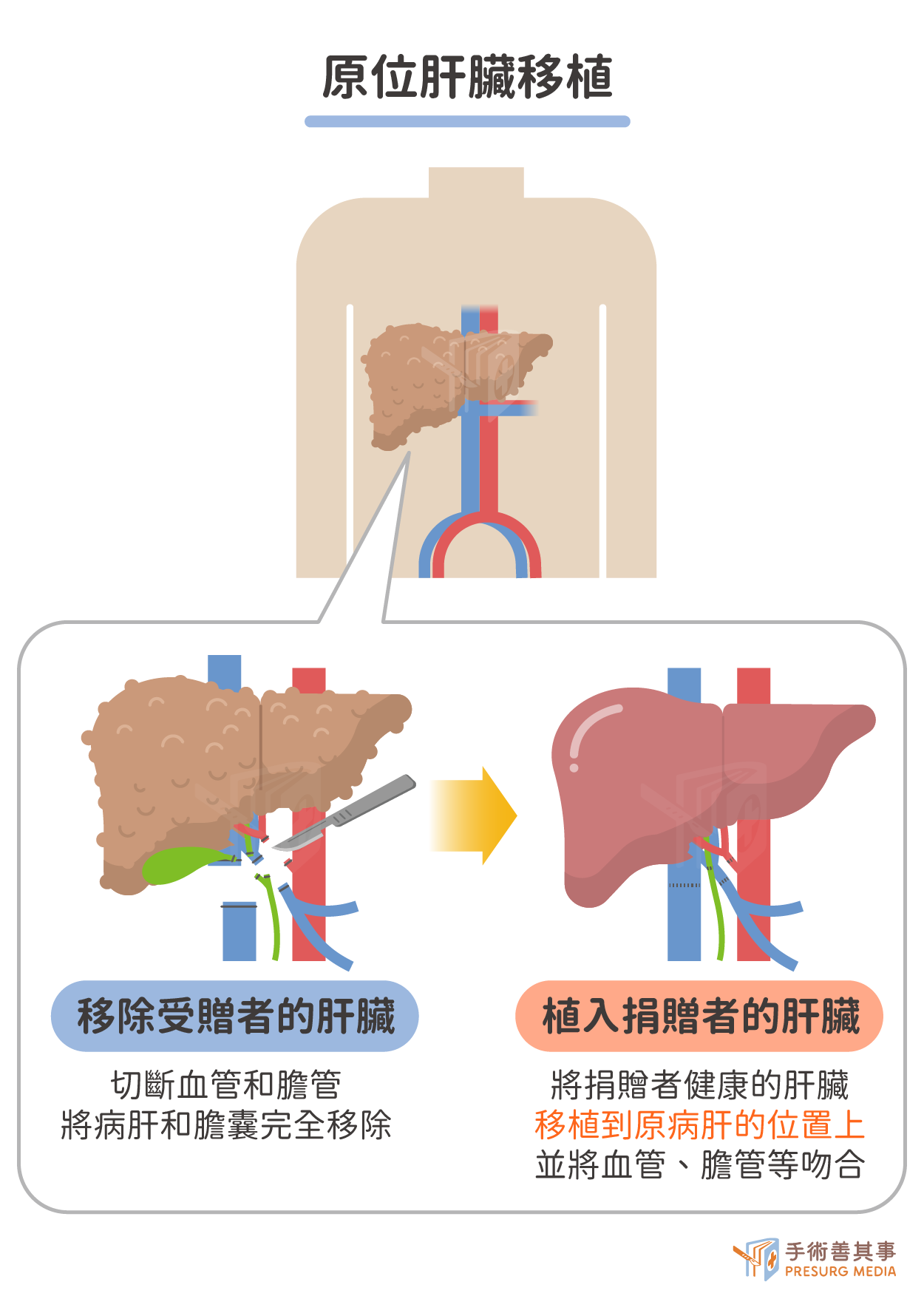
異位肝臟移植手術(heterotopic liver transplantation)
是指將移植的肝臟植入人體原本肝臟的位置以外的位置。異位肝臟移植手術較少見,通常用於肝臟體積過大無法進行正位移植、受贈者腹腔內沒有足夠空間容納肝臟等情況。常見的異位肝臟移植位置包括:- 腹腔內:將移植的肝臟植入腹腔內的其他位置,例如右側腹腔、左腋窩等。
- 股靜脈:將移植的肝臟植入股靜脈。
活體部分肝臟移植(living donor liver transplantation, LDLT)
從健康的捐贈者切取部分肝臟,移植給患末期肝膽疾病的患者(常為捐增者的親屬),手術通常需要 10 到15小時。這類移植術式的優點是供體來源充足,且肝臟質量較好。然而,對捐贈者而言,手術風險和併發症的發生率也較高。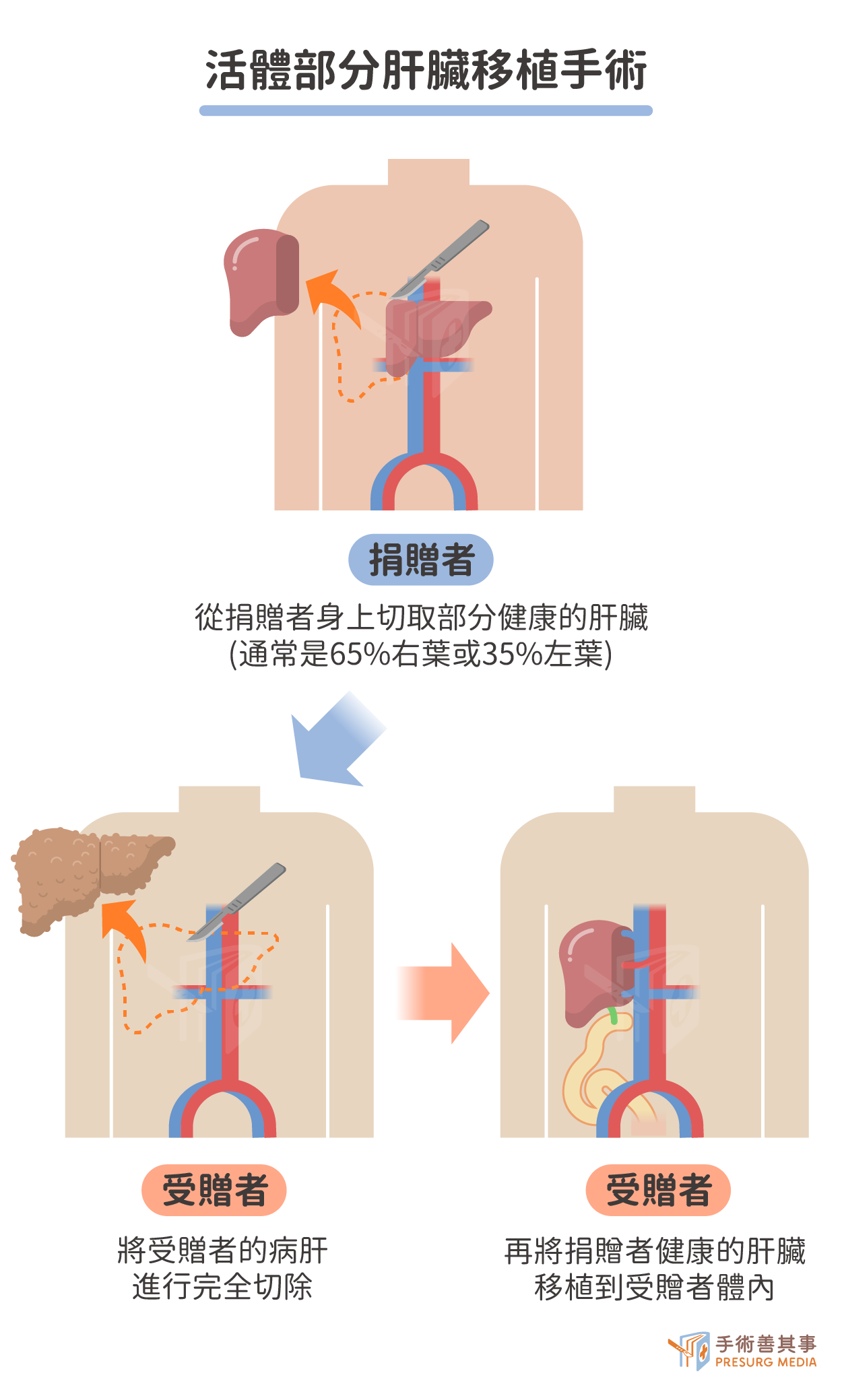
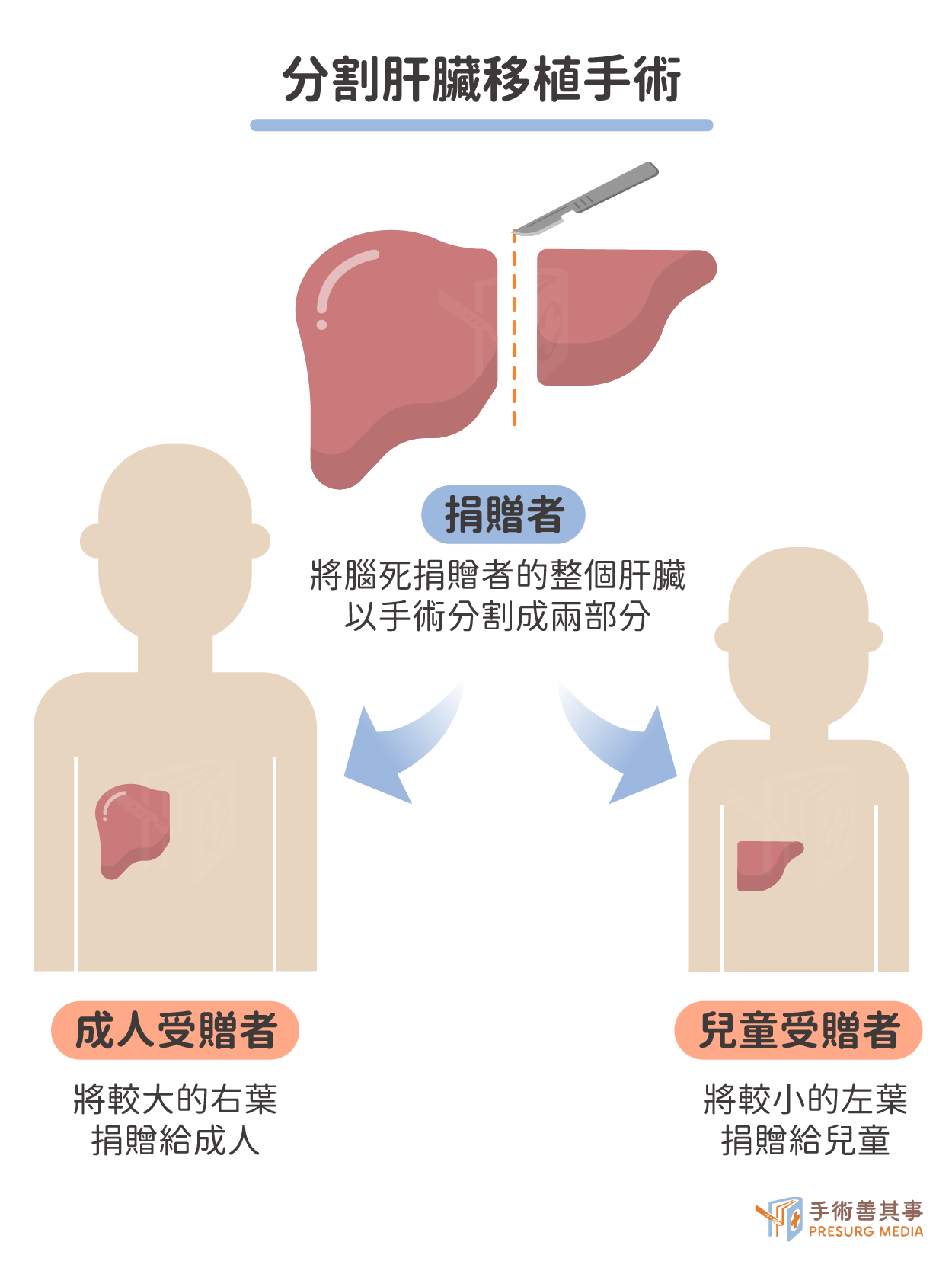
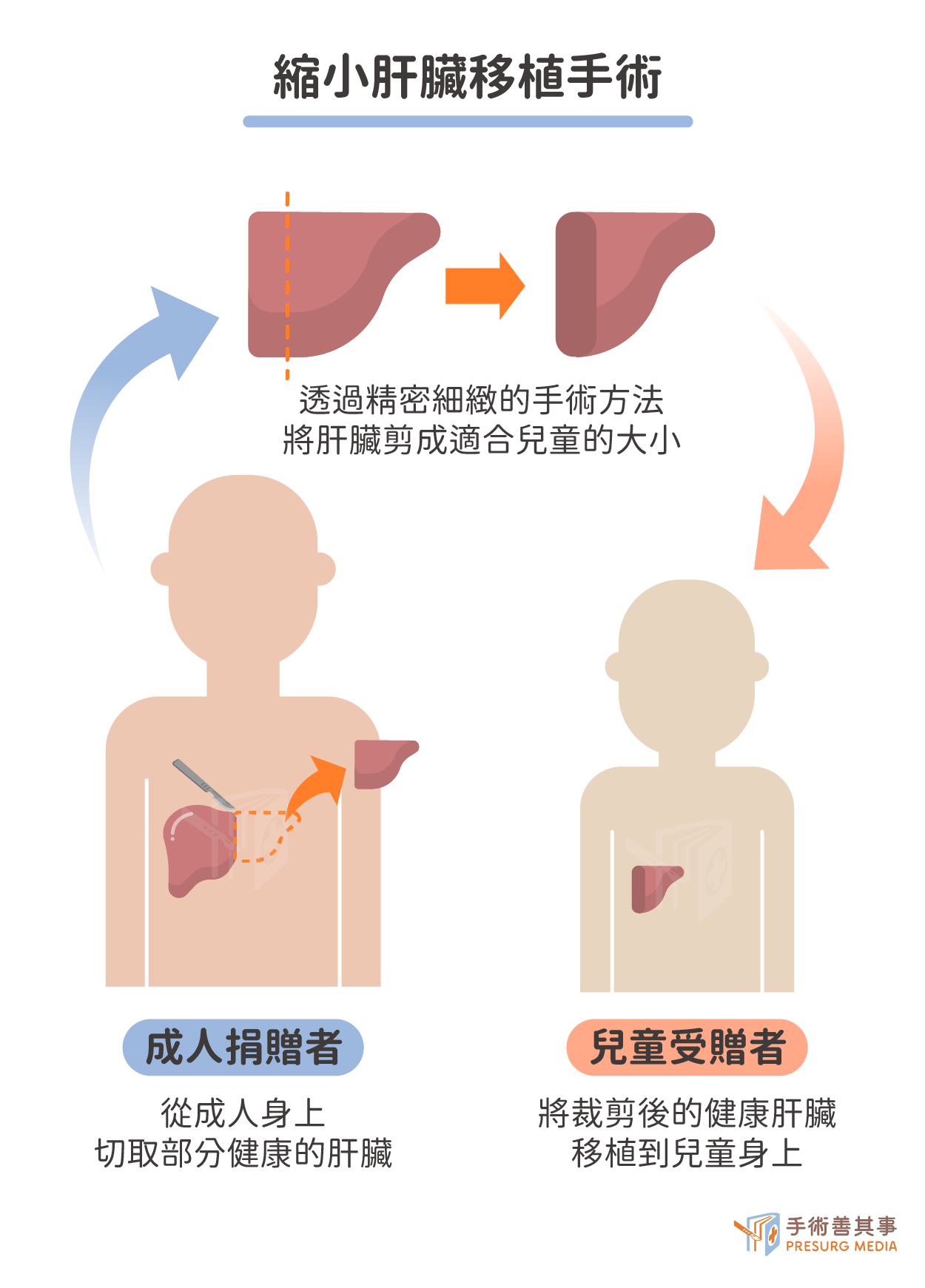
減體積性肝臟移植(size-reduced liver transplantation, SRLT)
對於肝臟供體體積過大而無法直接移植給受贈者的情況,可以採用減體積性肝臟移植術式。在手術過程中,醫護人員會將捐贈者的肝臟進行分割或縮小,以使其體積縮小到適合移植的程度。SRLT 的手術方法主要有兩種:分割與縮小。- 分割肝臟移植
- 體外分割:將捐贈者切取的肝臟取出體外,在體外進行分割。
- 體內分割:在捐贈者體內對肝臟進行分割。
- 縮小肝臟移植
想瞭解更多肝臟移植的相關資訊?
延伸閱讀:肝臟移植存活率有多少?捐肝與換肝的後遺症、存活率、費用
肝臟移植費用
國內肝臟移植是從87年7月1日,不論是親屬活體或腦死病患捐贈的肝臟移植,除少數特殊藥物外,全民健保均有給付。根據高雄長庚醫院記錄:
- 捐肝手術平均費用是195,677元(其中健保給付156,337元,自費負擔38,840元)
- 受肝手術平均費用是1,139,552元(其中健保給付1,084,072元,自費負擔55,480元)
肝臟移植術後照護、免疫抑制劑藥物使用
手術後通常會先轉入加護病房,待病情穩定後再轉入普通病房。在普通病房中,受贈者通常需要住院 1 個月左右。出院後,受贈者需要休養 3 個月,才能完全恢復。在休養期間,受贈者應避免劇烈運動和勞力工作。- 出院時間:手術後先轉入加護病房,1 週後進入普通病房,1 個月後可以出院。
- 出院後須休養:非勞力工作者需休養 3 個月;不建議再從事勞力工作及熬夜。
- 傷口疼痛:至少 3-7 天。
- 肝功能:疲倦感會持續 1 個月,疲倦消失之後代表肝功能逐漸恢復。
- 注意事項:在休養期間,受贈者應注意飲食均衡,避免食用辛辣、油膩、刺激性食物。應保持充足的睡眠和休息,定期到醫院複診,監測肝功能、腎功能、血象等指標,並服用免疫抑制藥物,以防止排斥反應。

肝臟移植手術後,受贈者需要終身服用免疫抑制藥物,以防止其免疫系統攻擊移植的肝臟。常見的免疫抑制藥物治療方案為「三重免疫抑制劑治療」,包括以下三種藥物:
- 第一重:蛋白磷酸酶抑制劑,可抑制 T 細胞的活化,從而降低排斥反應的風險。
- 第二重:抗代謝藥物,可阻止免疫細胞的增殖,從而抑制排斥反應。
- 第三重:類固醇,可抑制免疫反應和炎症,從而降低排斥反應的風險。
- 神經系統:手部顫抖、失眠、注意力不集中、頭痛、焦慮、抑鬱等。
- 腸胃道系統:腹瀉、噁心、嘔吐、腹痛、胃潰瘍等。
- 泌尿系統:腎臟功能不全、膀胱炎、尿路感染等。
- 新陳代謝方面:高血糖、高血壓、高血脂、高膽固醇、低血鉀、低血鎂等。
- 心血管系統:高血壓、心臟病、心肌梗塞、中風等。
- 皮膚系統:毛髮增多、禿頭、月亮臉、水牛肩、痤瘡、皮膚乾燥、瘙癢等。
- 骨髓系統:白血球減少症、貧血、血小板減少症等。
- 免疫方面:易感染細菌、病毒、真菌等。
- 惡性腫瘤方面:皮膚癌、淋巴癌、其他癌症等。
文獻參考
認識肝炎,三軍總醫院。
猛爆性肝炎,衛生福利部南投醫院。
認識肝炎,梓榮醫療社團法人弘大醫院。
我該選擇那一類型的移植方式呢?,臺中榮民總醫院。
相關文章