眼角膜受傷多久會好?角膜移植、圓錐角膜、症狀、治療一次看
責任編輯:陳盈竹、簡睿晞
設計:林盟凱、殷嘉岑
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
眼角膜為什麼會破皮、發炎?
角膜上沒有血管分佈,但神經非常敏感,角膜發生破皮、受損,眼睛會有畏光、流眼淚、睜不開眼等症狀,若又遇到細菌、病毒、黴菌、寄生蟲等病原體,可能會讓角膜感染、發炎而出現紅眼、畏光、視力模糊、視力變差等情況,嚴重時可能會造成失明,需要角膜移植。
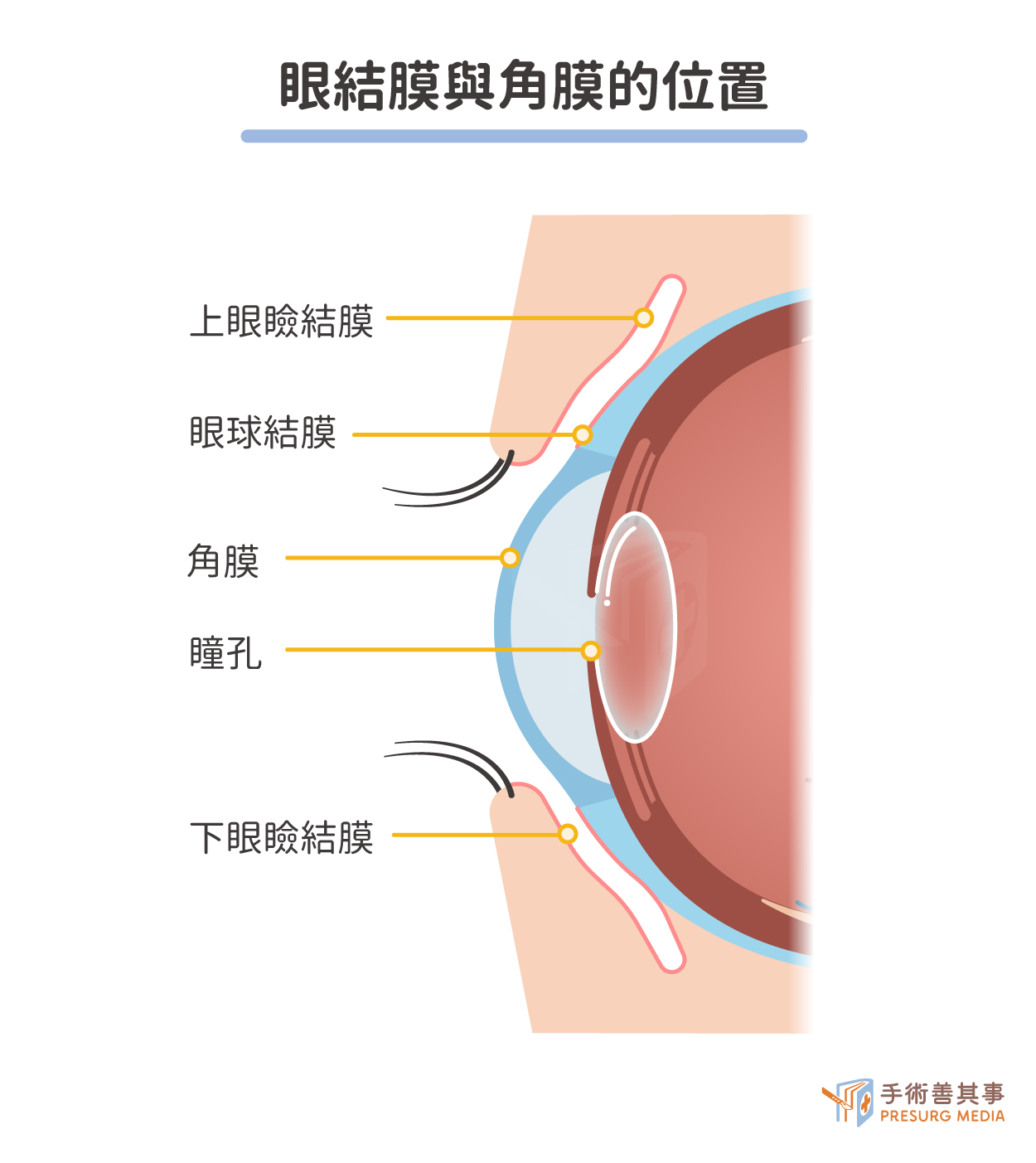
任何直接接觸到角膜前側表面的物體,都有可能讓角膜受傷,比如:
- 外傷:紙張、化妝刷具、寵物、揉眼睛、運動等,眼睛裡有沙子、灰塵和其他小顆粒也會讓角膜受傷。
- 眼睛疾病:乾眼症、眼臉閉合不全、睫毛倒插。
- 隱形眼鏡配戴不當:戴太久、拆卸後沒洗乾淨。
- 濫用眼藥水:若有防腐劑的眼藥水,過度使用會對角膜產生傷害。
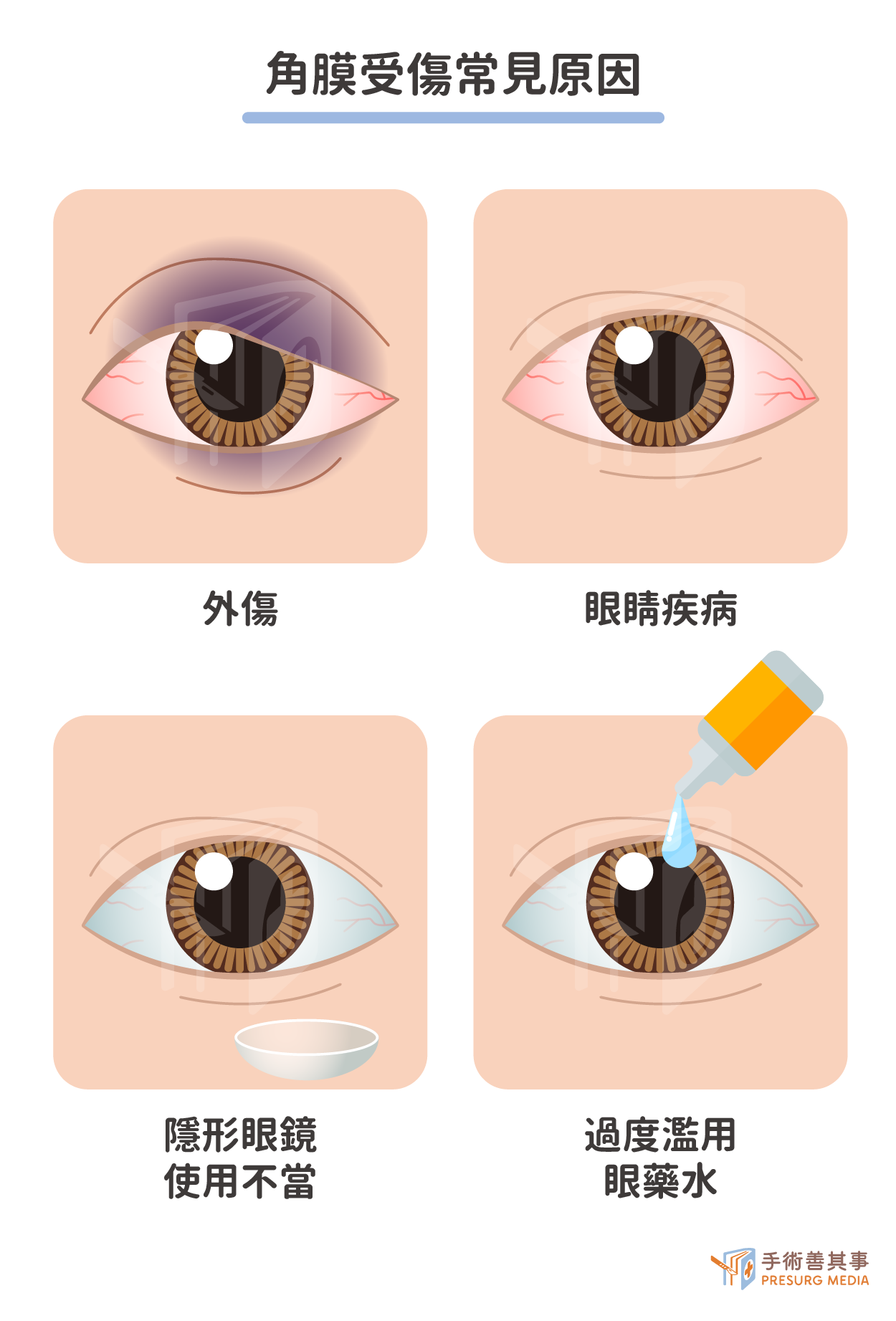
受傷的角膜會再生、自癒嗎?了解眼角膜結構
依據角膜受損的嚴重程度,其再生的能力也不同,我們可以先來了解眼角膜結構:| 厚度 | 說明 | |
|---|---|---|
| 上皮細胞層 | 約50mm | 佔整個眼角膜厚度 10%,細分為表層、 中層和深層,修復再生能力較強。 |
| 前彈力層 | 約8-14mm | 較容易受損,並且沒有修復再生的能力。 |
| 基質層 | 約500mm | 佔眼角膜 90% 厚,一旦受損就不能再生。 |
| 後彈力層 | 約10-20mm | 具彈性並防禦力強,有一定再生能力。 |
| 內皮細胞層 | 維持角膜脫水狀態而讓角膜保持清澈, 細胞會隨著年紀增長而減少,修復能力越來越弱。 |
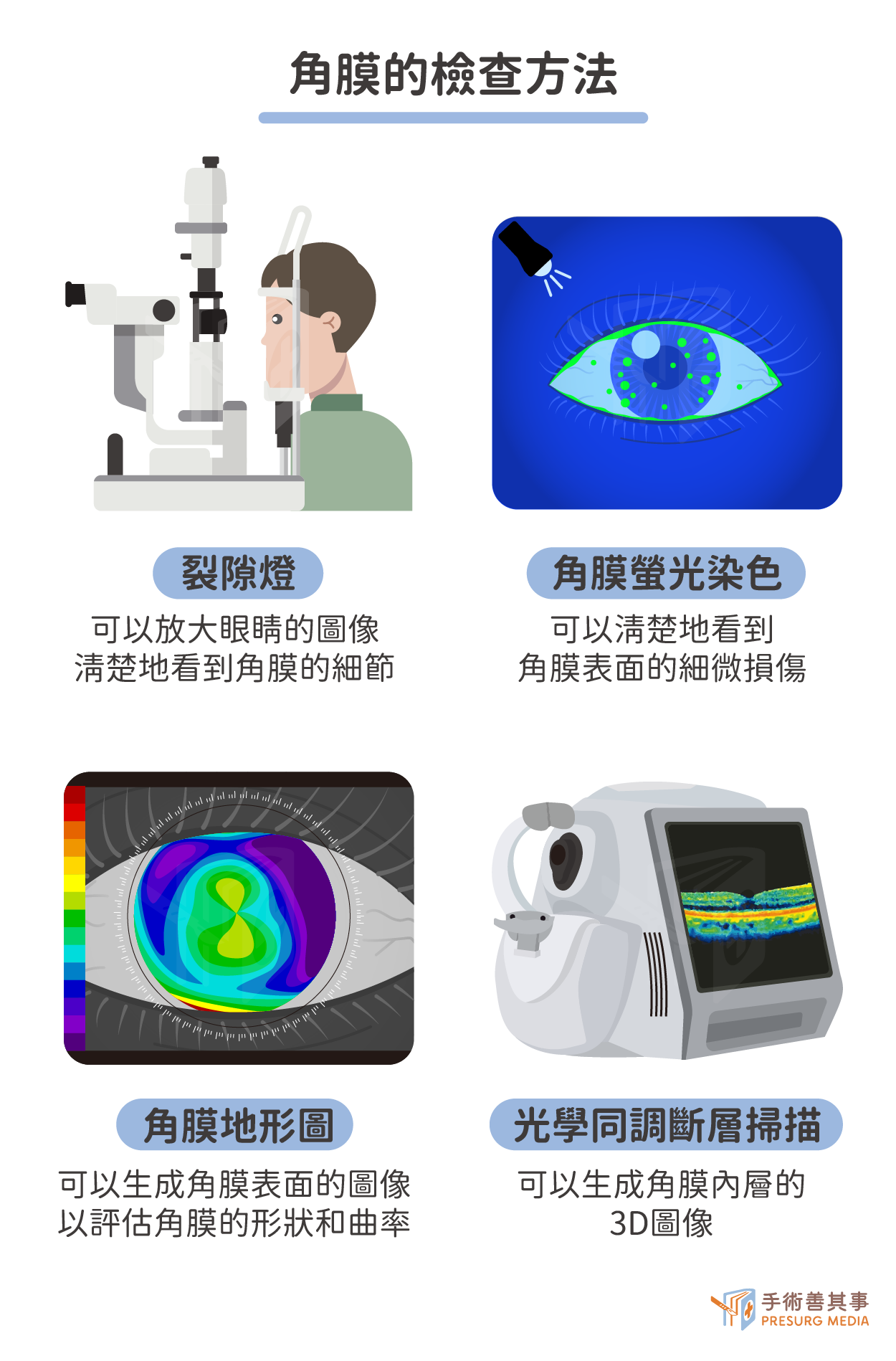
眼角膜受傷的診斷方式
眼角膜受傷的檢查通常包括以下步驟:- 問診:醫生會詢問患者的症狀、受傷原因、以及是否有其他眼部疾病。
- 外觀檢查:醫生會檢查患者的眼部外觀,包括眼瞼、結膜、虹膜、晶狀體等,以尋找受傷跡象。
- 裂隙燈檢查:醫生會使用裂隙燈顯微鏡,仔細檢查角膜的表面、內層、以及周圍組織。
- 其他檢查:醫生可能會根據需要進行其他檢查,例如角膜染色檢查、角膜地形圖檢查、角膜光學相干斷層掃描等。
- 裂隙燈檢查:裂隙燈顯微鏡是眼科檢查中常用的一種設備,可以放大眼睛的圖像,讓醫生可以更清楚地看到角膜的細節。裂隙燈檢查可以幫助醫生檢查角膜的表面是否有異物、傷口、或其他損傷。
- 角膜染色檢查:角膜染色劑可以幫助醫生更清楚地看到角膜表面的細微損傷。常用的角膜染色劑包括fluorescein、rose bengal、和lissamine green。
- 角膜地形圖檢查:角膜地形圖檢查可以生成角膜表面的圖像,以幫助醫生評估角膜的形狀和曲率。角膜地形圖檢查可以用來檢查角膜受傷、角膜病變、以及其他眼部疾病。
- 角膜光學相干斷層掃描:角膜光學相干斷層掃描(OCT)可以生成角膜內層的三維圖像。OCT可以用來檢查角膜內皮細胞層、角膜基質層、以及角膜前囊膜層等。
眼角膜受傷的治療方法取決於受傷的嚴重程度。輕微的角膜擦傷通常可以自行癒合,但嚴重的角膜損傷可能需要進行手術治療。
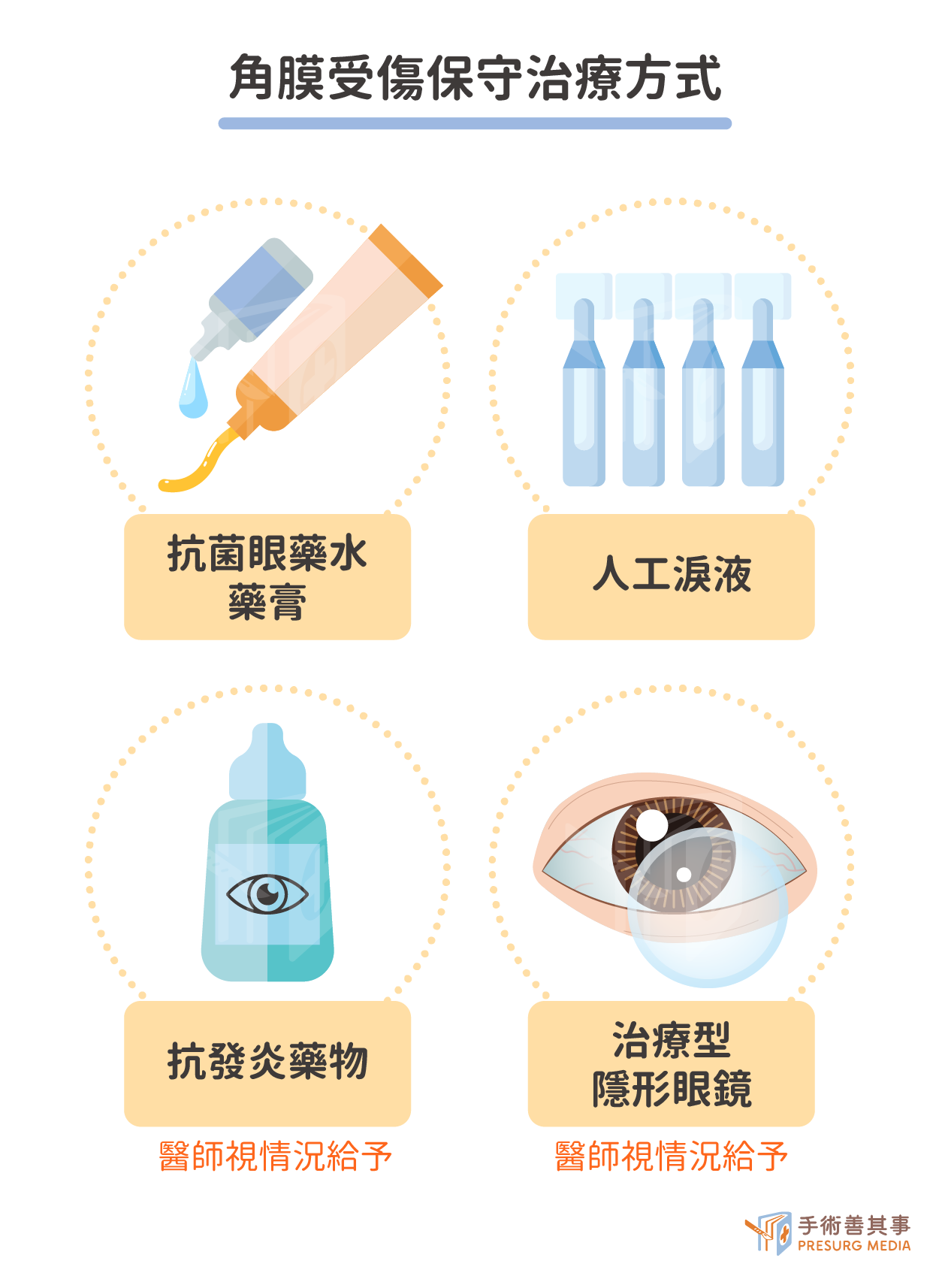
角膜受傷的保守治療:眼藥水、藥膏怎麼使用?
當眼角膜受傷,可以先給予非處方滋潤眼藥水,讓眼睛在自然恢復的過程中保持濕潤、舒服,但一般還是建議,即使是表面擦傷也會建議用抗菌眼藥水來治療。若是比較嚴重的角膜擦傷,需要用抗菌藥膏、類固醇等,能藥物在眼睛停留較久、減少發炎及結痂,或可以降低疼痛感、畏光症狀的藥物。
還有一種是繃帶型隱形眼鏡,就像在眼睛表面貼上OK蹦一樣,可以促進上皮的修復及癒合。修復效果更好的還有羊膜隱形眼鏡,能幫助上皮生長,及有抗發炎、抗結痂的效果,配到1-2週就能回門診取出即可,需自費3-4萬元。
羊膜隱形眼鏡-羊膜基質環
屬再生醫學應用的一種,將羊膜組織結合硬式隱形眼鏡材質的固定環,外觀像是比較大片的隱形眼鏡,可以促進眼睛、眼臉、眼窩手術或眼部化學灼傷急性期與慢性期的角膜、結膜傷口癒合,並減少發炎反應。除了能用在角膜發炎的患者,頑固型乾眼症、復發性角膜糜爛、施以表層角膜切除術等情況,醫師也會建議使用羊膜隱形眼鏡。不過,配戴後有點疼痛,眼球轉動與閉眼會伴隨異物感,視力會有點模糊等,這些情況都是正常的,切記不要用手搓揉,在治療後期會越看越清楚。
什麼情況需要做角膜手術?角膜移植要等多久?
若角膜修復的狀況不理想,新生的角膜上皮不斷癒合又裂開,會出現復發性角膜上皮破損(復發性角膜糜爛)。這種情況常發生在白天剛醒來的時候,眼睛因睡眠減少分泌淚液,增加眼臉和角膜的摩擦力,讓角膜反覆受傷,需要透過手術把不正常的角膜上皮切除。
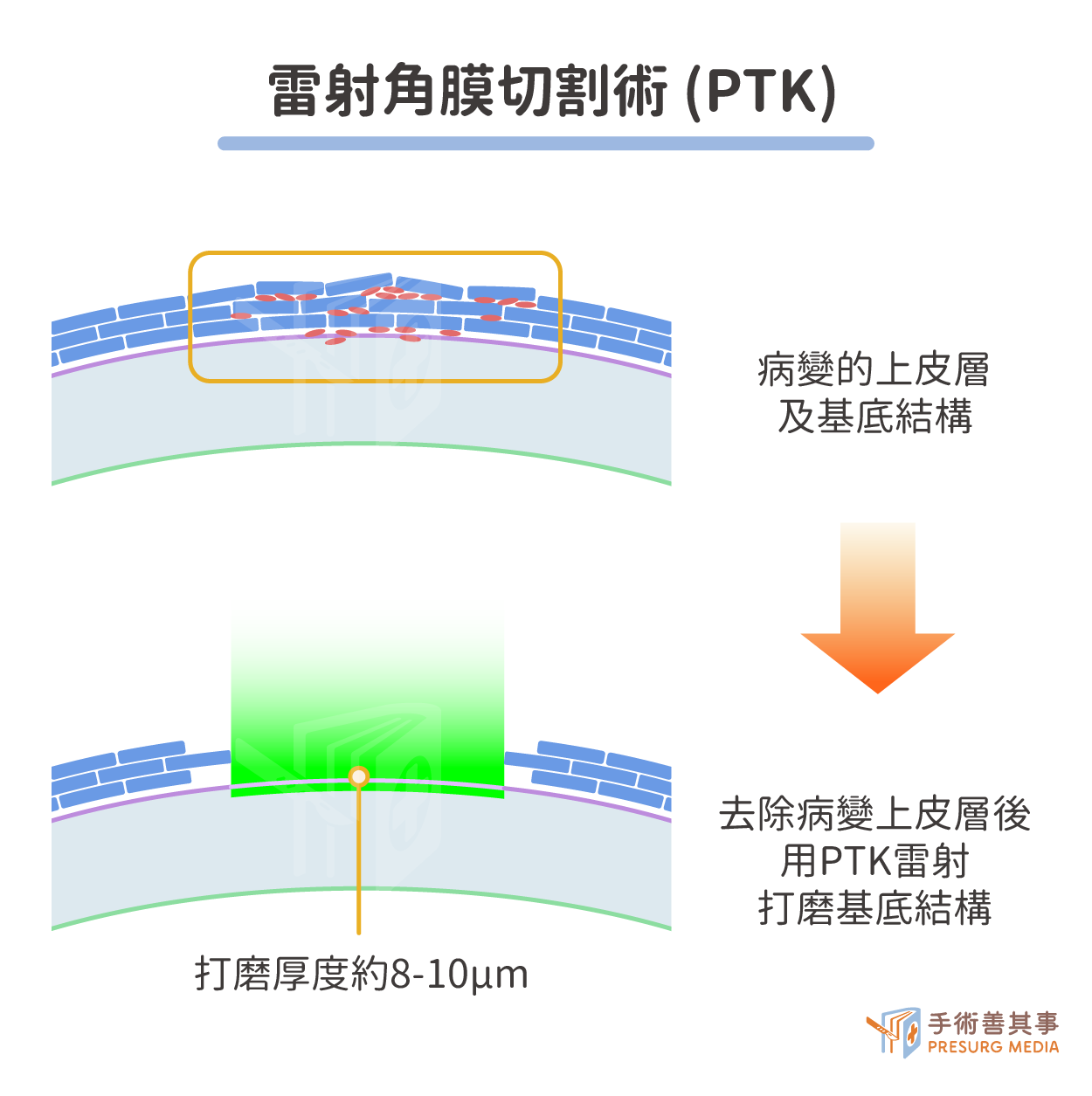
雷射角膜切割術(PTK)
適應症:角膜上皮破損、深度不超過1/3角膜厚度的病變,如角膜混濁、表面不規則等。單純的PTK手術不會讓眼睛的屈光度數產生改變,若想要同時有治療近視的效果,可以合併做PRK近視雷射手術,以達治療角膜病變及矯正屈光不正的問題。
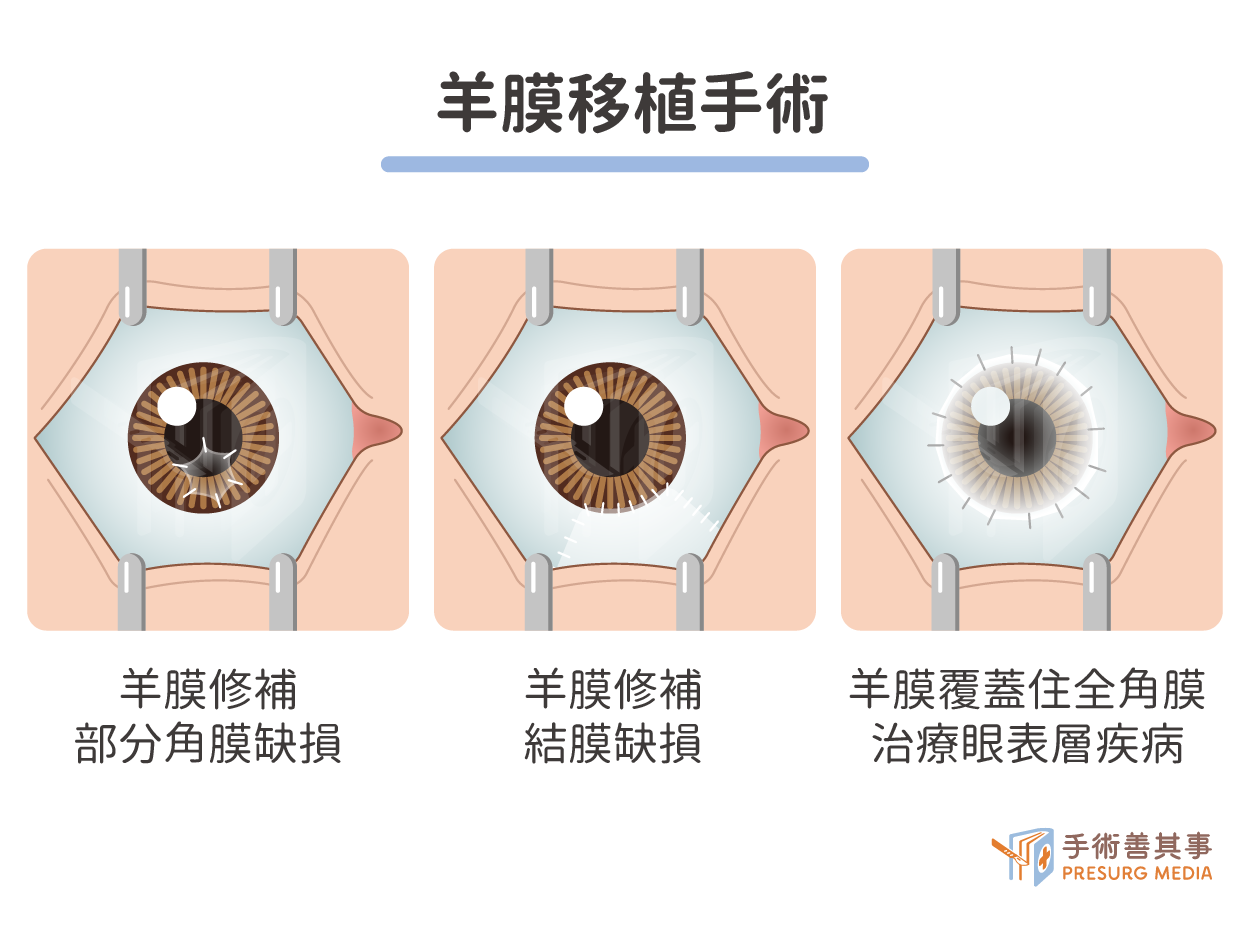
羊膜移植手術
角膜移植手術
整體來說,角膜移植的適應症主要分為以下三類:
- 光學性適應症:指角膜混濁或變形,導致視力下降的情況。常見的病因包括:
- 圓錐角膜
:角膜逐漸變薄、變形,導致視力模糊。圓錐角膜(Keratoconus)是一種慢性、漸進性、非發炎性的角膜疾病,會導致角膜逐漸變薄、變形,呈現圓錐狀。圓錐角膜的病因尚未完全明瞭,目前認為可能與遺傳、環境因素(如揉眼睛、過敏)等有關。

- 外傷性角膜混濁:角膜因外傷而受損,導致角膜混濁。
- 感染性角膜混濁:角膜因感染而受損,導致角膜混濁。
- 遺傳性角膜病變:角膜因遺傳因素而受損,導致角膜混濁。
- 治療性適應症:指角膜病變導致角膜潰瘍、穿孔,或角膜水腫,可能危及眼球的情況。常見的病因包括:
- 角膜潰瘍:角膜因感染、炎症或其他原因而受損,導致角膜潰瘍。
- 角膜穿孔:角膜因潰瘍、外傷或其他原因而穿孔。
- 角膜內皮細胞失養症
:角膜內皮細胞功能受損,導致角膜水腫。角膜內皮細胞失養症(Fuchs' corneal dystrophy)是一種慢性、進行性、遺傳性的角膜疾病,會導致角膜內皮細胞功能受損,造成角膜水腫。角膜內皮細胞是位於角膜內層的一層細胞,負責調節角膜的水分平衡。當角膜內皮細胞功能受損時,角膜無法正常排出水分,導致角膜水腫。
- 構造性適應症:因外傷、手術或其他原因而缺損,角膜缺損或變形,導致眼球結構異常的情況。
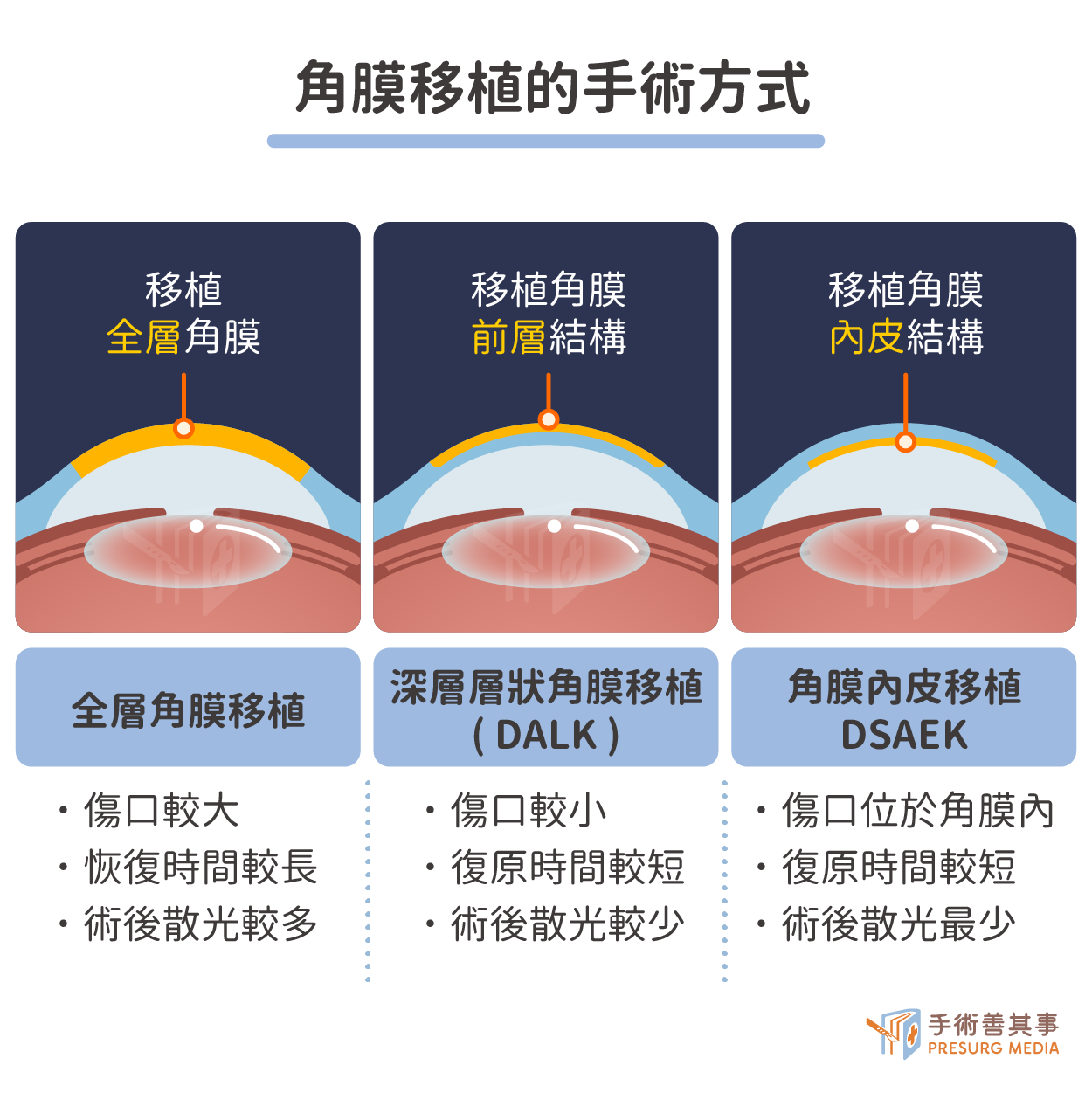
| 適應症 | 術後併發症 | 恢復時間 | |
|---|---|---|---|
| 全層角膜移植術 PKP | 光學方面:圓錐角膜、角膜瘢痕、角膜營養不良、角膜變性。 |
|
6-12個月,視力恢復有限。 |
| 治療方面:化膿性角膜潰瘍、眼部化學傷害、角膜邊緣變性。 | |||
| 治療方面:化膿性角膜潰瘍、眼部化學傷害、角膜邊緣變性。 | |||
| 構造方面:基質變薄、後彈力層澎出。 | |||
| 美容方面:改善眼部外觀、角膜鈣化。 | |||
| 深層前角膜層狀移植 DALK | 病患因眼角膜潰瘍後,角膜基質層結痂混濁, 但是內皮層仍是健康的,就可以只要更換病患的基質層。 |
|
3-6個月 |
| 角膜內皮移植 DSAEK | 病患因角膜失養症或術後角膜水腫的角膜內皮層問題, 可以只要置換不好的內皮層。 |
|
約1個月可恢復70-80%視力,6個月可完全康復。 |
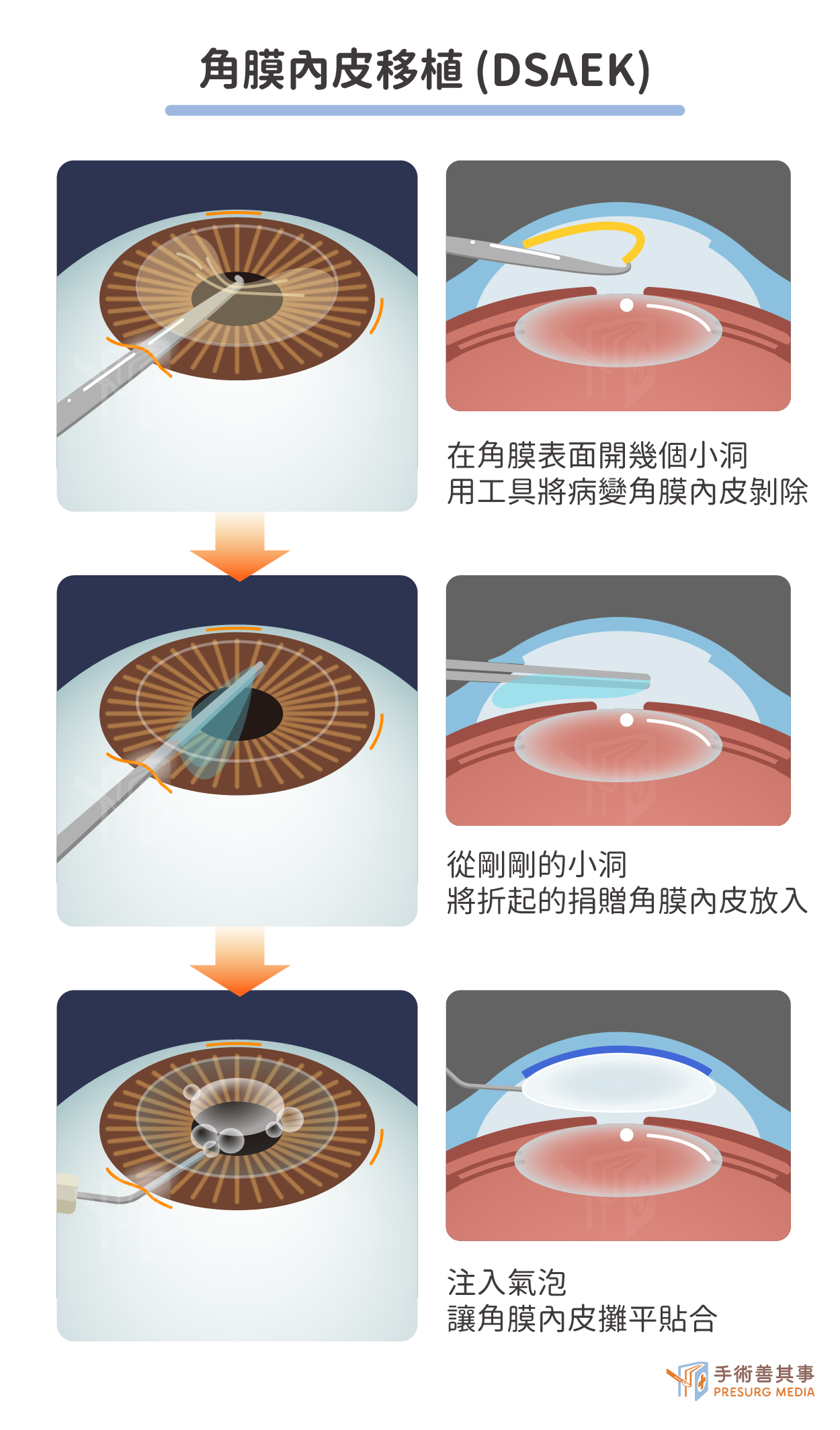
內皮細胞移植是三種手術裡面最為困難的!因為薄膜用手術鉗取起,也會跟著捲起來,加上角膜細胞十分容易被破壞,因此醫師會在患者角膜表面開一個約2mm的小孔,把一條藏有要植入細胞組織的微型導管插進去,然後把組織慢慢推進角膜的底層,再利用氣泡將薄膜攤平、固定,就能自然黏在基質層上。
手術併發症
移植的角膜從哪裡來?
受疫情影響,根據器捐中心統計,2021年全台大體器捐人數僅294人,為五年來新低;以往捐贈最多的眼角膜,也較前一年銳減207件。目前台灣每年約有600-700人等待眼角膜,平均等待時間要1-2年,或自費選擇國外的病逝者捐贈的眼角膜,運費、手續費約5-6萬。而台灣捐贈者較少,可能跟民眾的誤解有關,比如捐贈者的眼皮會下陷、不能閉眼、會出血等,這些其實都不會發生,而且有近視、遠視、白內障的逝世者,也是可以捐贈眼角膜的!年齡應在1-70歲,並在捐贈者過世十二小時內取出,還得妥善保存才能好好運用。
2013年政府成立臺灣國家眼庫,讓患者不需支付國外進口高額的保管費用,改為健保給付,但條件如以下:
- 2歲以下之器官捐贈者,優先分配予2歲以下之待移植者。
- 待移植者之配偶或三親等以內血親曾為死後器官捐贈者
- 辦理器官捐贈者之醫療照護、腦死判定、必要性檢查與檢驗 、協助司法相驗、器官分配聯繫運送、遺體禮儀及資料登錄 通報等事項之醫院。
- 地理位置:器官捐贈者及待移植者所在區域相同為優先。
- 擬接受眼角膜移植之眼為病人唯一具有視力潛能者
- 視力預後較佳者(無可檢查出的視網膜及視神經病變)
- 未曾使用本國捐贈眼角膜之待移植者
- 等候時間:等候時間長優先於等候時間短之待移植者。
- 曾為活體肝臟或腎臟器官捐贈者
做完角膜移植手術該注意什麼?
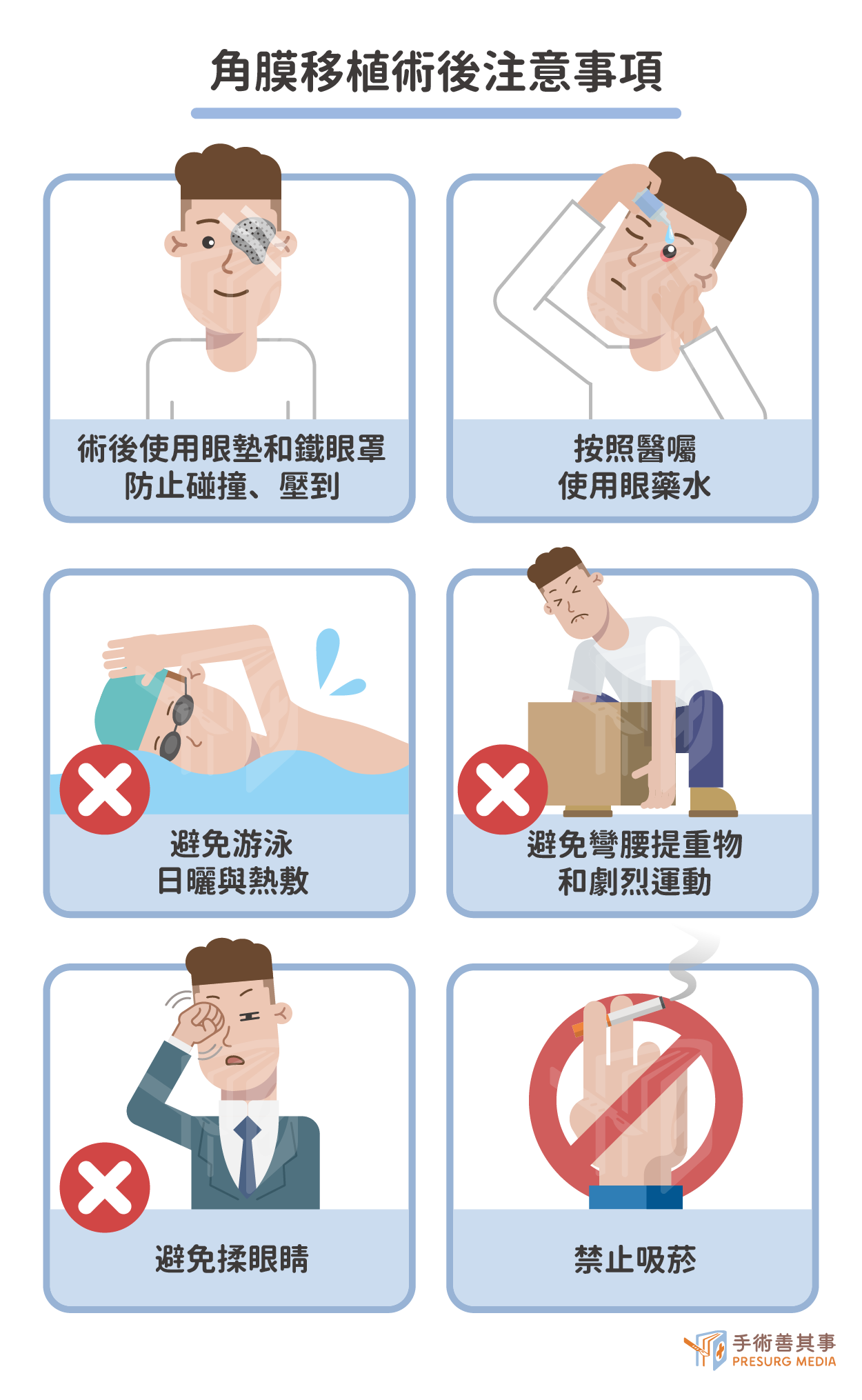
傷口
- 術後1-2小時可下床走動,睡覺小心不要壓到患眼。
- 患眼可能會有少量滲血,要用眼墊覆蓋1-2天,保持眼睛清潔,外加鐵眼罩防止碰撞至少一個月。
- 按照醫師只是點眼藥水及服用止痛藥。
拆線
- 若恢復良好,通常術後不需要拆線。
- 若發生縫線鬆脫,有疑似感染、或要調整散光度數,可視情況部分拆線。
- 若真的要拆線,建議術後6-12個月再進行,以保持角膜穩定。
檢查
- 出院後每週一次,如無特殊狀況,一個月後可每月一次。等角膜狀況穩定後可三個月檢查一次。
- 術後1-2個月要注意有無排斥反應,比如眼紅、痛、視力下降、角膜混濁等,得立刻回診檢查。不過,也有患者是術後多年才出現排斥反應,所以平時就要注意眼睛狀況。
活動
- 不能游泳、避免日曬與熱敷,以避免感染。
- 三個月內避免會讓眼壓上升的動作,以免縫線斷裂,如突然轉頭、彎腰提重物、用力解便、咳嗽、劇烈運動等。
- 注意眼睛清潔,不要揉眼睛,避免摩擦。
- 不要吸菸,以防角膜炎復發。
常見問題:市面上有人工角膜嗎?
有的!目前有兩種技術:不可被生物整合的人工角膜,最常見的是波士頓型人工角膜,以及可被生物整合的骨齒人工角膜,兩者不同之處為支撐人工鏡頭的結構,前者為鈦金屬或塑膠支架,後者是用患者的牙齒。不過因為人工角膜是高風險手術,只適合角膜病變晚期而失明的人,在台灣的應用也不多,因此不是治療主流選項。
常見問題:術後眼睛一走動就會變紅,有充血的感覺,這是正常的嗎?
因為傷口還沒穩定,眼白結膜組織會先充血,這是正常的!但如果紅腫沒有消退、且有感染現象,就得回診檢查。
常見問題:角膜移植手術可以和其他眼科手術一起做嗎?
可以!在飛秒雷射手術輔助的情況下,可以達到角膜移植、摘除白內障合併人工水晶體植入術,加快改善病人視力。且用雷射精準切割分層,也可以縮短手術時間並提高手術成功機率。
想瞭解更多白內障的相關資訊?
延伸閱讀:白內障點眼藥水會好嗎?原因、症狀、人工水晶體、手術方式
文獻參考
相關文章














