子宮內膜癌能保留子宮嗎?前兆、症狀、存活率、治療方式
責任編輯:陳盈竹、簡睿晞
設計:林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
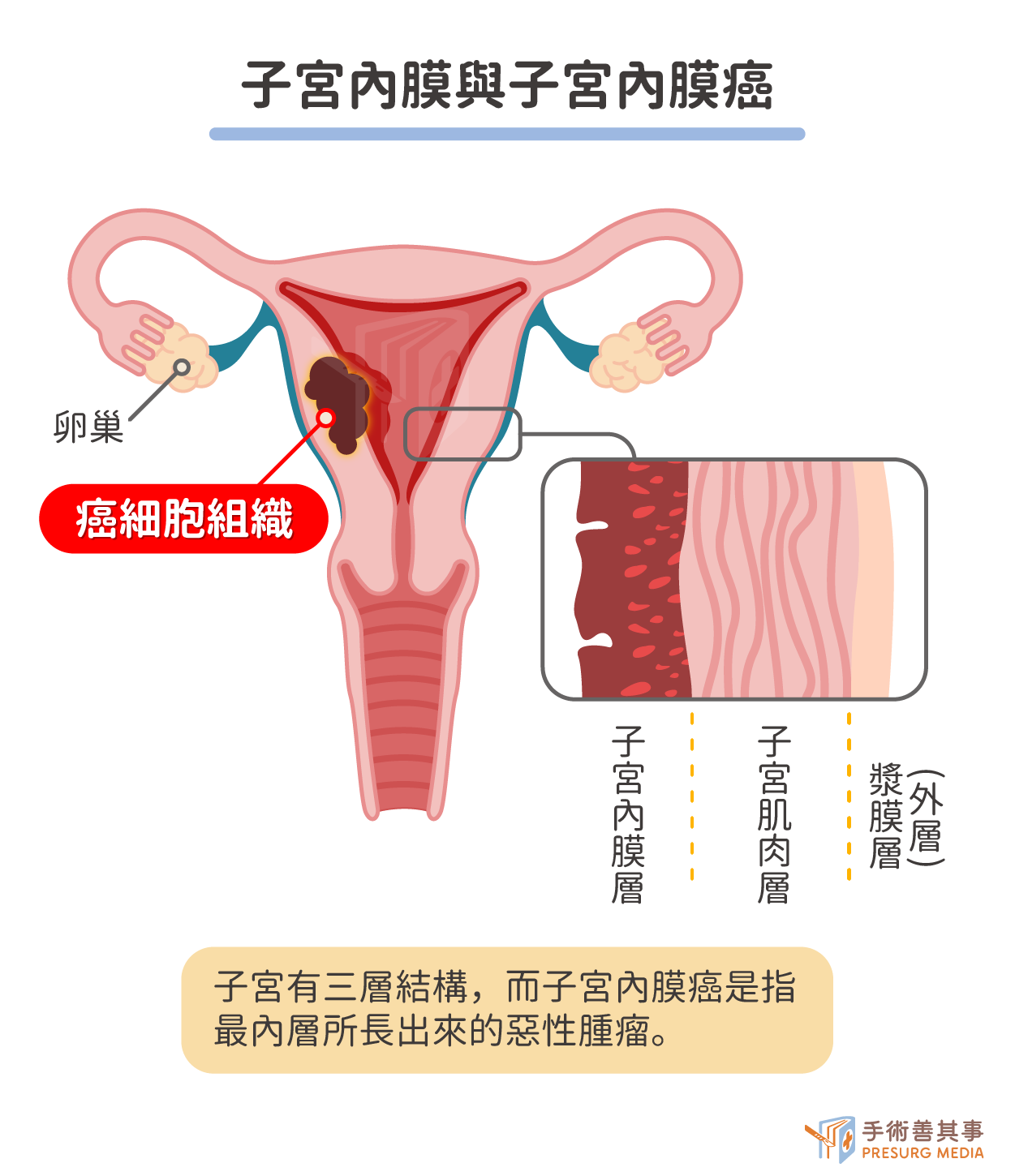
子宮內膜癌是什麼?
女性的生殖系統包含子宮、輸卵管、卵巢及陰道,子宮有三層結構,就像一間房子有牆壁,油漆跟牆外的磁磚一樣,層層保護才能孕育寶寶。子宮內膜則是人體子宮內側的上皮組織與其黏膜層,會隨著女性月經週期增厚,如果沒有受精卵著床,變厚的內膜會脫落成月經,而子宮內膜癌是指子宮最內層所長出來的惡性腫瘤。
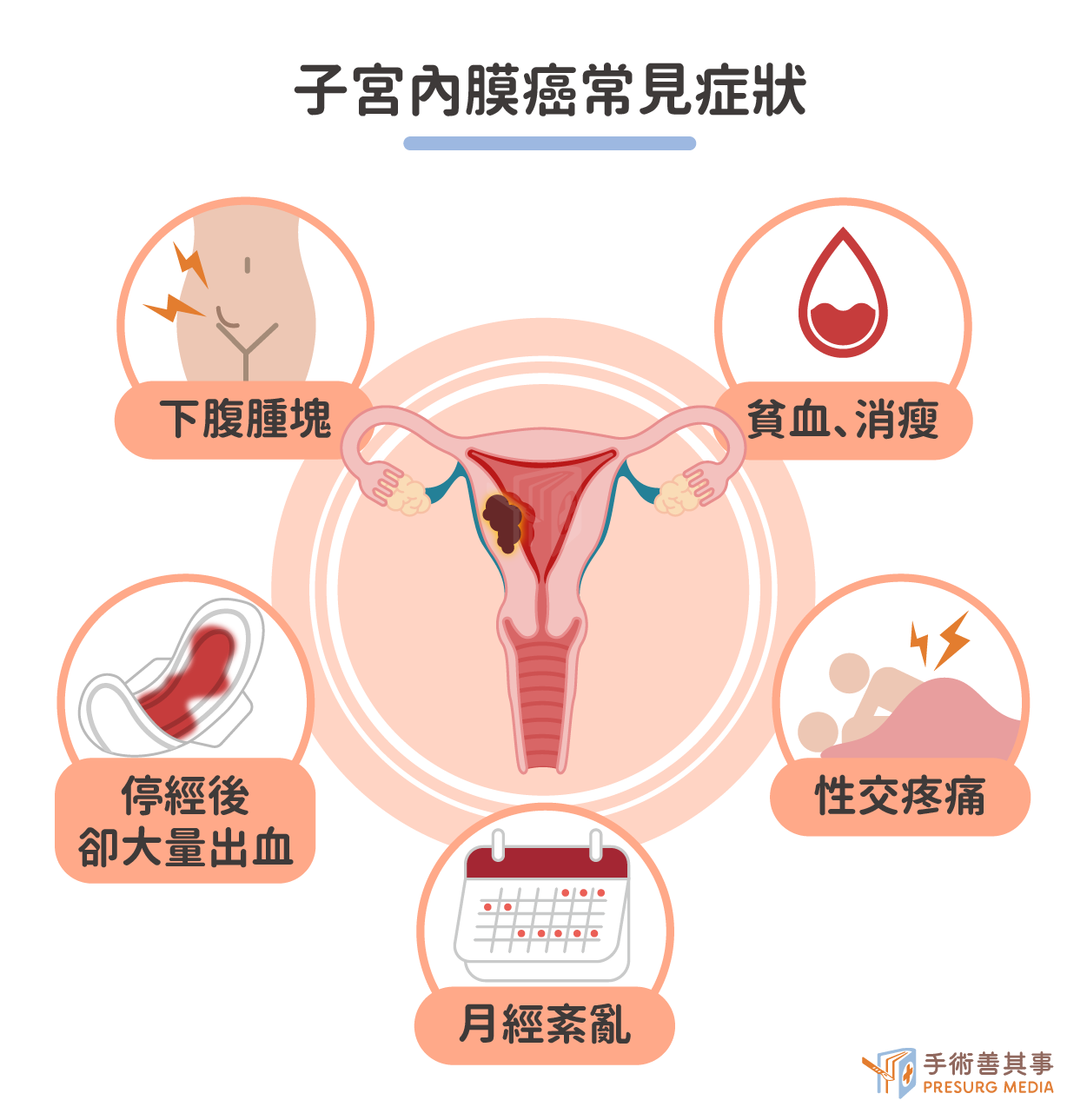
子宮內膜癌的前兆與症狀有哪些?停經後出血是警訊?
以下是一些子宮內膜癌常見的症狀:- 月經週期紊亂
- 長期持續性出血
- 已經長久月經不來,卻突然大量出血
- 停經後(超過一年)出血
- 陰道有不明惡臭液體
- 性交疼痛
- 摸到下腹腫塊
- 下腹脹痛
- 貧血、消瘦、發熱
子宮內膜癌的高風險族群
子宮內膜癌佔女性癌症總數的7%,佔女性生殖道惡性腫瘤的20-30%,好發族群為50-60歲女性,但也有逐漸年輕化的趨勢,若符合以下條件女性需多加注意身體狀況,最好定期檢查!
- 體內雌激素太多:未曾懷孕、不孕、患有多囊性卵巢、長期沒有排卵
- 初經在12歲前或55歲就停經
- 正在進行荷爾蒙療法,沒有補充黃體素
- 子宮內膜異常增生
- 肥胖
- 慢性病:糖尿病、高血壓
- 家族病史有婦科癌症
- 家族遺傳
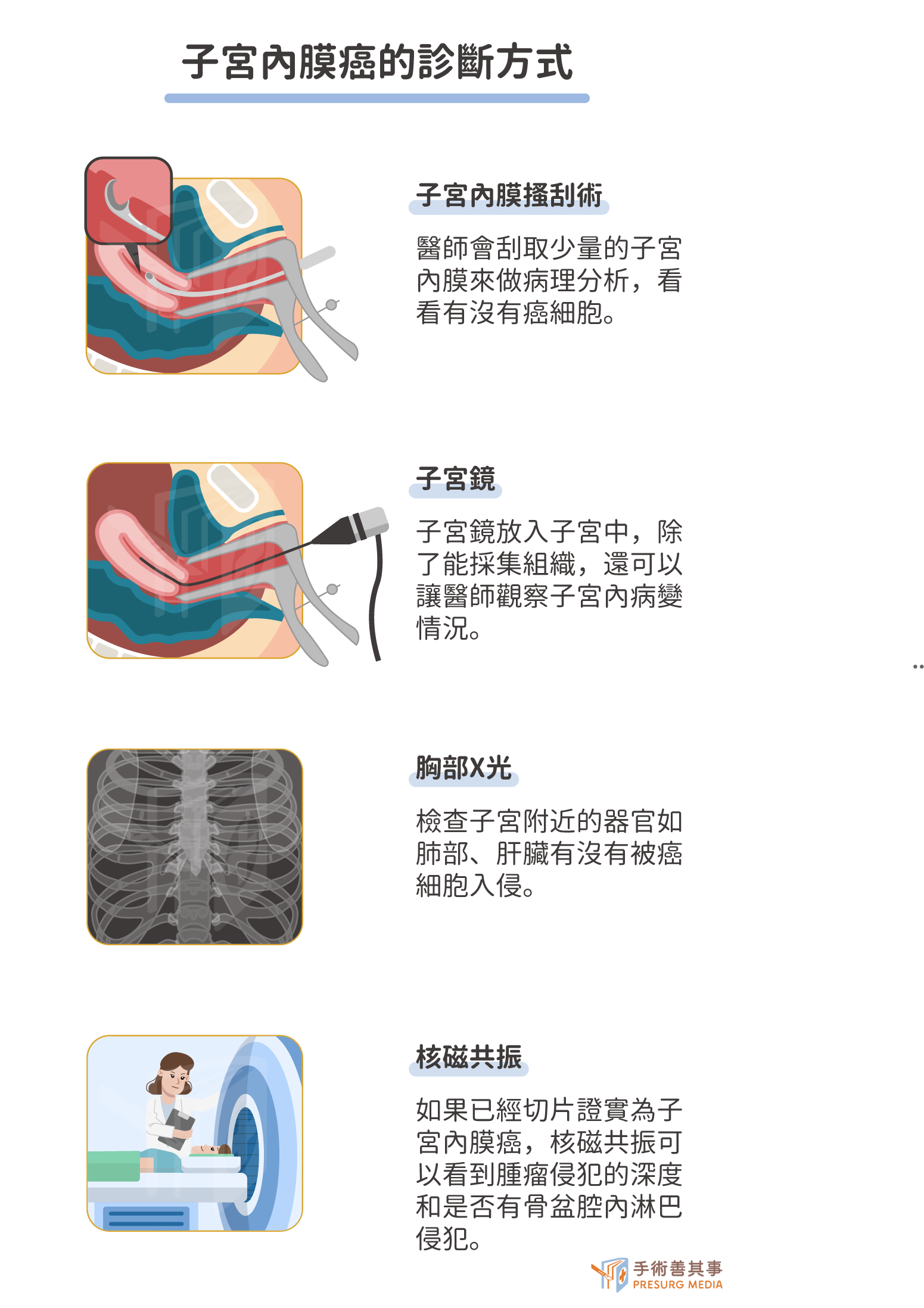
子宮內膜癌如何檢查?
- 陰道超音波:醫師會綜合評估內膜的厚度、型態與血流。若停經後內膜厚度超過4-5毫米、型態不規則(如厚薄不均、邊界模糊)、或透過彩色都卜勒偵測到異常豐富的血流,這些都是需要高度警覺的病變警訊。
- 子宮內膜搔刮術:醫師會在陰道放入刮勺,刮取少量的子宮內膜來做病理分析,看看有沒有癌細胞。
- 子宮鏡:為內視鏡的應用,經由陰道將子宮鏡放入子宮中,除了能採集組織,還可以讓醫師觀察子宮內病變情況,可以檢查的比子宮內膜搔刮術更清楚。
- 胸部X光:檢查子宮附近的器官如肺部、肝臟有沒有被癌細胞入侵
- 核磁共振:如果已經切片證實為子宮內膜癌,核磁共振可以看到腫瘤侵犯的深度和是否有骨盆腔內淋巴侵犯。
子宮內膜癌存活率高嗎?了解子宮內膜癌的分期與存活率
子宮內膜癌是從子宮最內層長出來的惡性腫瘤,會侵犯周邊器官,再沿著血流或淋巴跑到其他地方,如肺臟、肝臟、骨骼等,期數就數晚期,5年內存活率可能不到20%:
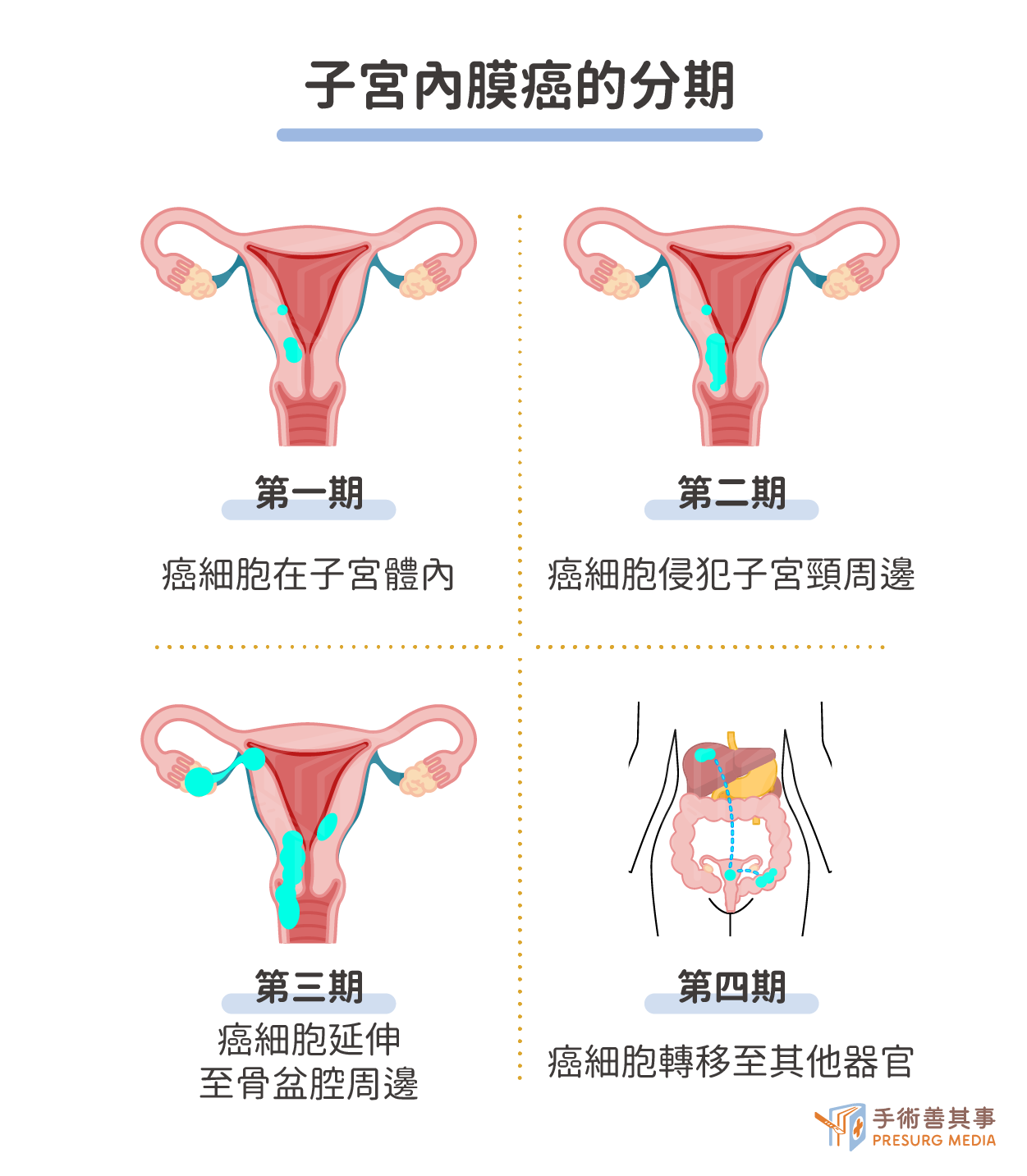
| 部位 | 5年存活率 | |
|---|---|---|
| 第一期 | 癌細胞侷限在子宮內 | 97% |
| 1A:侵入不到 1/2 的子宮肌層 | ||
| 1B:侵入超過 1/2 的子宮肌層 | ||
| 第二期 | 已侵襲到子宮頸,但未擴展到子宮外。 | 85% |
| 第三期 | 擴展到子宮外,但未超出真骨盆腔。 | |
| 3A:擴散到卵巢或輸卵管 | 75% | |
| 3B:擴散到陰道或子宮頸旁的組織 | ||
| 3C1:擴散到骨盆淋巴腺 | ||
| 3C2:擴散到主動脈旁淋巴腺 | ||
| 第四期 | 擴散到真骨盆腔外。 | 20% |
| 4A:擴散到膀胱或直腸的黏膜層 | ||
| 4B:擴散到真骨盆以上的腹腔或遠處轉移 |
子宮內膜癌的治療方式有哪些?
子宮內膜癌的治療是一項個人化的綜合決策,需要根據患者的腫瘤大小、分期、細胞型態、年齡及是否有生育計畫等因素來共同決定。無論癌症期別,外科手術通常是治療子宮內膜癌最主要且必要的第一步。其目標不僅是移除可見的腫瘤,更是為了精準地判定癌症的擴散範圍(分期),以利後續治療的規劃。此手術主要包含:全子宮切除、雙側輸卵管及卵巢切除術,與淋巴結評估。
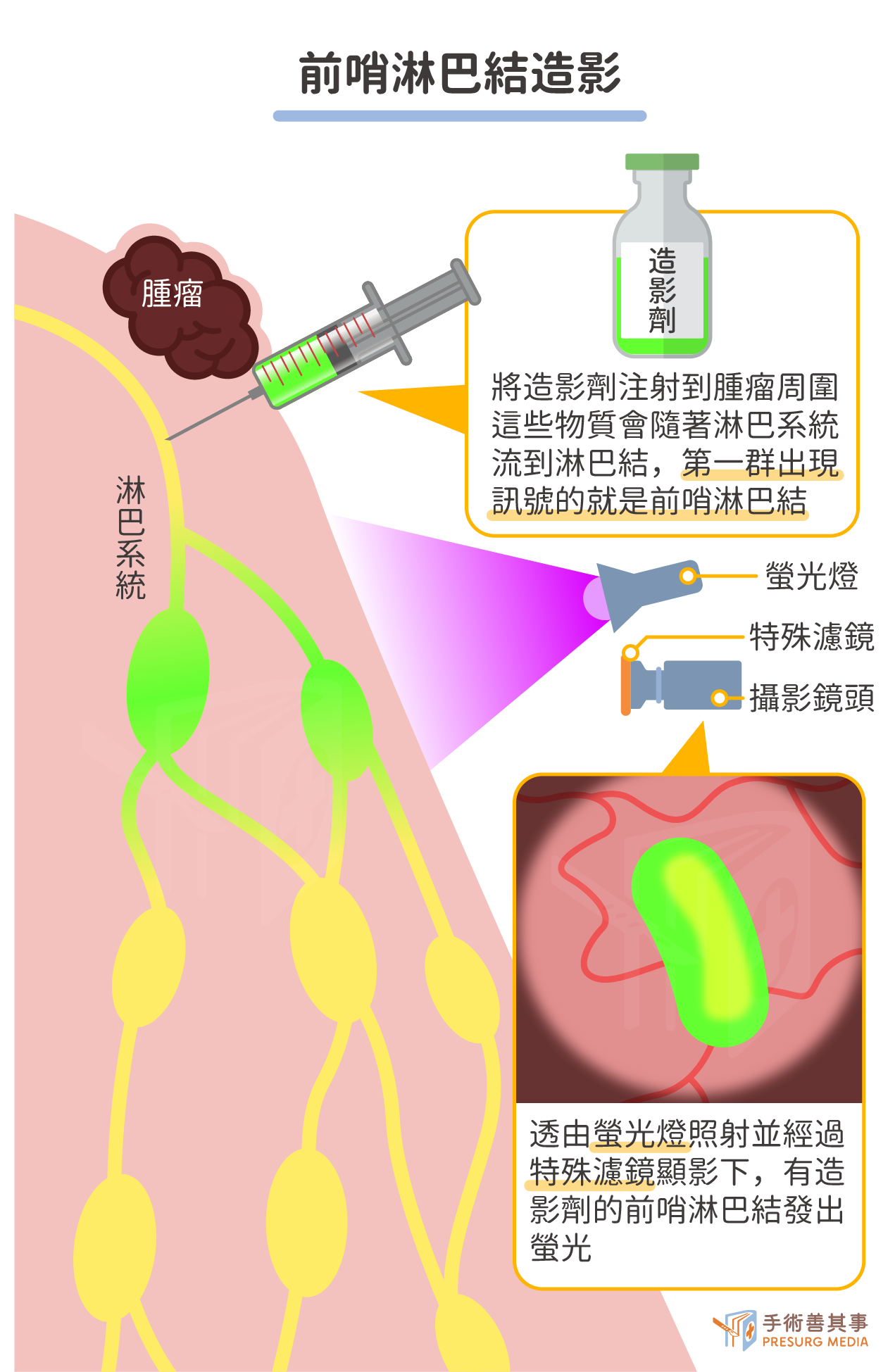
淋巴結評估是分期中至關重要的一環,傳統上,醫師會進行淋巴結廓清術,也就是將骨盆腔及主動脈旁的淋巴結大範圍切除後送驗,以確認癌細胞是否已轉移。然而,這個做法有時會導致下肢淋巴水腫等後遺症。為了在確保診斷精準度的同時,減少大範圍切除淋巴結的副作用,前哨淋巴結造影術已成為臨床的主流趨勢。
前哨淋巴結造影
在手術中,醫師會將特殊染料(如螢光染劑或傳統藍色染料)或含有放射性同位數的蛋白球,注射到腫瘤周圍。這些染料會沿著淋巴管流動,最先抵達的1至2顆淋巴結即為「前哨淋巴結」,它們是癌細胞轉移的第一站。醫師只需精準切除這幾顆前哨淋巴結進行化驗,若沒有癌細胞,通常即可代表其餘淋巴結也是乾淨的,無需進行全面的廓清術,大幅減少了後遺症的風險。淋巴顯影劑需自費1萬元左右。
子宮內膜癌分期治療方式
| 治療方法 | |
|---|---|
| 第一期 | 1A:完整的子宮切除+追蹤 |
| 1B:完整的子宮切除,若病理切片出現細胞分化不良
癌症難以治療或副作用多,主要是因為癌細胞會分化、傾向類似各種組織的正常細胞,如肺癌細胞會傾向類似肺部腺體、大腸癌細胞會傾向類似大腸黏膜腺體,分為腺癌、線細胞癌、扁平細胞癌、平滑肌肉癌等。而癌細胞分化不良,意思就是癌細胞的型態看起來不像人類的正常細胞,無法進一步辨認型態,分不出來了,其惡性程度比較高(轉移能力或增值能力較好),預後也就越差,需要更積極的抗癌治療。
需加上放療(陰道近接或骨盆腔) |
|
| 無法手術者採放射治療。 | |
| 第二期 | 全子宮切除+骨盆淋巴摘除或合併主動脈旁淋巴取樣 雙側卵巢及輸卵管切除 陰道近接及骨盆腔放療,可能還需化療 |
| 第三期 | 3A:陰道近接及骨盆腔放療+化療 |
| 子宮腔以外病灶:手術+放療+化療 | |
| 第四期 | 腹腔內病灶:子宮、卵巢全切除、網膜切除、骨盆腔及主動脈側淋巴結摘除 |
| 腹腔外:化療+放療+荷爾蒙療法 |
外科手術
由於子宮內膜癌較常發生在更年期或更年期後的婦女,這些人通常已無生育打算,且子宮內膜癌細胞對於化療、放療的藥物反應不佳,無論有沒有轉移,治療方法一般以全切除子宮為主,包含切除子宮、雙側輸卵管、卵巢、骨盆腔及主動脈的淋巴結,必要時也會做大網膜切片。像是腫瘤惡性程度很高的乳突狀漿液細胞癌(uterine papillary serous carcinoma)、亮細胞癌(clear cell carcinoma)和癌惡性肉瘤(carcinosarcoma),更要做完整分期的減積手術,盡量摘除體內病灶處,其方法有:
- 傳統開腹:為了讓醫師更看清楚腹腔內病灶區域而開腹,患者會留下約20公分的垂直疤痕。適合有中重度腸沾黏風險的患者、子宮太大不好從陰道完整取出的患者。
- 腹腔鏡:微創手術的一種,用放大鏡看東西一樣,醫師可仔細的觀察病灶並切除子宮,優點還有出血量少、疼痛感低、減少住院天數,傷口也僅有3-4個約1-2公分的大小。缺點為視角是2D的,某些角度或病灶位置刁鑽,腹腔鏡器械的自由度不足而增加開刀難度,如癌細胞轉移到卵巢、淋巴結、腹腔等。
- 達文西機械手臂:同屬微創手術,醫師會有機械手臂系統輔助,提供更高解析立體的3D手術影像,加上靈活的機械手臂來做更複雜、更高難度的手術,如肚皮較厚、骨盆腔較深的肥胖病人,但需自費約25萬元。
| 傳統開腹 | 腹腔鏡 | 達文西機械手臂 | |
|---|---|---|---|
| 傷口大小 | 垂直20公分 | 小 | 小 |
| 醫生視野 | 目視 一般 | 2D 佳 | 3D 最佳 |
| 術後恢復 | 較慢 | 佳 | 佳 |
| 術後疼痛 | 較高 | 低 | 低 |
| 手術費用 | 健保給付 | 健保給付 | 自費約25萬 |
檢體化驗後,我們可以知道腫瘤侵犯程度、是否轉移及癌細胞惡性程度,來確定癌症分期及後續的治療計畫,可能有幾種特殊情況:
- 病人年紀較輕,屬於早期癌症,可能仍有生育需求
- 癌細胞屬於分化良好,且在初期
- 腫瘤小於2公分,且未侵犯到子宮肌肉層
- 若有侵犯到子宮肌肉層,不要超過1/2。但生產後還是建議要全切除子宮,以避免復發。
- 年輕女性,能接受切除子宮,但還想保留卵巢
- 早期癌症
- 癌細胞分化良好
- 腫瘤未侵犯子宮肌肉層的1/2
- 卵巢功能正常
- 後續不需再接受放療
放射線治療
運用高能量游離輻射來殺死癌細胞,以降低復發風險,適用對象為陰道或骨盆腔復發風險高、侵犯子宮頸及周邊組織、陰道、骨盆腔內淋巴結轉移,或者骨盆腔內有轉移的病患。有健保給付,每週需做五次,持續6-7週。
- 近接治療:在陰道內放置器械來直接照射,預防陰道的癌細胞復發,優點為副作用小,但僅對陰道及其周圍組織有照射,骨盆腔內是照不到的,治療效果有限。可能的副作用為:陰道發炎、尿道感染、膀胱炎。
- 體外放療:在照射範圍,也就是骨盆腔做定位,每週照5次,一天一次,療程約5-6週。可能的副作用為:腸脹氣、腹瀉、肚皮有輕微灼傷。
化學藥物治療
口服或注射藥物,來抑制癌細胞分裂並殺死癌細胞,適用對象為第1C期、第2期、第3A期、中高度復發風險患者。統計發現做完全子宮切除術後,施以化療的五年內活率優於放療,而副作用無明顯差異,且對遠端轉移的療效較佳。部分藥物有健保給付,但若使用自費藥物,每次約2萬元,可能需4-6次。
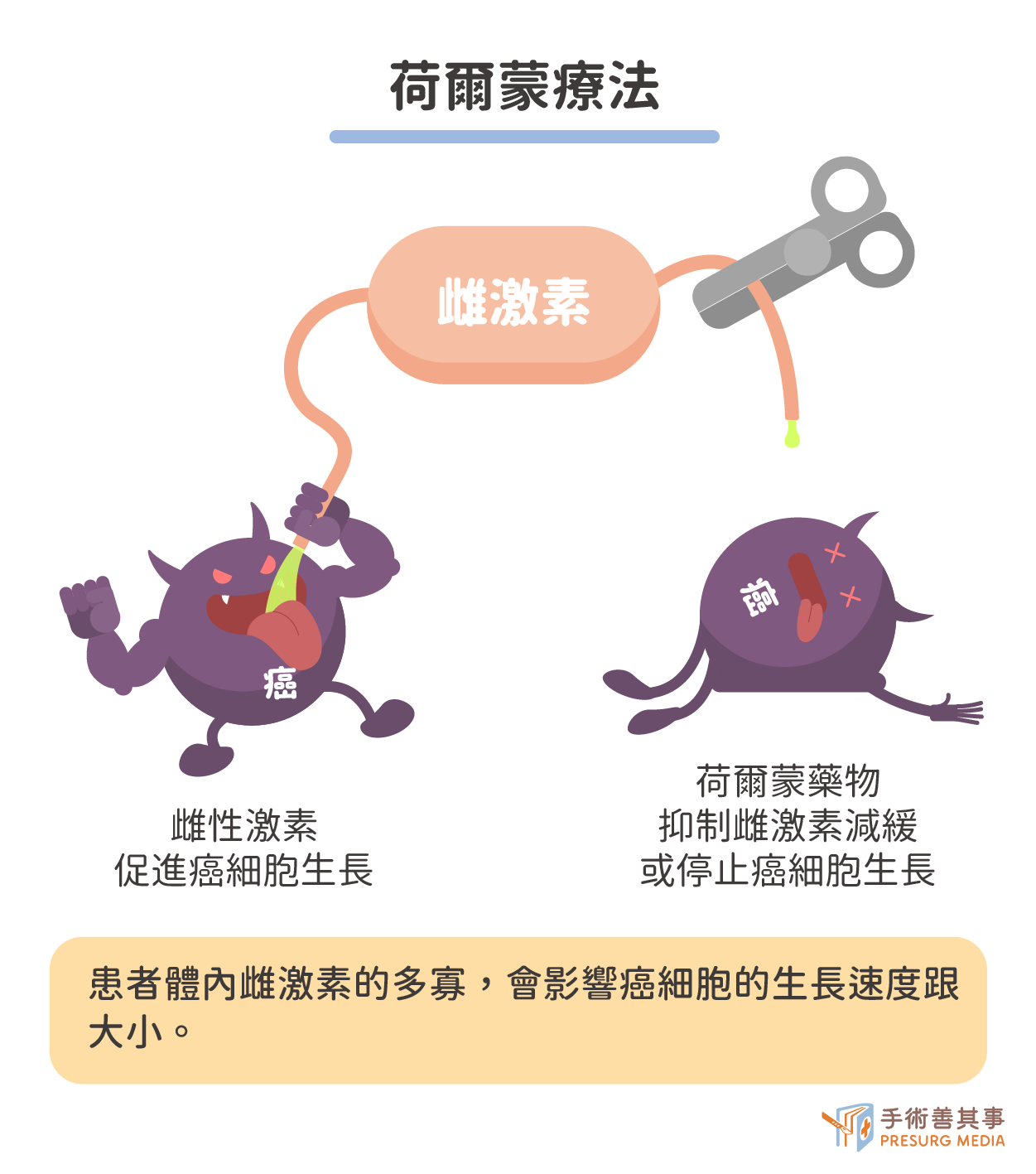
荷爾蒙療法
可阻斷癌細胞表面的荷爾蒙接受體,來抑制癌細胞因為接收到過多的雌激素而生長,腫瘤就會逐漸縮小,以控制病情。適用對象為復發或癌細胞已經擴散的患者,統計發現有15-25%患者對荷爾蒙療法有反應,其中細胞分化良好、沒有肺部轉移的患者可以有比較好的療效與預後。因使用藥物不同而有差異,可能的副作用為:噁心、嘔吐、手腳麻痺、腹瀉、落髮、影響腎臟功能等。
標靶治療
可阻斷腫瘤修復、增值,或是抑制腫瘤內血管新生,阻斷養分來源進而讓腫瘤加速死亡,防治遠端擴散。惟無健保給付,每劑需6-7萬,一次療程需6劑。常見藥物包含:
- 樂衛瑪:多重激酶抑制劑,適用於晚期子宮內膜癌病患。
- 癌伏妥、特癌適:mTOR 抑制劑,使癌細胞更容易被化放療殺死,也克服化療與荷爾蒙療法的抗藥性,適用第三、第四期和復發的子宮內膜癌。
- 癌思停:可以抑制腫瘤的生長、血管的新生,適用持續性、復發性或轉移性子宮內膜癌。
- 賀癌平:某些子宮內膜癌,如子宮乳頭狀漿液性癌,腫瘤有 HER2 過度表現,此藥物可針對這種癌細胞去抑制其生長。
免疫療法
啟動患者的免疫反應,辨識及攻擊癌細胞,作法為先判斷患者體內的癌細胞對哪種免疫抑制劑藥物有療效,再將患者的免疫細胞抽取出,體外增殖活化後,重新輸回體內來殲滅癌細胞,並且不會攻擊到身體裡好的細胞。可能的副作用為:甲狀腺功能異常、腹痛或腹瀉、肝功能異常、血糖異常、腎功能異常、肌肉炎、心肌炎、乾眼症等。
子宮內膜癌的術後照顧與飲食建議
傷口護理
- 適當活動身體、復健,小心別壓到傷口,以免裂開。
- 會有比月經少的陰道分泌物,顏色為暗紅偏咖啡色,持續約一個月。
- 術後2-4週要回診檢查。
日常生活
- 術後採淋浴,避免陰道灌洗,上廁所後衛生紙擦拭應由前往後。
- 接受放療的患者,應避免性行為,直到療程結束幾週後再開始。
- 接受近接治療(放療)的患者,陰道可能會失去彈性、沾黏,可以陰道擴張器訓練,若性交疼痛可使用潤滑產品。

追蹤檢查
- 因兩年內容易復發,患者在結束療程後,需每3個月回診檢查。
- 第三~五年,每半年回診一次,第五年起每年回診一次。
- 兩年內每三個月一次抹片檢查,之後第三~五年,每半年到一年一次。
- 胸部X光:每年一次。
- 定期抽血檢查癌症指數如CA125
文獻參考
林浩。子宮內膜癌,長庚醫院婦產部。陰道不正常出血竟是子宮內膜癌,林新醫院。
子宮內膜癌 - Endometrial Cancer,台灣癌症基金會。
相關文章