睡眠呼吸中止症治療開刀會好嗎?呼吸器、治療、檢查、原因一次看
諮詢專家:陳兆煒醫師/萬芳醫院、侯俊羽醫師/萬芳醫院、丁義芳醫師/萬芳醫院
責任編輯:陳盈竹 、簡睿晞
設計:殷嘉岑、林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
責任編輯:陳盈竹 、簡睿晞
設計:殷嘉岑、林盟凱
※ 本平台內容僅供治療討論參考,不可取代專業醫療建議
治療方案的選擇,應基於醫生對您健康狀況和病情的診斷、您對可用治療選項的認識,以及您對治療結果的期望。請與您的醫生或其他醫療保健專業人員討論,共同制定最終的醫療決策。
睡眠呼吸中止症是什麼?發生原因?
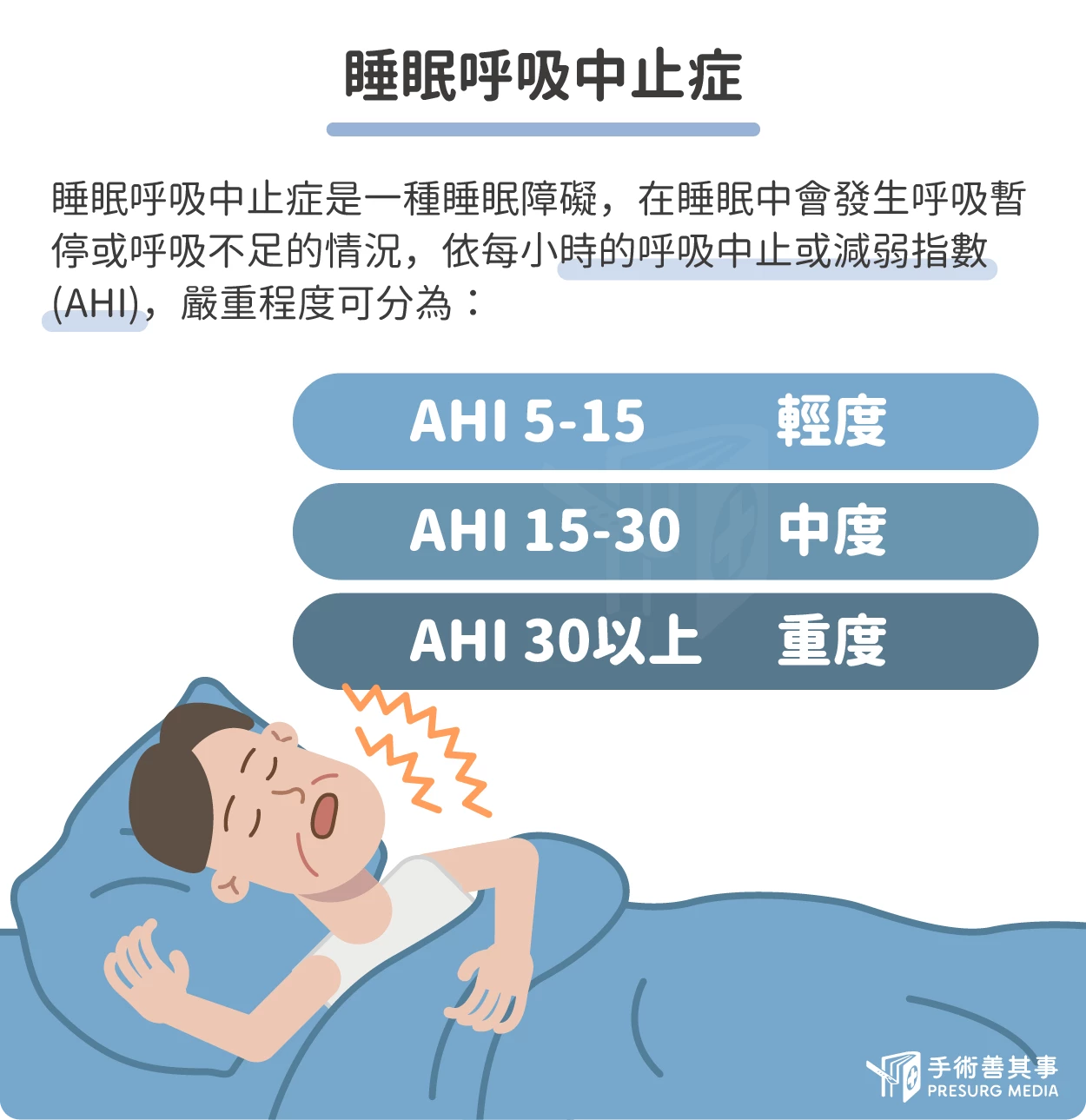
睡眠呼吸中止症候群(sleep apnea)是一種睡眠障礙,在睡眠中會發生呼吸暫停或呼吸不足的情況,依每小時的呼吸中止或減弱指數,嚴重程度可分為輕、中、重度:
- 輕度:每小時呼吸中止或減弱指數為 5-15 次,應接受治療。
- 中度:每小時呼吸中止或減弱指數為 15-30 次,糖尿病發生率為正常人的2倍。
- 重度:每小時呼吸中止或減弱指數為 30 次以上,身體慢性發炎指數為正常人高3倍、糖尿病發生率為正常人高6倍、癌症總死亡率為正常人的8倍。
睡眠呼吸中止症的種類,依發生原因不同而分為三種:
- 阻塞型睡止症OSA(obstructive sleep apnea,)是最常見的一種,約占睡眠呼吸中止症候群的90%。OSA是由於上呼吸道阻塞造成的,包括鼻咽、口咽和喉部。上呼吸道阻塞可能由以下因素引起:
- 肥胖導致上呼吸道軟組織肥大,使呼吸道變窄。
- 下巴狹小或後縮,會使舌頭向後倒;或扁桃腺肥大或懸壅垂過長,而阻塞咽喉。
- 顱顏頸部或鼻腔結構異常,例如鼻中膈彎曲、瘜肉、鼻夾肥厚等,導致鼻腔阻塞。
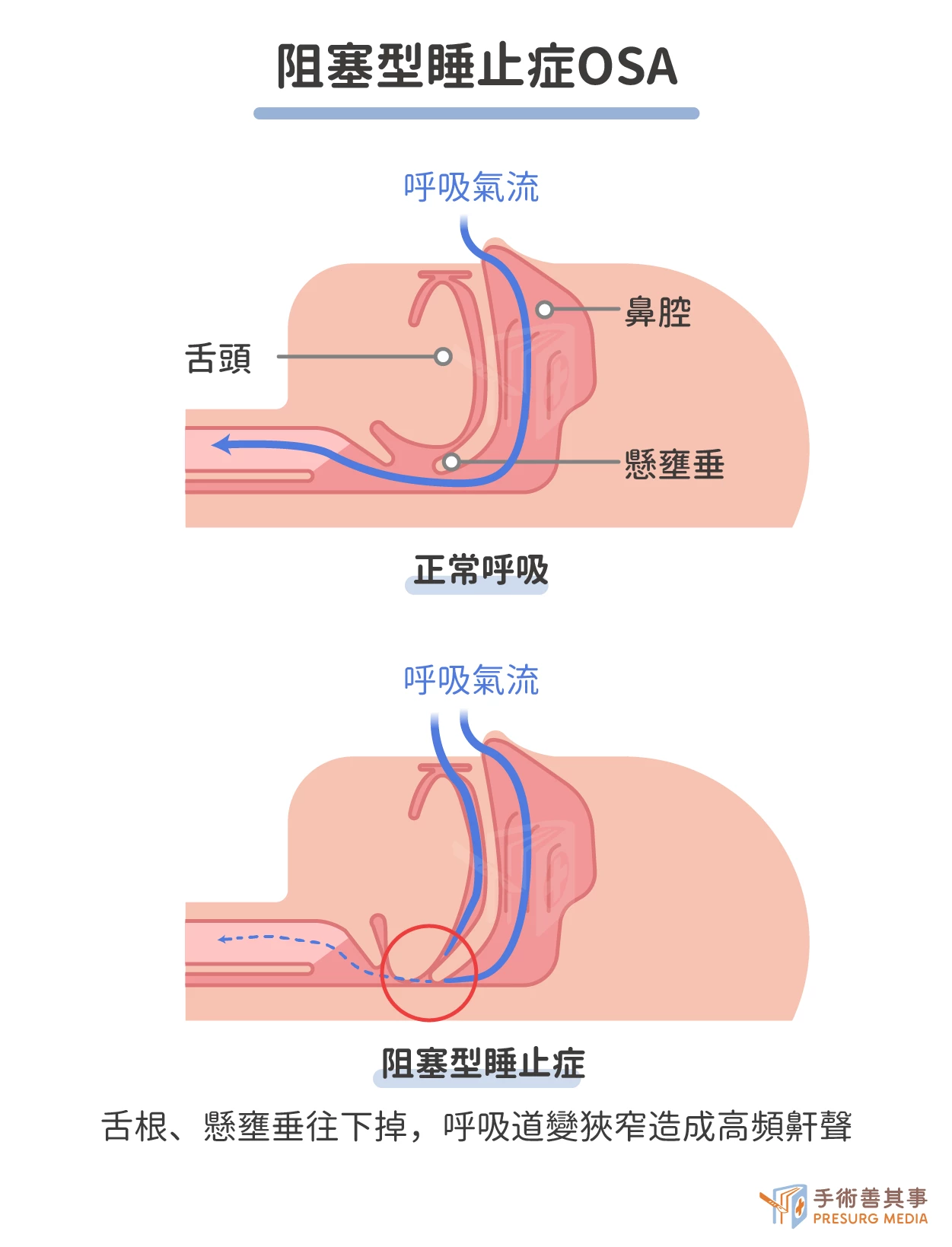
- 中樞型睡止症CSA(central sleep apnea)約占睡眠呼吸中止症候群的5%。CSA是由於中樞神經系統控制呼吸的功能異常造成的。CSA可能由以下因素引起:
- 腦部疾病:例如腦中風、腦部腫瘤、帕金森氏症等。
- 心臟疾病:例如心衰竭、心律不整等。
- 藥物:例如鎮定劑、安眠藥等。
- 混合型睡止症MSA(mixed sleep apnea)是OSA和CSA的混合型。
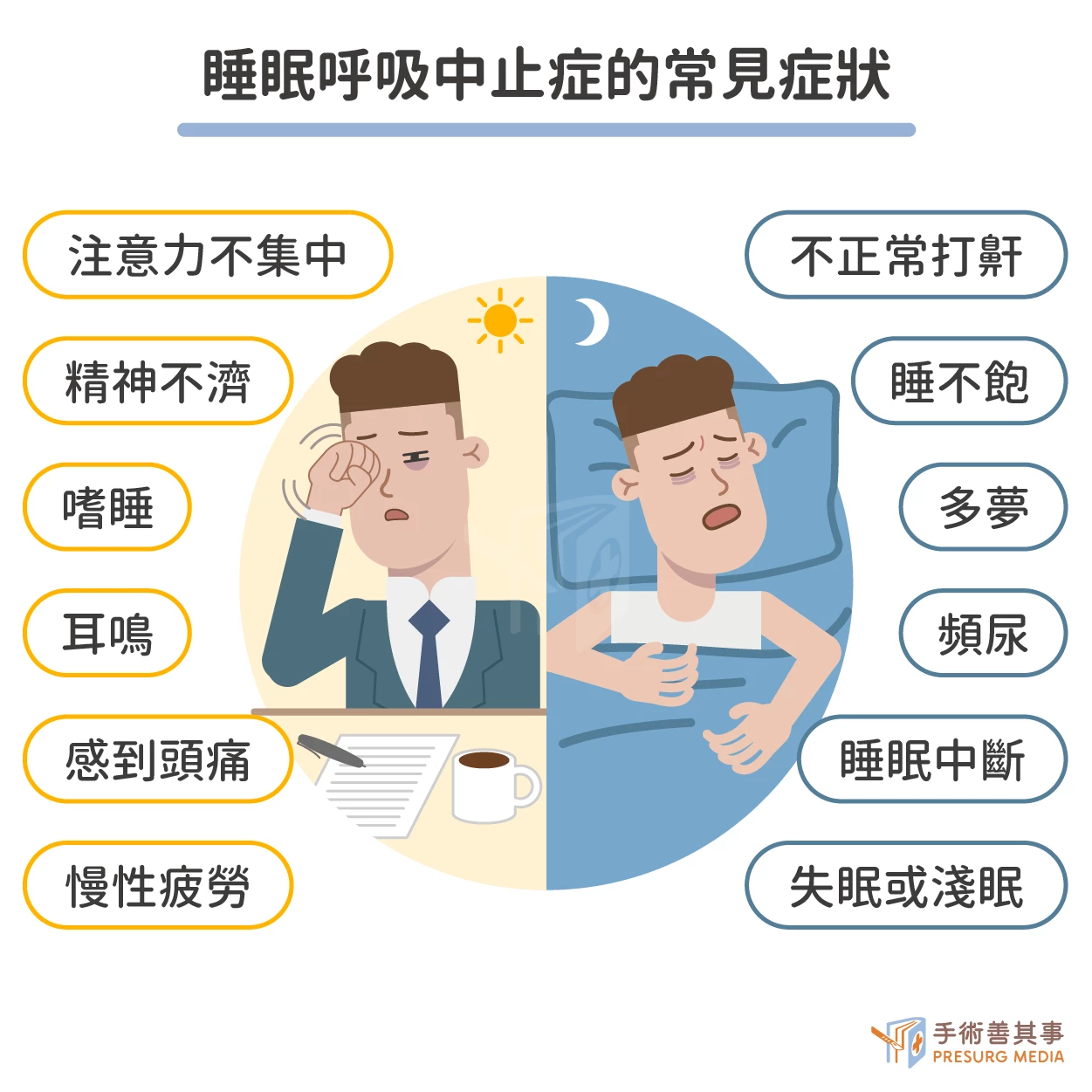
睡眠呼吸中止症的症狀有哪些?
- 打鼾:是睡眠呼吸中止症候群最常見的症狀。
- 睡眠中呼吸暫停或呼吸不足:伴隨打鼾或其他聲音。
- 白天嗜睡:患者白天容易感到疲倦、想睡覺。
- 注意力不集中:患者可能在工作或學習時難以集中注意力。
- 記憶力減退:患者可能會出現記憶力減退的情況。
- 情緒不穩定:患者可能會出現情緒不穩定、易怒等情況。
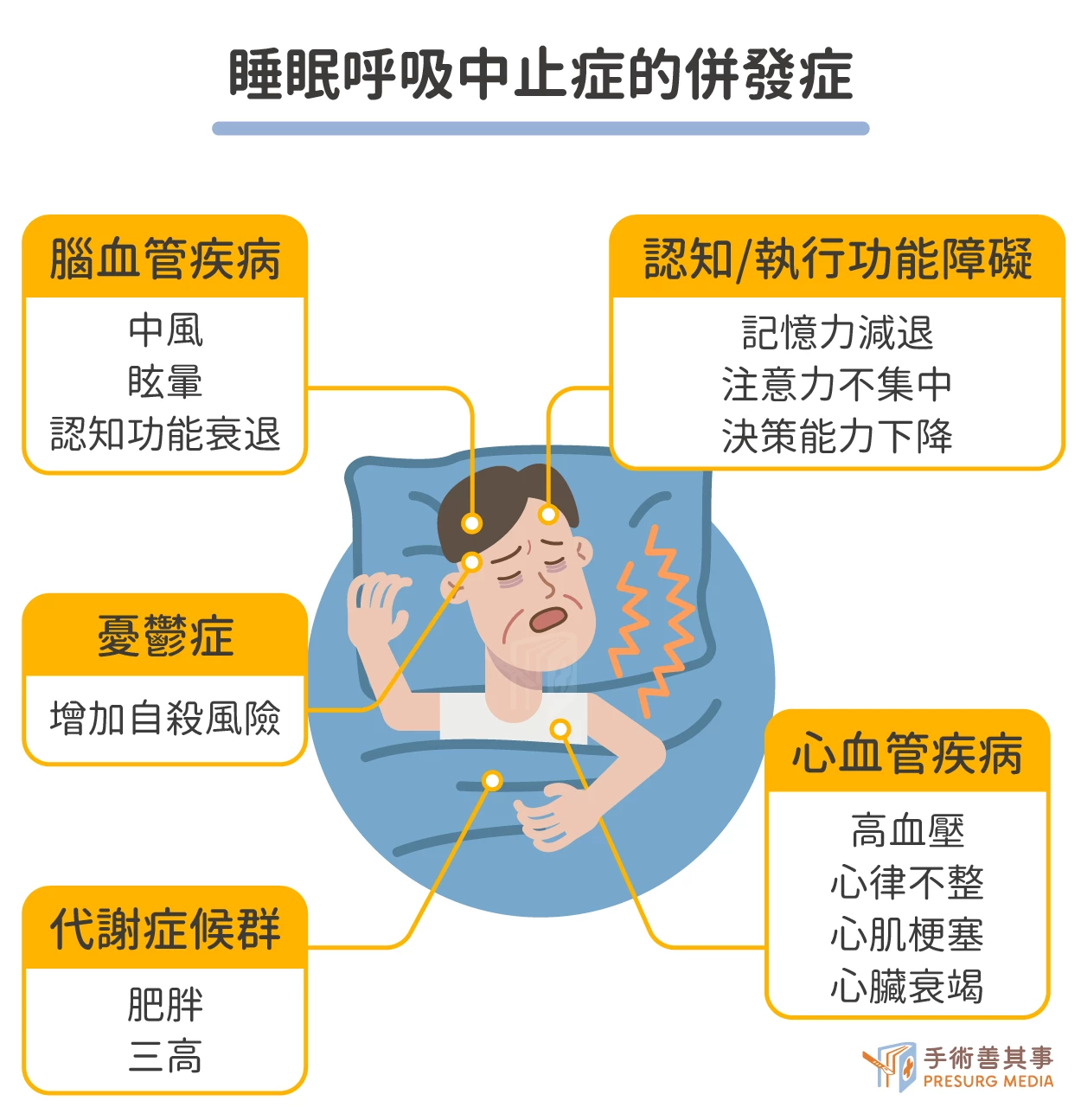
睡眠呼吸中止症的併發症
OSA 會導致睡眠中反覆發生呼吸暫停或呼吸困難。當呼吸暫停時,血液中的氧氣水平會下降,導致全身缺氧,這種缺氧會對心臟、大腦和其他器官造成損害,而容易出現以下併發症:
- 心血管疾病:高血壓、心律不整、心肌梗塞、心臟衰竭等。
- 腦血管疾病:中風、眩暈、認知功能衰退等。
- 代謝症候群:肥胖、高血糖、高膽固醇、高三酸甘油脂等。
- 認知與執行功能障礙:出現記憶力減退、注意力不集中、決策能力下降等問題。
- 憂鬱症,增加自殺風險。
睡眠呼吸中止症的高風險族群?
- 男性:男性比女性更容易罹患睡眠呼吸中止症,其原因可能與男性的上呼吸道結構較女性狹窄有關。
- 肥胖:肥胖是睡眠呼吸中止症最常見的原因。肥胖會導致上呼吸道軟組織肥大,使呼吸道變窄。
- 年齡:隨著年齡的增長,上呼吸道肌肉會逐漸鬆弛,更容易阻塞。
- 粗頸圍:粗頸圍是肥胖的一個指標,也是睡眠呼吸中止症的危險因子。
- 抽菸:抽菸會使上呼吸道黏膜充血,增加阻塞的風險。
- 喝酒:喝酒會使上呼吸道肌肉放鬆,增加阻塞的風險。
- 糖尿病:糖尿病患者的上呼吸道肌肉張力較低,更容易阻塞。
- 甲狀腺機能低下:甲狀腺機能低下會導致上呼吸道肌肉張力較低,更容易阻塞。
- 肢端肥大症:人體的生長板關閉後,生長激素仍過度分泌所引起的疾病。肢端肥大會導致上呼吸道軟組織肥大,使呼吸道變窄。
- 顏面結構異常:例如下巴後縮、扁桃腺肥大、懸壅垂過長等,也會增加睡眠呼吸中止症的風險。

兒童也會有睡眠呼吸中止症!切勿輕忽
兒童睡眠呼吸中止症 (OSA) 的症狀表現,相較成人會更為隱匿,不易被察覺,包含:
- 打鼾:但並非所有打鼾的兒童都有 OSA。
- 白天嗜睡:兒童 OSA 患者白天嗜睡的比例較成人高。
- 行為問題:兒童 OSA 患者可能出現過動、注意力不足、侵略行為、社會化差等行為問題。
- 學業表現不佳:兒童 OSA 患者在學業上表現不佳的比例較成人高。
兒童 OSA 的原因與成人 OSA 類似,包括肥胖、扁桃腺肥大、腺樣體肥大、顱顏畸形等,若不加以治療,可能會導致一系列健康問題,包括:
- 學習障礙
- 情緒問題
- 社交問題
- 心血管疾病
- 糖尿病
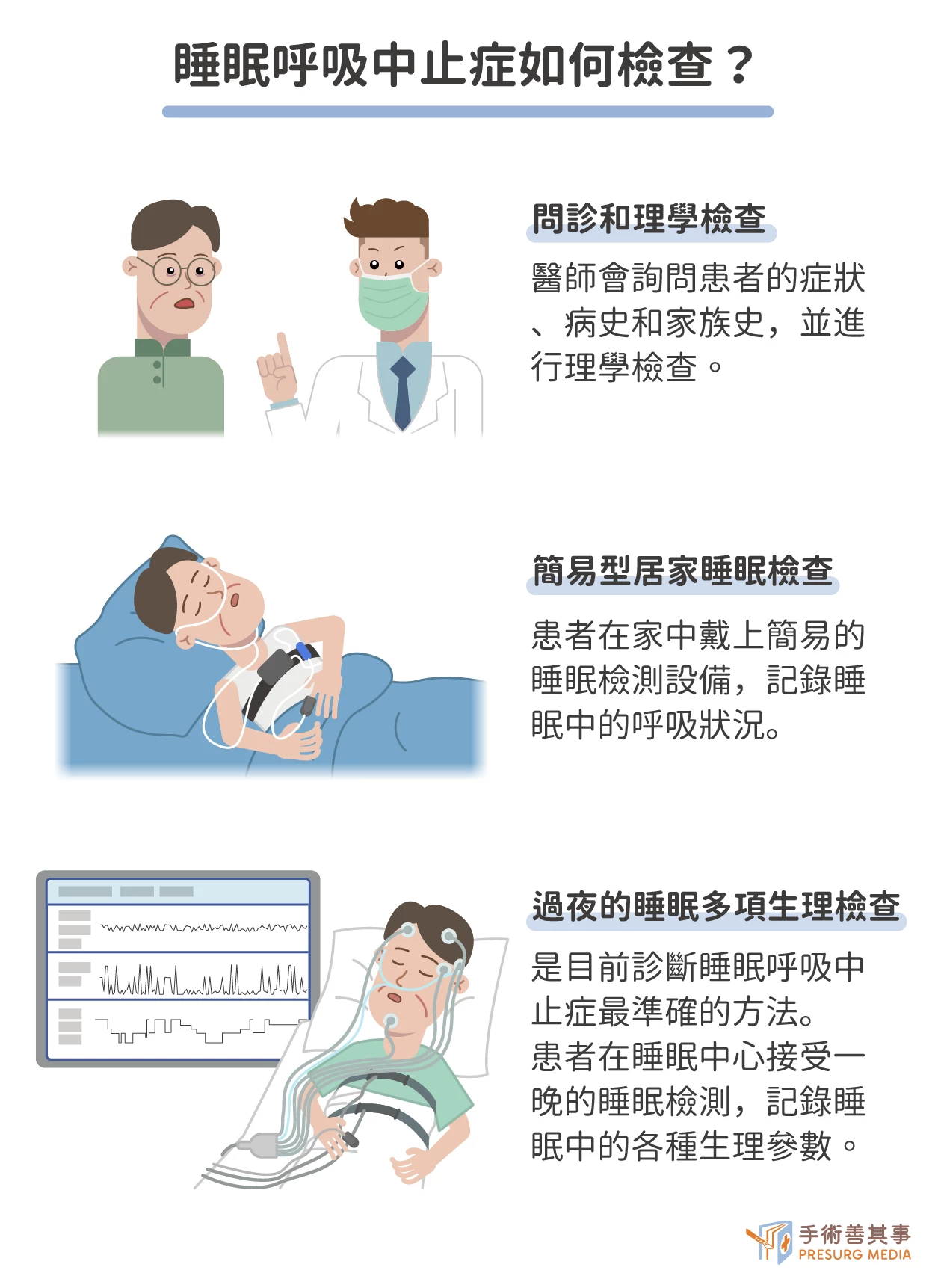
睡眠呼吸中止症的診斷方式有哪些?
睡眠呼吸中止症患者多半會前往耳鼻喉科、胸腔內科、呼吸胸腔科等求診。近年來,隨著睡眠醫學的發展,越來越多的醫院設有睡眠門診/中心、睡眠外科等,專門醫治睡眠呼吸中止症患者。這些單位擁有專業的睡眠醫師、護理師、呼吸治療師等,可以提供患者更全面、更完善的治療服務。
- 問診和理學檢查:醫師會詢問患者的症狀、病史和家族史,並進行理學檢查,以排除其他可能導致睡眠問題的原因。
- 簡易型居家睡眠檢查:患者在家中戴上簡易的睡眠檢測設備,記錄睡眠中的呼吸狀況。
- 過夜的睡眠多項生理檢查(Polysomnography,PSG):是目前診斷睡眠呼吸中止症最準確的方法。患者在睡眠中心接受一晚的睡眠檢測,記錄睡眠中的各種生理參數,包括腦波、眼動、肌電、心電、血氧、呼吸等。
過夜的睡眠多項生理檢查是睡眠呼吸中止症的黃金標準檢查,可以準確測量睡眠中的呼吸狀況,包括呼吸暫停、呼吸不足、血氧飽和度等。該檢查雖然較為麻煩,需要患者在睡眠中心過夜,但對於有睡眠異常的病患是絕對需要的。過夜的睡眠多項生理檢查可以提供以下資訊:
- 睡眠的各個階段:包括NREM睡眠(非快速動眼睡眠)和REM睡眠(快速動眼睡眠)。
- 呼吸狀況:包括呼吸暫停、呼吸不足、血氧飽和度等。
- 其他睡眠異常:例如打鼾、腿部不寧症候群
等。腿部不寧症候群(RLS)是一種神經系統疾病,會引起腿部和/或腳部的不適感,例如麻木、刺痛、燒灼感、蠕動感等。症狀通常在坐著或躺下時會加重,而活動或伸展肢體時會減輕。
睡眠呼吸中止症要戴呼吸器嗎?有哪些非手術治療方式?
睡眠呼吸中止症的治療目的在於改善睡眠缺氧現象,避免長期併發症的產生,可分為非手術治療及手術治療。
非手術治療
非手術治療是治療睡眠呼吸中止症的首選方法,包括以下幾種:
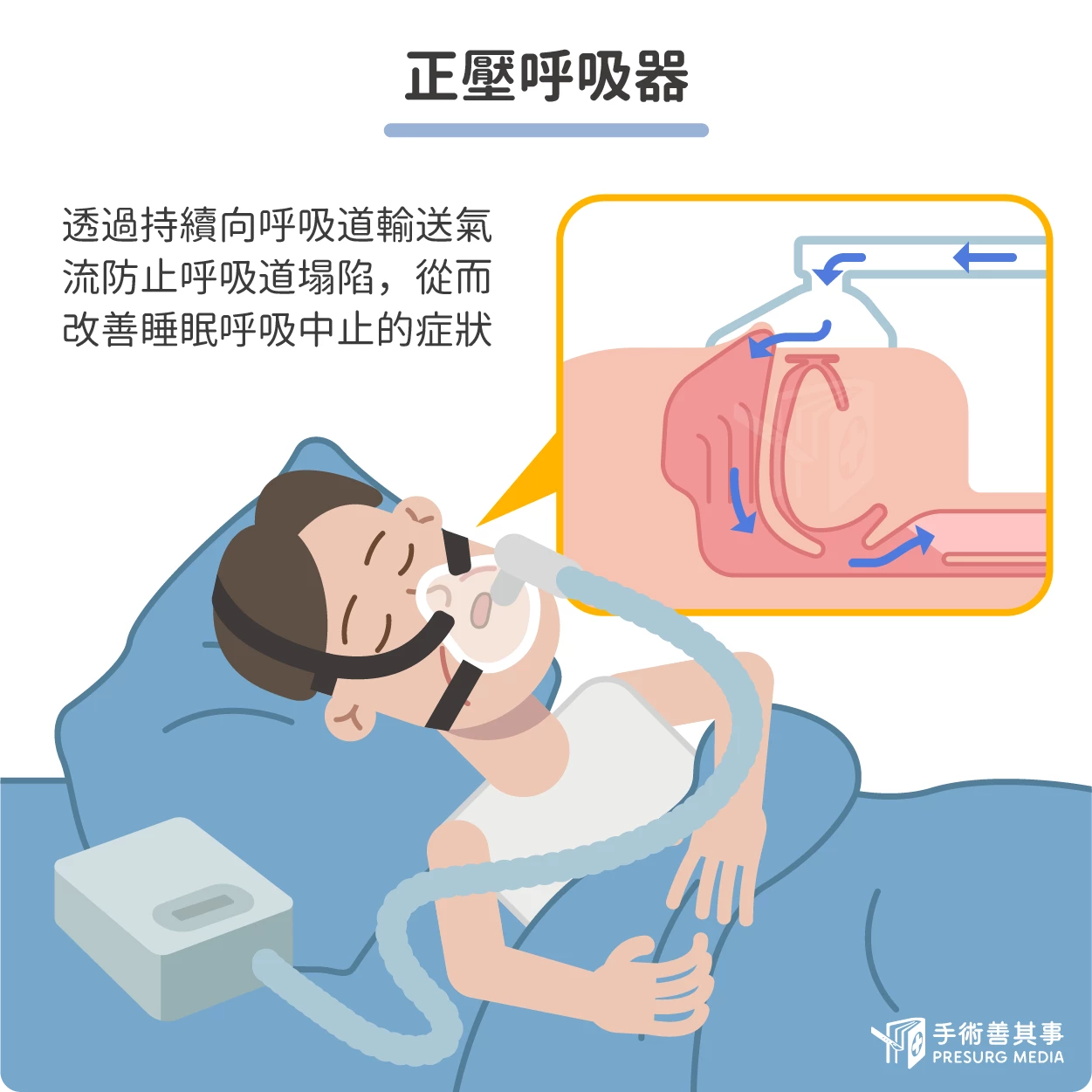
- 正壓呼吸器:是目前治療睡眠呼吸中止症最有效的方法,可以透過持續向呼吸道輸送氣流,防止呼吸道塌陷,從而改善睡眠呼吸中止的症狀。正壓呼吸器的使用方法簡單,但需要患者的配合,有些患者可能會感到不適,需要一段時間的適應。過去,正壓呼吸器的舒適度較差是臨床使用的一大問題。隨著科技的進步,目前的正壓呼吸器使用的舒適度已經大大改善。例如,正壓呼吸器的面罩材質更加柔軟,氣流輸送更加均勻,噪音也更加小。這些改進可以有效提高患者的使用舒適度,從而提高治療的依從性。
- 口內矯正器:口內矯正器可以透過改變牙齒或下顎的位置,擴大呼吸道空間。口內矯正器的效果因人而異,有些患者可能需要多次調整才能達到理想的效果。
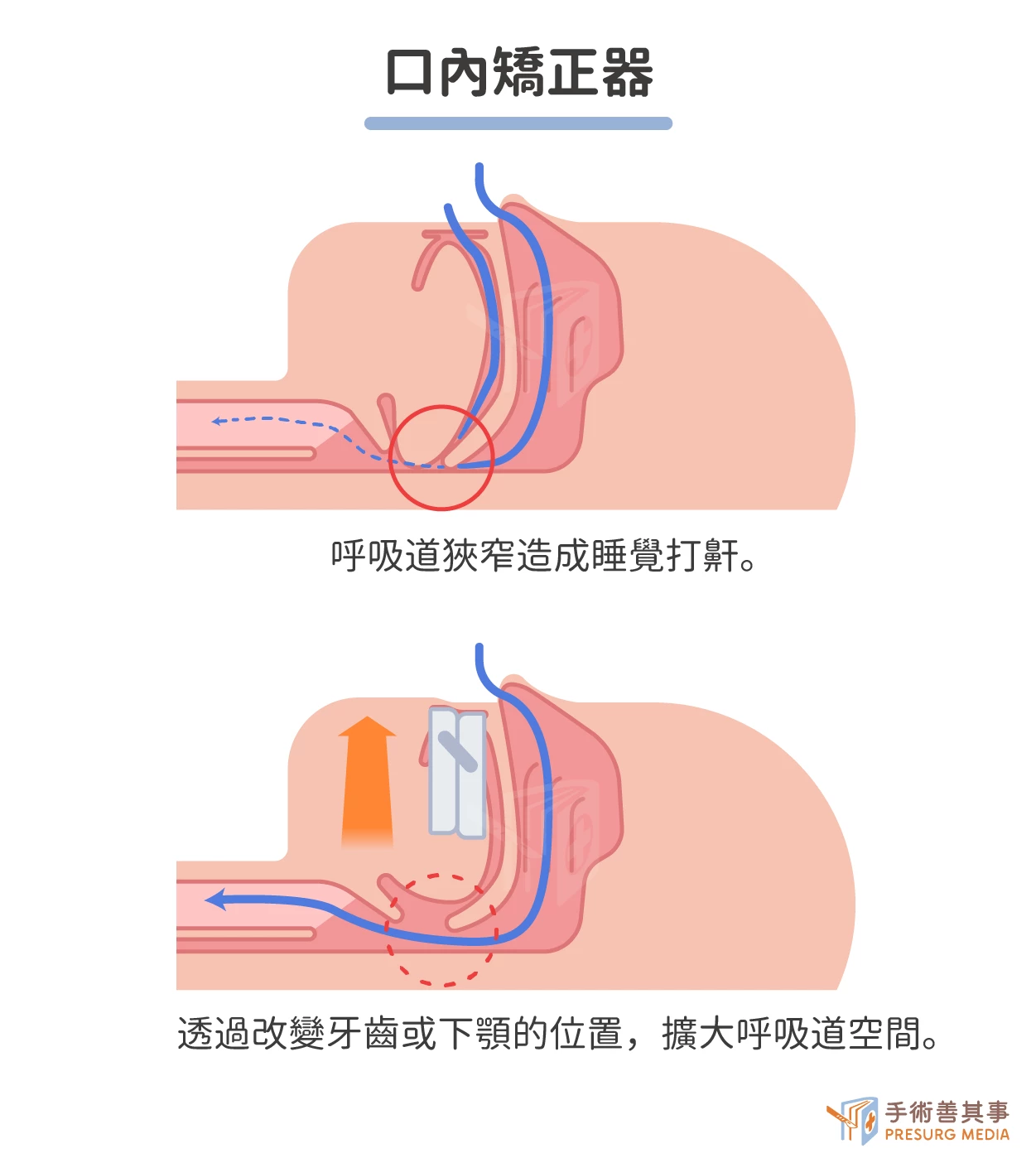
- 輔助治療,包括以下幾種:
- 減輕體重:對於體重過重或肥胖的患者,減重是治療睡眠呼吸中止症的首要方法。
- 避免仰睡改採側睡:仰睡會使舌頭和軟顎向後倒,容易導致呼吸道阻塞。
- 減少抽煙、喝酒及鎮定劑或安眠藥:抽煙、喝酒和鎮定劑或安眠藥會放鬆肌肉,使呼吸道更容易阻塞。
睡眠呼吸中止症何時要開刀?手術方式有哪些?
手術治療是治療睡眠呼吸中止症的另一種方法,可以針對導致呼吸中止的原因、發生的部位進行治療。手術的效果因人而異,有些患者可能需要多次手術才能達到理想的效果。手術的適應症主要包括以下幾點:
- 病患不想嘗試非手術療法或非手術療法效果不佳。
- 病患為輕度OSA患者,但打鼾對家人及社交造成較大的困擾。
- 病患有明顯的解剖構造異常,足以阻塞氣道,而導致呼吸中止,例如鼻中隔彎曲、鼻肉肥大、懸壅垂過長、軟顎鬆弛、扁桃腺增生、舌根肥厚、舌扁桃太大等,足以阻塞氣道。
頭、頸骨架手術
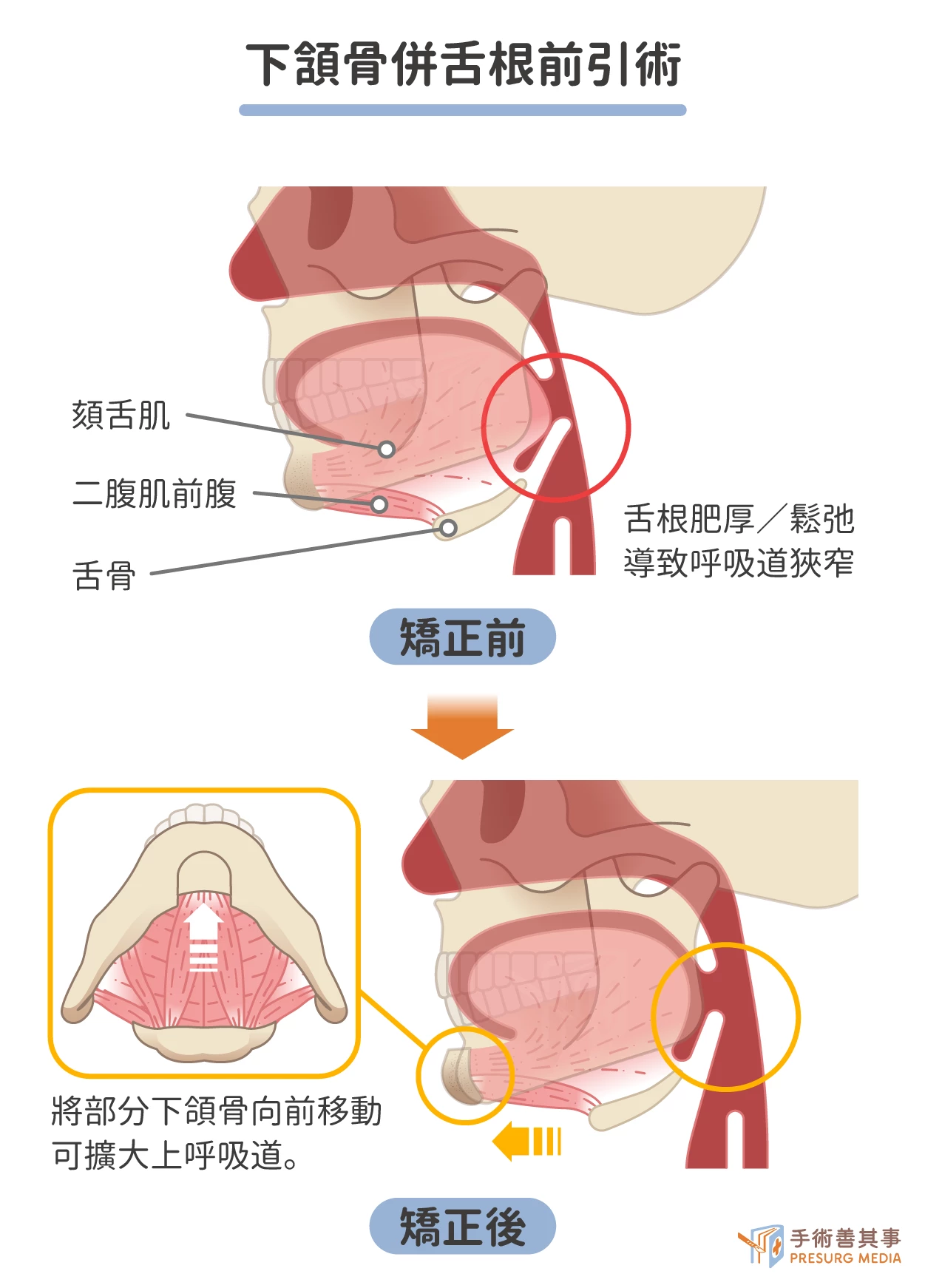
- 下頜骨併舌根前引術(Maxillomandibular advancement with tongue base surgery):可擴大上呼吸道,防止呼吸短暫停止。手術通常在全身麻醉下進行,手術時間約為 2-4 小時,醫生會使用手術刀或其他器械,將下頜骨向前移動,並將舌根向前固定。此手術創傷較大,術後恢復較慢。
手術併發症:出血、感染、下頜關節疼痛、口吃、臉部變形。
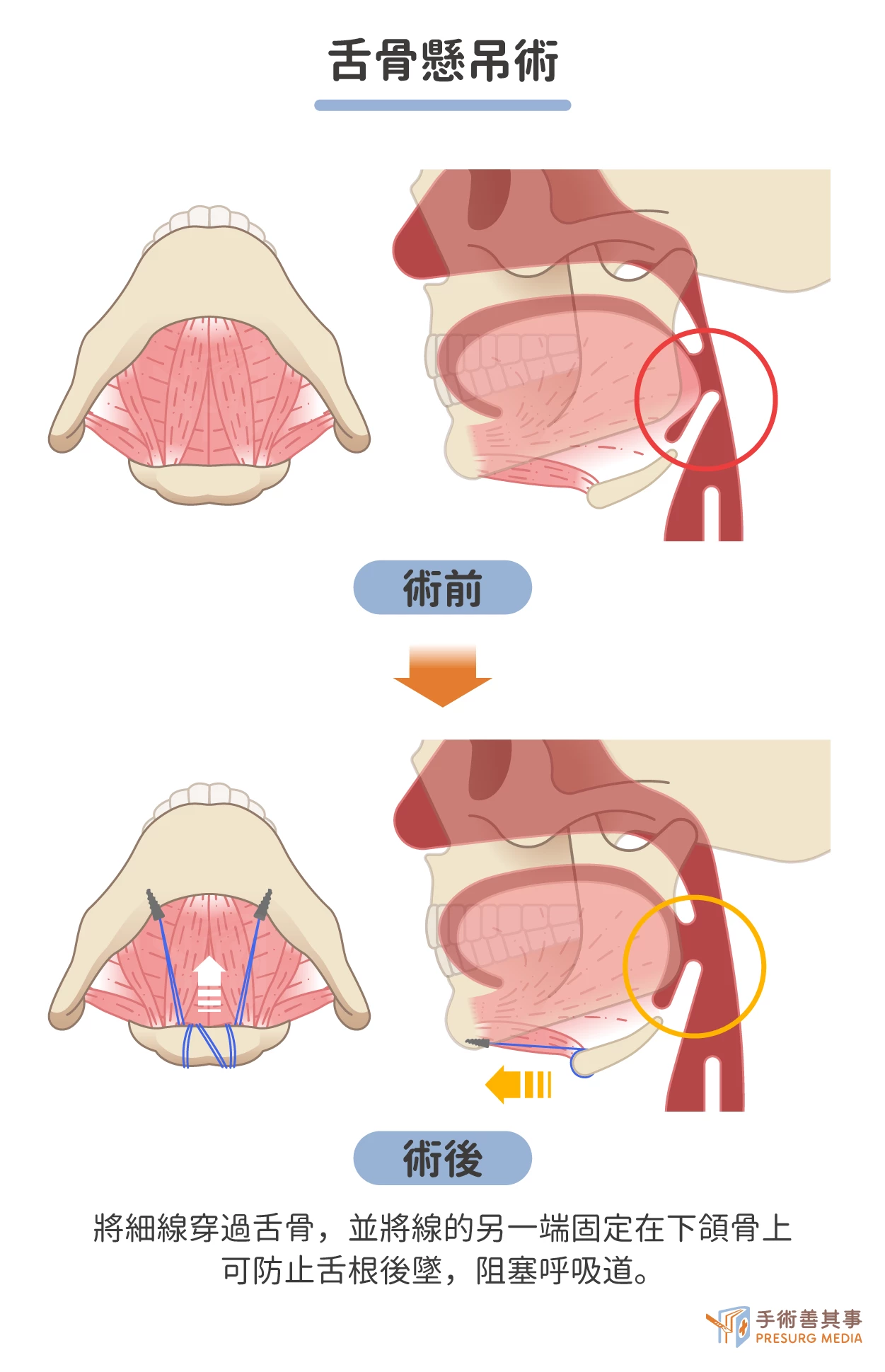
- 舌骨懸吊術(Hyoid suspension):可防止舌根後墜,阻塞呼吸道。手術通常在全身麻醉下進行,手術時間約為 1-2 小時,醫生會在下頜骨兩側的皮膚上做一個小切口,然後將一根細線穿過舌骨,並將線的另一端固定在下頜骨上。
手術併發症:出血、感染、疼痛、吞嚥困難、構音
。
構音為自胸腔呼出之氣流,經過聲帶的振動,再經唇、舌、顎、咽等構音器官進行摩擦或阻斷等動作,以發出語音的過程。
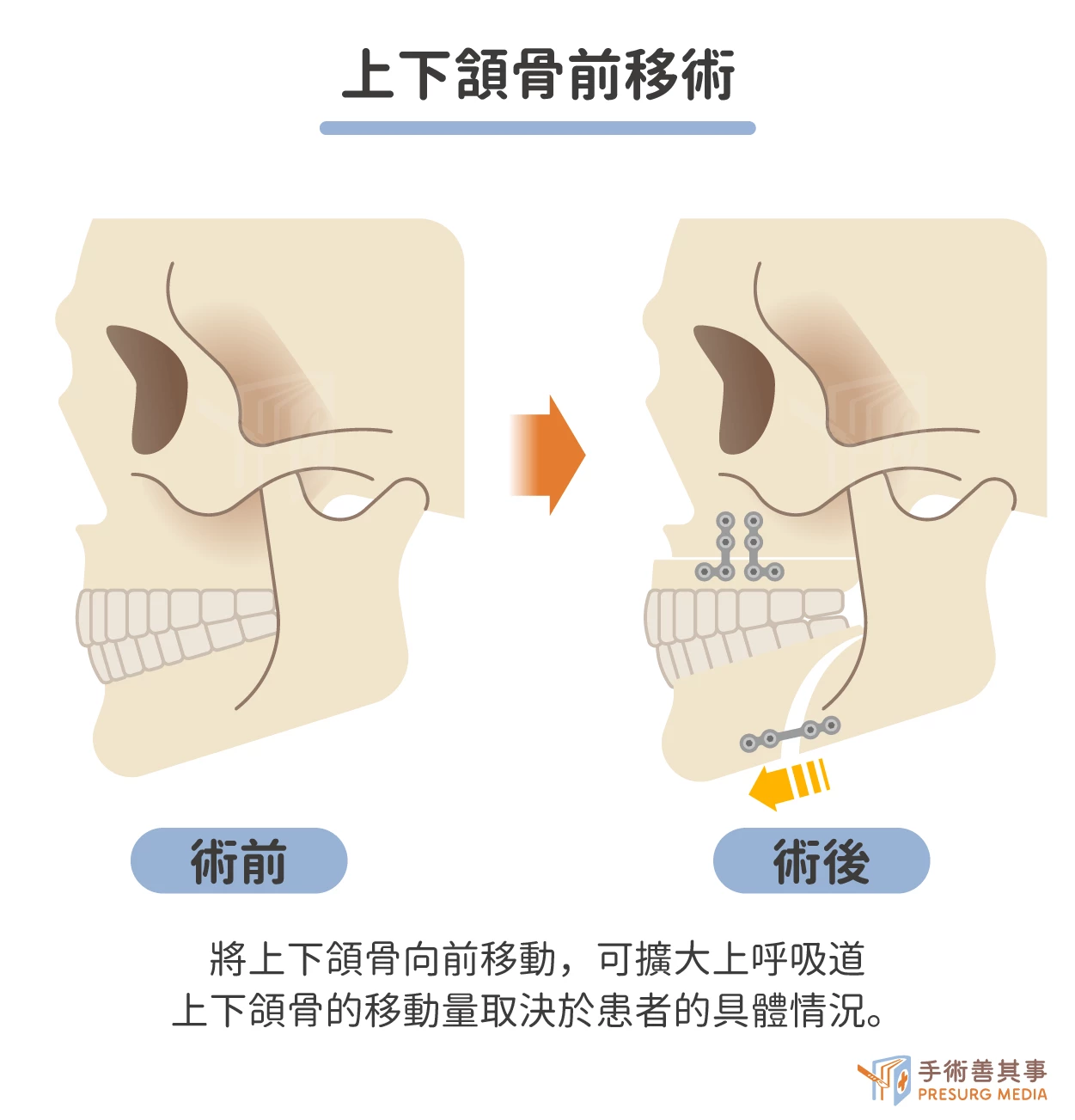
- 上下頜骨前移術(MMA):可擴大上呼吸道,防止呼吸短暫停止,通常在全身麻醉下進行,手術時間約為 2-4 小時,,醫生會使用手術刀或其他器械,將上下頜骨向前移動,上下頜骨的移動量取決於患者的具體情況。
手術併發症:出血、感染、下頜關節疼痛、口吃、臉部變形。

想瞭解更多正顎手術的資療資訊?
延伸閱讀:正顎手術治療戽斗!顎顏面異常矯正風險、費用、復原期
鼻及鼻咽腔手術
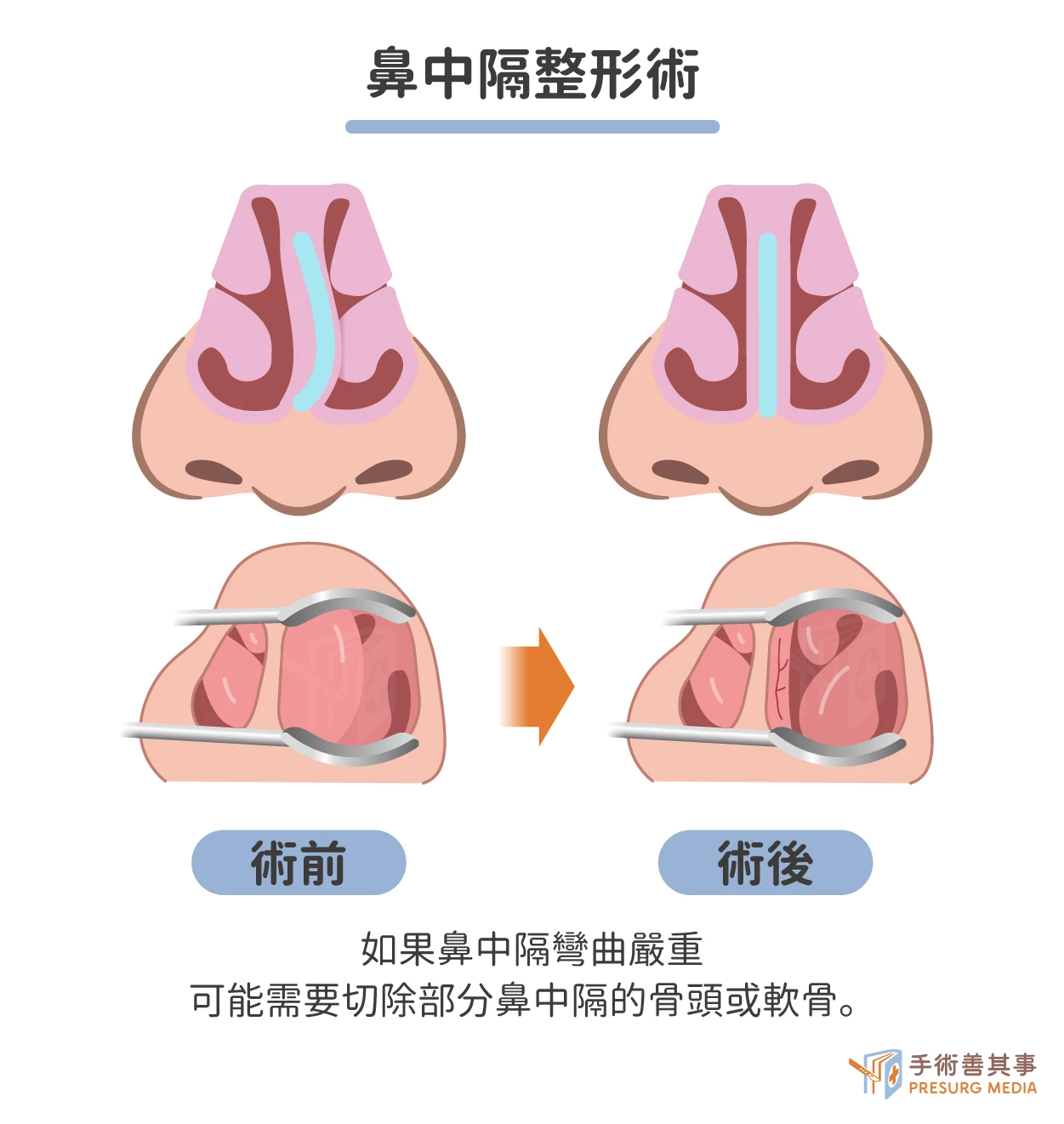
- 鼻中隔整形術(Septoplasty):在局部麻醉下進行。手術時間約為 1-2 小時,醫生會使用手術刀或其他器械來矯正鼻中隔。如果鼻中隔彎曲嚴重,醫生可能需要切除部分鼻中隔的骨頭或軟骨。
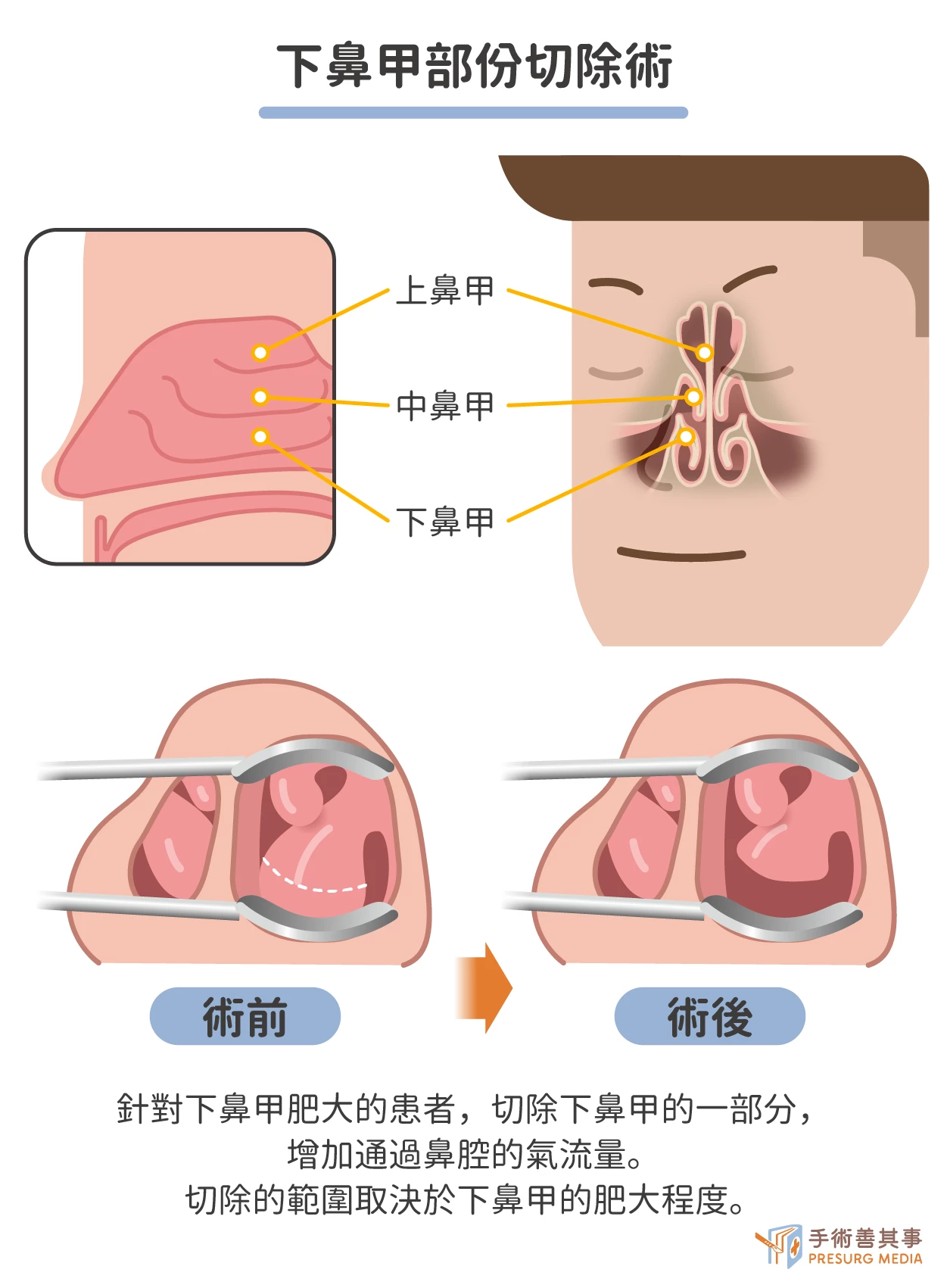
- 下鼻甲部份切除術(Partial inferior turbinate resection):局部麻醉下進行。手術時間約為 1-2 小時,醫生會使用手術刀或其他器械來切除下鼻甲的一部分,切除的範圍取決於下鼻甲的肥大程度。與鼻中隔整形術相比,下鼻甲部份切除術的創傷較小,術後恢復較快。
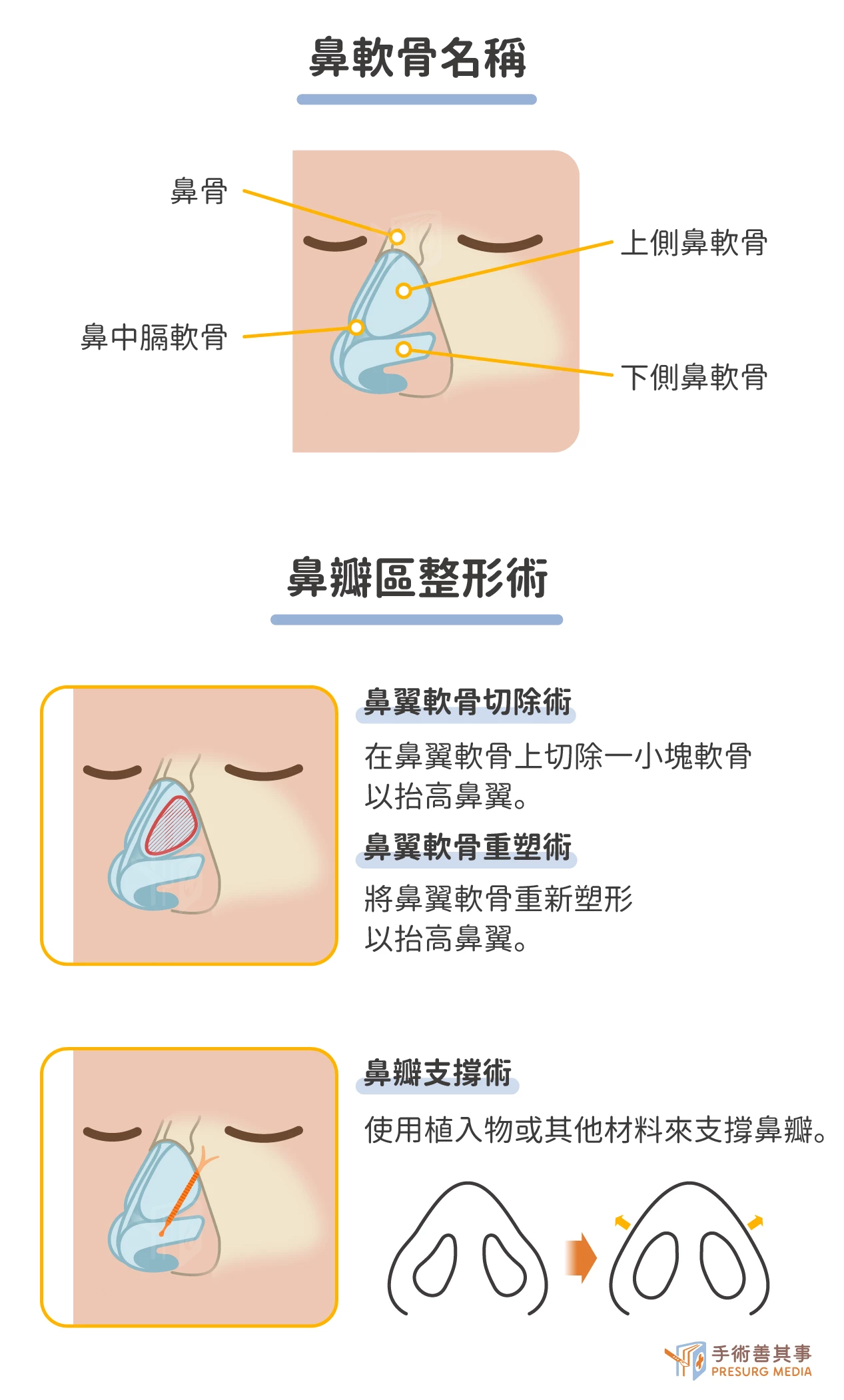
- 鼻瓣區整形術(Nasal valve surgery):通常在局部麻醉下進行。手術時間約為 1-2 小時,醫生會使用手術刀或其他器械來重建鼻瓣區。重建的方法取決於鼻瓣區塌陷的程度和原因。鼻瓣區整形術是治療鼻瓣區塌陷的有效方法,與鼻中隔整形術和下鼻甲部份切除術相比,鼻瓣區整形術的創傷較小,術後恢復較快。以下是鼻瓣區整形術的一些常見方法:
- 鼻翼軟骨切除術(alar cartilage resection):在鼻翼軟骨上切除一小塊軟骨,以抬高鼻翼。
- 鼻翼軟骨重塑術(alar cartilage reshaping):將鼻翼軟骨重新塑形,以抬高鼻翼。
- 鼻瓣支撐術(nasal valve support):使用植入物或其他材料來支撐鼻瓣。
口及口咽處手術
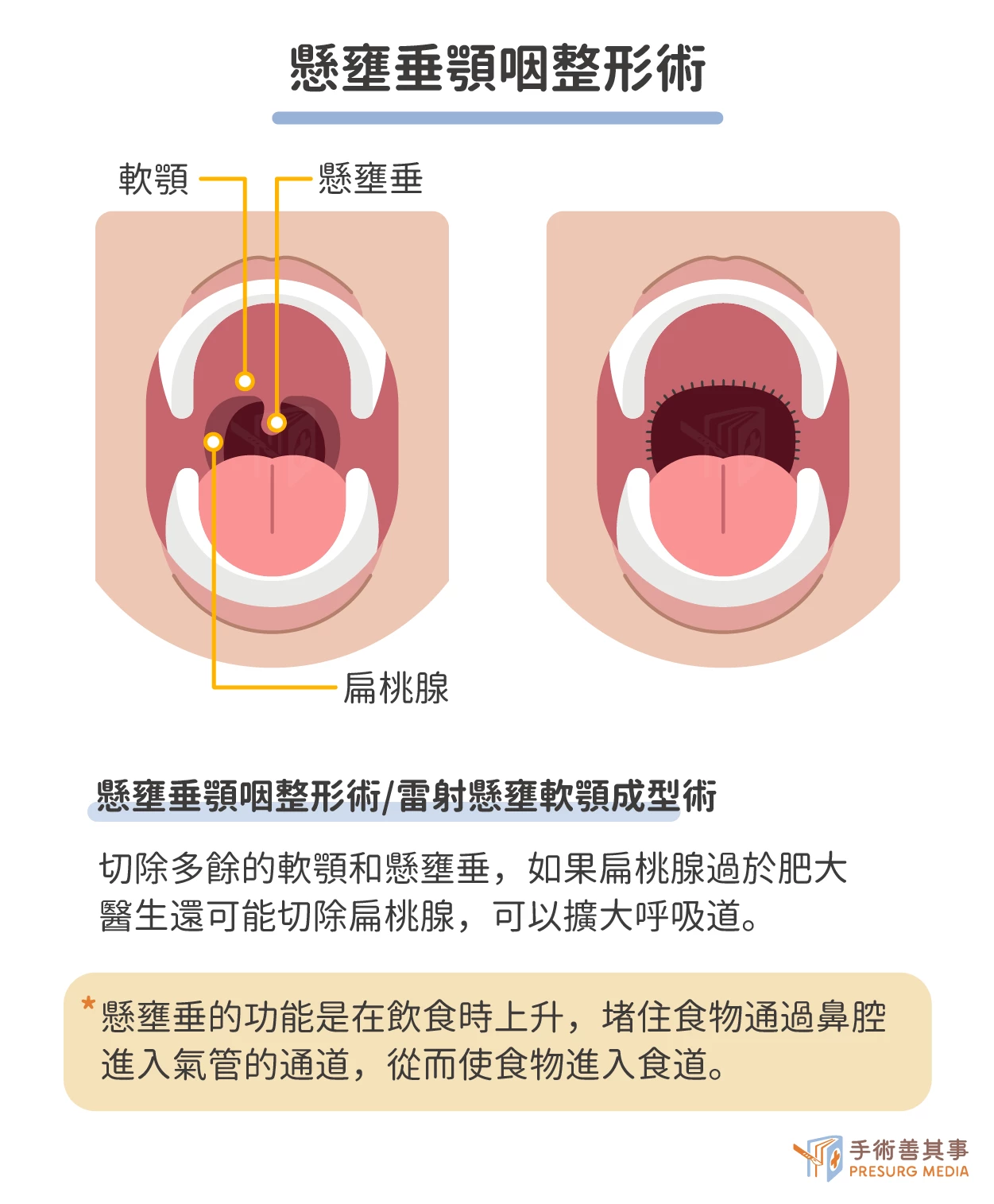
- 懸壅垂顎咽整形術(UPPP):可擴大呼吸道,防止呼吸短暫停止。手術通常在全身麻醉下進行。在手術中,醫生會切除多餘的軟顎和懸壅垂。軟顎是位於口咽後部的軟組織,懸壅垂是位於軟顎後部的垂下組織。醫生還可能切除扁桃腺,如果扁桃腺過於肥大,會阻塞呼吸道。UPPP 通常需要住院 3-4 天。術後最大的不適是吞嚥疼痛。患者通常需要服用止痛藥來控制疼痛。另外,部分醫院引進冷觸氣化手術系統 (Coblation surgery system, ArthoCare),是利用射頻能量和液氮氣體產生低溫氣化,使組織在接近冰點的溫度下進行氣化,從而達到切割、打磨、止血等,可有效降低術後疼痛的嚴重程度,但須自備拋棄式冷觸氣化棒,價格一般在1-2萬元間,取決於冷觸氣化棒的型號和尺寸。
手術併發症:出血、感染、聲音嘶啞、吞嚥困難、鼻涕倒流。
- 雷射懸壅軟顎成型術(LAUP):可擴大呼吸道,防止呼吸短暫停止,通常是治療輕度或中度 OSA 。手術在局部麻醉下進行,醫生會使用二氧化碳雷射將懸壅垂和部分軟顎切除。不過,此手術因雷射燒灼後的劇烈疼痛、結疤及需多次手術,目前已經較少應用。
手術併發症:出血、感染、聲音嘶啞、吞嚥困難。
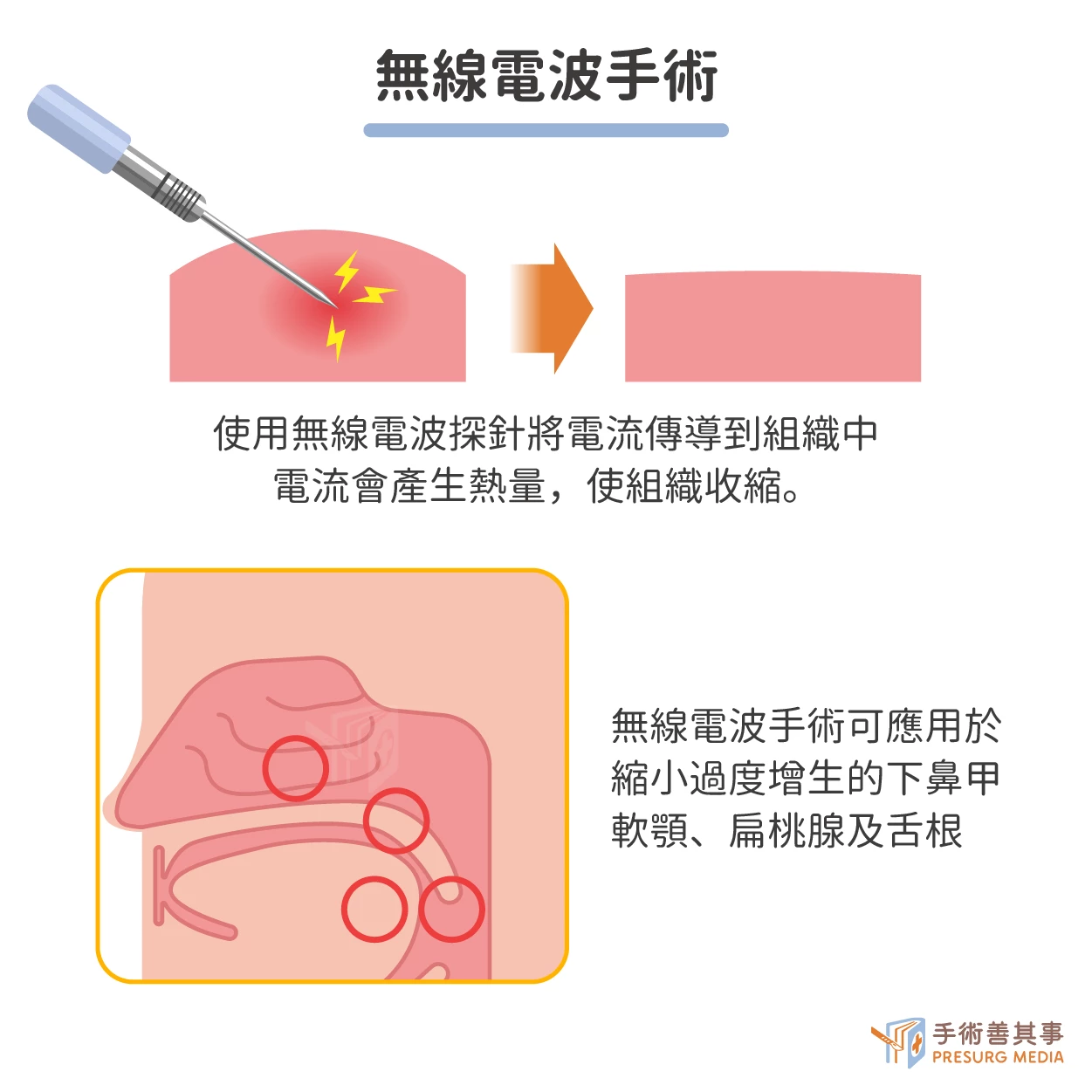
無線電波手術 Radiofrequency
又稱無線射頻手術,是一種微創手術,使用高頻電流來收縮組織。無線電波手術可應用於縮小過度增生的下鼻甲、軟顎、扁桃腺及舌根,通常在局部麻醉下進行,手術時間約為 30-60 分鐘,醫生會使用無線電波探針將電流傳導到組織中,電流會產生熱量,使組織收縮。不過,此手術不適合於裝置心率調節器病患,且須自費約6-10萬。
手術併發症:出血、感染、疼痛、吞嚥困難。
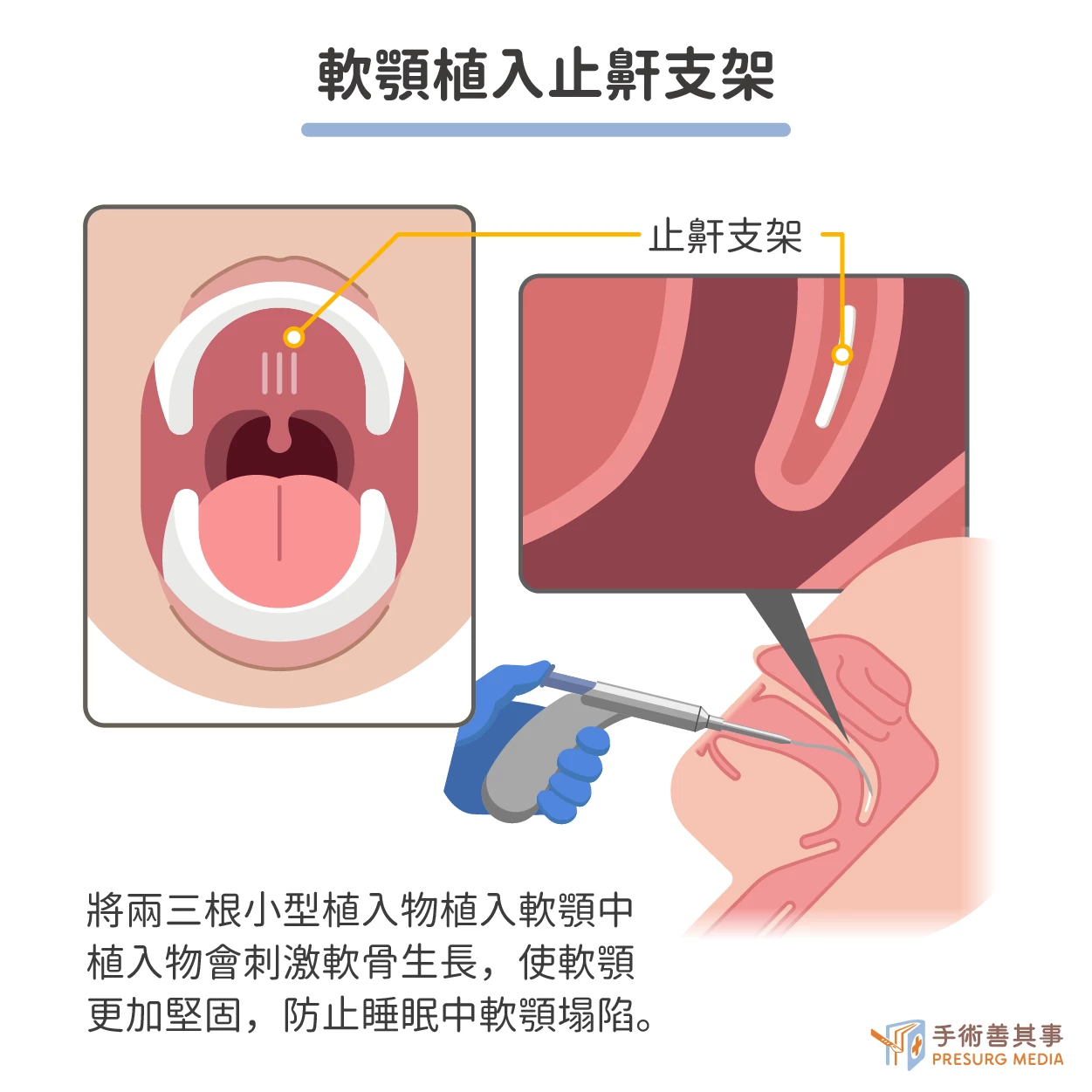
軟顎植入止鼾支架(Pillar implant)
軟顎植入止鼾支架的原理是將兩根小型植入物植入軟顎兩側的軟骨中,植入物會刺激軟骨生長,使軟顎更加堅固,這可以幫助防止軟顎在睡眠中塌陷,阻塞呼吸道。軟顎植入止鼾支架通常在局部麻醉下進行。手術時間約為 30-60 分鐘。在手術中,醫生會在軟顎兩側的軟骨上做兩個小切口。然後,醫生會將植入物植入軟骨中,並用螺釘固定,並縫合切口。軟顎植入止鼾支架的費用因地區、醫院、手術方式等因素而異。一般來說,軟顎植入止鼾支架的費用約為新台幣 4 萬元至 6 萬元。
手術併發症:出血、感染、疼痛、吞嚥困難。
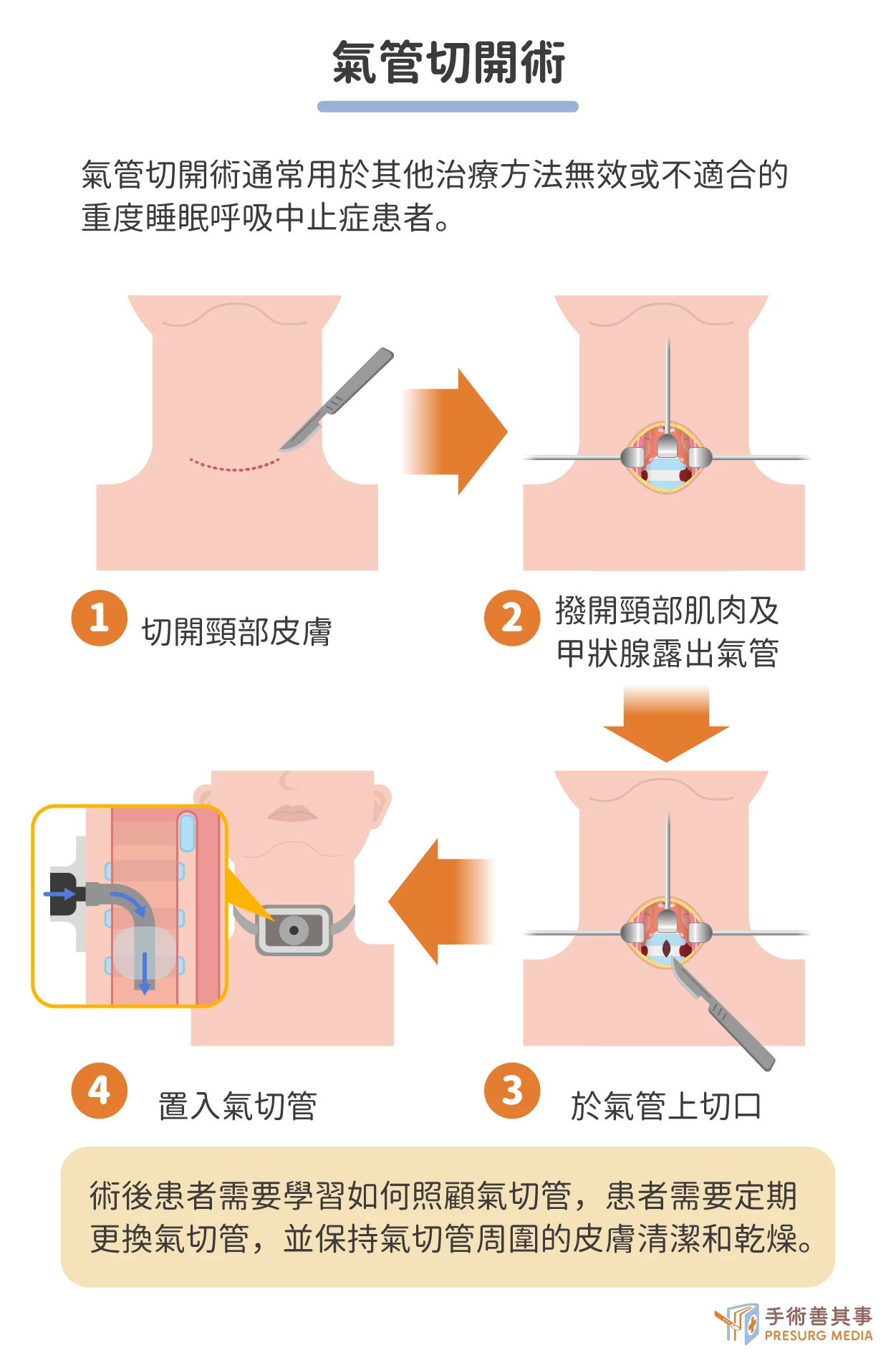
氣管切開術(tracheostomy)
氣管切開術通常用於治療重度睡眠呼吸中止症,其他治療方法無效或不適合患者:
- 中度或重度睡眠呼吸中止症患者
- 其他治療方法無效或不適合的患者
- 患有其他嚴重疾病,如心臟病或中風,無法使用 CPAP 機器的患者
通常在局部麻醉下進行,醫生會在患者的頸部正中切開一條切口,然後切開氣管,醫生會將一根氣切管插入氣管中,並固定在頸部。氣切管通常由塑料或橡膠製成,它有不同的尺寸和形狀,以適應不同的患者,氣切管的末端有一個氣囊,可以用來密封氣管,防止空氣泄漏。氣管切開術後,患者需要學習如何照顧氣切管,患者需要定期更換氣切管,並保持氣切管周圍的皮膚清潔和乾燥。
手術併發症:出血、皮膚感染、氣管狹窄、誤吸食物、嘔吐物等而導致肺炎。
我該選擇什麼樣的手術?醫師如何評估?
短期內,止鼾手術的改善率通常較高。在大多數患者中,手術可以顯著改善打鼾和 OSA 的症狀,包括呼吸阻塞次數、呼吸中止指數(AHI)和白天嗜睡程度等。長期來看,止鼾手術的改善率會有所下降。一般來說,長期的改善率約為 60%-70%。這意味著,在接受止鼾手術後,約有 30%-40% 的患者可能會出現復發或再次需要手術。止鼾手術的部位、方式和效益取決於患者的具體情況。醫生會根據患者的病史、體檢結果和睡眠檢查結果,制定合適的手術方案。
以下是一些影響止鼾手術改善率的因素:
以下是一些影響止鼾手術改善率的因素:
- 患者的打鼾或 OSA 程度:程度越嚴重的患者,手術的改善率越高。
- 患者的 BMI:BMI 越高,手術的改善率越低。
- 患者的年齡:年齡越大的患者,手術的改善率越低。
- 患者是否有其他健康問題:患有其他健康問題的患者,手術的改善率可能會降低。
睡眠呼吸中止症的居家保健注意事項
- 注意營養攝取,維持理想體重。
- 避免暴露在煙霧環境和其它室內汙染物、過敏源,如:煙霧、汙染物和過敏原會刺激呼吸道,加重 OSA 的症狀。
- 避免仰臥,盡量養成側睡習慣,因仰臥時,舌根和軟顎更容易塌陷,阻塞呼吸道。
- 避免使用鎮定劑、安眠藥、肌肉鬆弛劑、抗焦慮藥或酒精助眠,以免舌咽肌肉鬆弛而加重症狀。
- 家人應共同協助,注意患者的睡眠型態並留意生活安全。如果患者在睡眠中出現窒息、發紺、打鼾加重或其他異常情況,應立即叫醒患者。
- 日間嗜睡者,避免自行駕駛交通工具或危險機具。
- 紀錄血壓並規則追蹤,注意是否有頭痛或胸悶、胸痛、心悸等徵象,以免引發高血壓、心臟病、中風等健康問題。
- 時常自我評估症狀是否加重或影響日常生活,應規律就醫檢查及治療。
- 居家應遵從醫師醫囑配合使用非侵入性連續氣道正壓呼吸器,以確保睡眠時能保持呼吸道通暢。
- 患者應定期門診追蹤,以便醫生評估治療效果,並根據患者的情況調整治療方案。

常見問題:我對正壓呼吸機感到不適,怎麼辦?
如果您有睡眠呼吸中止症,但您對正壓呼吸機感到不適,您可以諮詢醫生,您也可以嘗試以下方法來改善 CPAP 機器的舒適度,或嘗試其他的治療方法:
- 選擇合適的面罩和管子。
- 調整面罩的貼合度。
- 使用加濕器或加熱器。
常見問題:我有打鼾的症狀,但沒有白天嗜睡,我需要看醫生嗎?
即使您沒有白天嗜睡的症狀,也有可能患有睡眠呼吸中止症。打鼾是睡眠呼吸中止症的早期症狀,如果您有打鼾的症狀,建議您諮詢醫生,接受檢查。
文獻參考
吳哲維、李家和(2013)。開刀治打鼾-淺談睡眠呼吸障礙症的手術療法,高醫醫訊月刊第三十三卷第六期。
阻塞性睡眠呼吸中止症候群,台北榮總健康 e 點通。
戴世光。打鼾及睡眠呼吸中止症候群,台北榮總耳鼻喉頭頸醫學部。
阻塞性睡眠呼吸中止症候群,台北榮總健康 e 點通。
戴世光。打鼾及睡眠呼吸中止症候群,台北榮總耳鼻喉頭頸醫學部。
相關文章